Akute Sinusitis (akute Rhinosinusitis): Klassifikation, Symptome, Diagnostik und Therapie
Detaillierter Überblick über Rhinosinusitis: Klassifikation, Klinik, Diagnoseverfahren und moderne Ansätze zur Therapie der akuten Sinusitis.
Dieser Artikel dient nur zu Informationszwecken
Der Inhalt dieser Website, einschließlich Texten, Grafiken und anderen Materialien, dient ausschließlich Informationszwecken. Sie sind nicht als Rat oder Anleitung gedacht. Bitte konsultieren Sie Ihren medizinischen Betreuer, wenn es um Ihren speziellen Gesundheitszustand oder Ihre Behandlung geht.
Akute entzündliche Erkrankungen des Rachens sind pathologische Zustände, die durch die Aktivierung einer pathogenen Mikroflora auf der Oberfläche der Rachenschleimhaut verursacht werden und durch lokale und allgemeine Symptome gekennzeichnet sind.
Dazu gehören:
Akute Tonsillitis (Angina) wird in den meisten Fällen durch pathogene Bakterien verursacht, insbesondere zu etwa 80% durch
Bei einer akuten Entzündung der Gaumenmandeln sind deren Schwellung und Hyperämie, die Veränderung der benachbarten Strukturen (Gaumenzäpfchen, Gaumensegel, Rachenhinterwand) und die mit weißem Belag bedeckte Zunge charakteristisch für eine katarrhalische Tonsillitis.
Bei der follikulären Form treten zusätzlich zum obigen Bild kleine, weiß-gelbe Stippchen in den Follikeln auf.
Bei der lakunären Angina (Angina lacunaris) breiten sich auf den hyperämischen und geschwollenen Tonsillen große, aus den Lakunen stammende
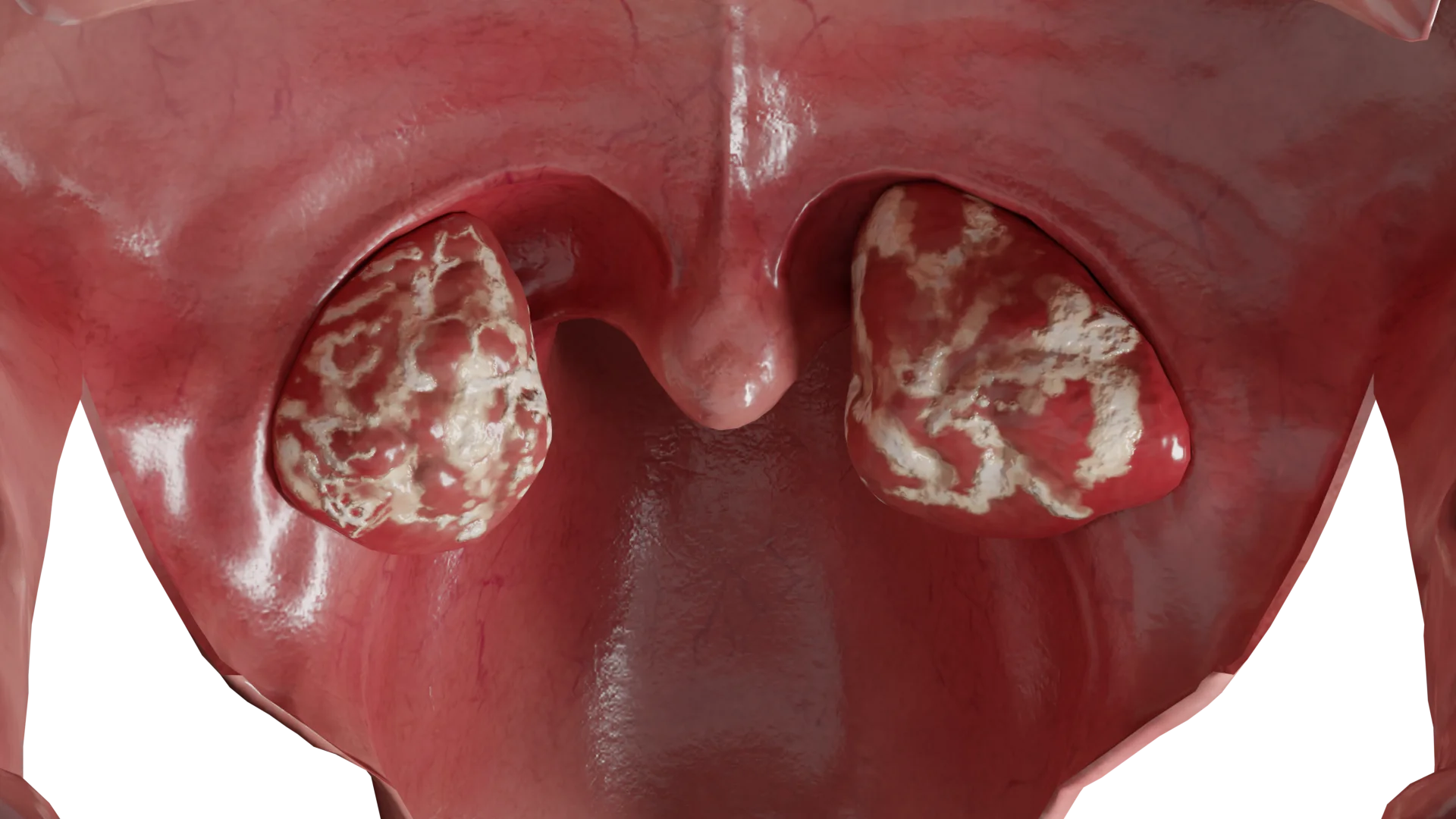

Die akute Tonsillitis ist durch einen plötzlichen akuten Ausbruch gekennzeichnet. Betroffene geben ausgeprägte
Häufige Komplikationen sind typisch. Zu den lokalen Komplikationen gehören Paratonsillitis, Paratonsillarabszess und zervikale Lymphadenopathie. Allgemeine Komplikationen beinhalten Rheuma, Glomerulonephritis, Arthritis, Sepsis.
Die Diagnose wird anhand des charakteristischen
Wenn keine bakteriologische Untersuchung bzw. Streptokokken-Test möglich ist, kommt der Centor-McIsaac-Score zum Einsatz. Bei einem Score von 3 und höher wird ein bakterieller Erreger vermutet und eine Antibiotikatherapie verordnet.
Centor-McIsaac-Score:
| Kriterium | Punkte |
|---|---|
| Fieber >38°C | 1 |
| Fehlen von Husten | 1 |
| Geschwollene und druckschmerzhafte Halslymphknoten | 1 |
| Belegte und geschwollene Tonsillen | 1 |
| Alter 3 bis 14 Jahre | 1 |
| Alter 15 bis 44 Jahre | 0 |
| Alter ≥45 Jahre | -1 |
Zur Behandlung der akuten bakteriellen Tonsillitis werden 10 Tage lang antibakterielle Arzneimittel der Gruppe der Penicilline verwendet, bei Allergie sind es Cephalosporine oder Makrolide. Zusätzlich werden nicht steroidale Entzündungshemmer (NSAR) verordnet. Für eine schnellere Genesung empfiehlt sich eine sparsame, kalorienreiche Ernährung und Bettruhe.
Leukämie stellt eine bösartige Erkrankung des Blutes dar, bei der sich unreife oder atypische Blutzellen bilden. Eine Tonsillitis bei Leukämie ist keine eigenständige Erkrankung, sondern nur ein Symptom, mit dem sich in der Regel dieses Krankheitsbild manifestiert. Sie tritt häufiger bei akuter Leukämie (bei jungen Erwachsenen), aber auch bei chronischen Leukämieformen (bei älteren Menschen) auf.
Bei Leukämie kommt es zu einer gestörten Bildung von Immunzellen im Knochenmark, wobei unreife und undifferenzierte Zellen — Blasten — ins Blut abgegeben werden. Diese Zellen sind nicht in der Lage, eine Infektion vollständig abzuwehren. Für die Entwicklung eines Infektionsprozesses im Mundrachen reicht eine geringe Schleimhautverletzung aus, durch die die pathogene Mikroflora eindringt.
Durch einen starken Rückgang der lokalen und allgemeinen Immunabwehr entwickeln sich krankhafte Prozesse an den Tonsillen. Die pathogene Mikroflora beginnt sich unkontrolliert im Mundrachenraum auszubreiten und verursacht eine Mandelentzündung. Die Tonsillitis durchläuft schnell alle Stadien (katarrhalisch, lakunär, follikulär) und führt letztendlich zu nekrotischen Veränderungen der Tonsillen. Die Rachenschleimhaut ist infiltriert, die Gaumenmandeln sind hypertrophiert und mit fibrinösem, schwer ablösbarem Belag bedeckt. Anschließende Nekrosen können sich auf den Zahnfleisch und den weichen Gaumen ausbreiten.
Zu den ersten Anzeichen einer Leukämie gehören allgemeine Schwäche, subfebrile Temperatur und Körperschmerzen. Charakteristisch ist hämorrhagische Symptomatik: ubiquitäres punktförmiges hämorrhagisches Exanthem auf der Haut und den Schleimhäuten, Epistaxis, anhaltende Blutungen aus kleinen Wunden, die tödlich enden können. Lokale Veränderungen im Mundrachenraum entwickeln sich innerhalb von 3-5 Tagen nach Krankheitsausbruch. Alle Stadien der Tonsillitis entwickeln sich nacheinander und enden mit einer ulzerativ-nekrotischen Halsentzündung. Es treten ausgeprägte Halsschmerzen auf, die sich durch Schlucken verstärken und ins Ohr ausstrahlen. Im Zusammenhang mit krankhaften Veränderungen in den Mandeln kommt es zu hohem Fieber (Anstieg der Körpertemperaturen auf 39-40 °C), Schwitzen, Schüttelfrost. Die regionären Lymphknoten sind vergrößert, manchmal besteht aber auch eine generalisierte Lymphadenopathie. Leber und Milz sind ebenfalls vergrößert. Mit der Entwicklung der nekrotischen Form kommt es zu einem fauligen Mundgeruch, der Allgemeinzustand verschlechtert sich rasch, die Krankheit nimmt einen bösartigen Verlauf. Wenn der Prozess fortschreitet, kann es zu Sepsis und Multiorganversagen mit einem tödlichen Ausgang kommen.
Zunächst wird eine allgemeine Untersuchung sowie eine Otorhinopharyngoskopie durchgeführt. Es ist jedoch schwierig, den Verdacht anhand der Klinik auf Leukämie zu lenken. Obligat erfolgt eine Blutbildbestimmung. Dabei finden sich reduzierte Werte für alle Blutzellen bis auf Leukozyten, deren Anzahl durch unreife Zellen (Blasten) um ein Vielfaches steigt. In einigen Fällen kommt es bei der leukopenischen Form zu einem ausgeprägten Mangel an weißen Blutkörperchen. Für eine endgültige Diagnose wird eine Knochenmarkspunktion durchgeführt. Die Leukämie ist gekennzeichnet durch die Unterdrückung der gesamten Blutbildungsreihe und das Vorhandensein einer großen Anzahl von Blasten. Beratung durch einen Onkohämatologen ist empfohlen.
Zunächst wird eine antibakterielle Therapie mit einem breiten Wirkungsspektrum verordnet, um einen schweren Verlauf der Leukämie zu verhindern. Die spezifische Therapie wird von Fachärzten für Hämatoonkologie durchgeführt und umfasst Chemotherapie, Strahlentherapie sowie eine Stammzelltransplantation. Zur Kompensation des Mangels an Blutzellen kommen Transfusionen zum Einsatz.
Agranulozytose ist keine eigenständige Diagnose, sondern ein klinisch-hämatologisches Syndrom. Bei diesem Krankheitsbild sinkt die Anzahl der neutrophilen Granulozyten stark (<0,5 x 10^9/l), bis hin zu ihrem völligen Fehlen. Frauen über 40 Jahren sind häufiger betroffen. Je nach den auslösenden Faktoren wird zwischen myelotoxischer, immuner und autoimmuner Agranulozytose unterschieden:
Im Zusammenhang mit jeder der oben genannten Krankheitsformen kommt es an Verletzungsstellen oder bei Kontakt mit einer großen Anzahl von pathogenen Mikroorganismen zu infektiösen Prozessen, einschließlich kommt es zu einer akuten Tonsillitis. Läsionen der Tonsillen sind ein charakteristisches Symptom bei Granulozytose.
Die myelotoxische Form der Agranulozytose ist auf die Unterdrückung der Produktion von Progenitorzellen der Myelopoese im Knochenmark zurückzuführen und führt zu einer verminderten Anzahl von Lymphozyten, Retikulozyten und Thrombozyten.
Für die immune Agranulozytose ist die Bildung von Antikörpern (Komplexen aus Medikamenten und Bluteiweißen) typisch, die gegen weiße Blutkörperchen gerichtet sind.
Die autoimmune Agranulozytose löst eine unabhängige Produktion von anti-neutrophilen Antikörpern aus, die deren Tod verursachen.
Bei einer Abnahme der Leukozytenzahl führt ein Eindringen von Mikroorganismen durch die geschädigte Tonsillenschleimhaut zu einem pathologischen Prozess mit einer akuten Mandelentzündung als Folge. Bei leichten Formen beschränkt sich der Prozess auf katarrhalische Angina, die durch Infiltration und Hyperämie der Gaumenmandeln gekennzeichnet ist. Bei schwerem Verlauf entwickelt sich jedoch eine ulzerativ-nekrotische Halsentzündung, die die Schleimhäute und die darunter liegenden Strukturen befällt und sich bis auf das Knochengewebe ausbreitet. Nach Abstoßung und nekrotischen Massen bleiben tiefe Geschwüre zurück. Bei einer mikroskopischen Untersuchung finden sich keine Neutrophilen an den Nekrosenstellen.
Die Krankheit manifestiert sich zunächst mit hohem Fieber (Anstieg der Körpertemperatur auf 40 °C), Schüttelfrost, Schweißausbrüchen und Körperschmerzen.
Gleichzeitig mit der Allgemeinsymptomatik kommt es zu krankhaften Prozessen im Mundrachenraum. Typisch sind starke
Die myelotoxische Agranulozytose ist durch das Vorhandensein eines hämorrhagischen Syndroms gekennzeichnet, das sich durch Zahnfleischbluten, Nasenbluten, Bildung von Blutergüssen und Hämatomen sowie Hämaturie manifestiert.
Zu den häufigsten Komplikationen gehören Perforation des weichen Gaumens, Sepsis, und Mediastinitis mit einem tödlichen Ausgang.
Wichtig ist, eine sorgfältige Anamnese zu erheben und zu klären, welche Medikamente eingenommen werden und welche Begleiterkrankungen vorliegen.
Es werden eine allgemeine Untersuchung und eine Pharyngoskopie durchgeführt. Obligat erfolgt eine Blutbildbestimmung, die eine Leukopenie aufgrund einer Abnahme der neutrophilen Granulozyten (Gesamtleukozytenzahl unter 1,0 x 10^9/l, Neutropenie unter 0,5 x 10^9/l, relative Lymphozytose und Monozytose) ergibt. Bei der myelotoxischen Agranulozytose ist die Zahl der Erythrozyten und Thrombozyten verringert. Anschließend wird das Knochenmark untersucht, wobei eine gestörte Leukopoese festgestellt wird. Besteht der Verdacht auf eine autoimmune Agranulozytose, wird ein Bluttest auf antineutrophile Antikörper durchgeführt. In jedem Fall ist eine Rücksprache mit einem Hämatologen erforderlich.
Zunächst sollten alle Arzneimittel, die zur Entwicklung einer Agranulozytose geführt haben könnten, abgesetzt werden. Die Behandlung erfolgt in der hämatologischen Abteilung, wo Hämotransfusionen durchgeführt und Medikamente zur Stimulierung der Leukopoese sowie antibakterielle und antimykotische Therapien verordnet werden.
Eine regelmäßige Behandlung des Mundrachenraums mit Entfernung nekrotischer Massen und Behandlung mit antiseptischen Lösungen ist notwendig. Beim immunen Typ der Krankheit werden Glukokortikoide in hoher Dosierung verabreicht. Bei einer großen Anzahl von zirkulierenden Immunkomplexen ist eine Plasmapherese angezeigt. Es wird eine sparsame, hochkalorische Diät verordnet, bei Bedarf wird auf parenterale Ernährung umgestellt. Eine Prophylaxe infektiöser Komplikationen ist notwendig. Dieses Krankheitsbild hat eine schlechtePrognose.
Infektiöse entzündliche Veränderungen im Rachenraum werden am häufigsten durch Viren (etwa 70%), seltener durch Bakterien (30%) verursacht.
Von den Viren sind es:
Unter den bakteriellen Krankheitserregern sind vor allem β-hämolysierende Streptokokken der Gruppe A zu finden, seltener Pneumokokken, Mykoplasmen, Haemophilus bacillus und Staphylococcus aureus.
Unabhängig davon sollten mechanische Faktoren als Ursache für eine akute Pharyngitis ausgeschlossen werden, wie z. B. Traumata, Verbrennungen, Reizungen durch ätzende Substanzen oder Allergene.
Es kommt zu einer
Bei der akuten Pharyngitis überwiegen lokale Beschwerden gegenüber der allgemeinen Symptomatik. Die Betroffenen beschweren sich über Trockenheit und Kratzen im Hals, die quälenden Reizhusten verursachen können. Es besteht ein ausgeprägter reißender Schmerz im Rachen sowie ein Fremdkörpergefühl. Der Allgemeinzustand ändert sich nur geringfügig, die Körpertemperatur kann für 2-3 Tage auf 37–37,5°C ansteigen. Körperschmerzen und Schwäche kommen hinzu. Die regionären Lymphknoten können sich vergrößern und mäßig schmerzhaft werden. Ein charakteristisches Merkmal der bakteriellen Infektion ist lang anhaltendes Fieber (bis zu 5-7 Tagen).
Beim Arztbesuch werden eine
Bei viraler Ätiologie (kommt häufiger vor) ist die
Besteht der Verdacht auf eine bakterielle Infektion, werden antibakterielle Breitbandmedikamente systemisch verordnet.
In beiden Fällen ist die Gabe von entzündungshemmenden Medikamenten angezeigt. Lutschmittel mit Lidocain, Menthol und ätherischen Ölen haben sich zur Linderung der Schmerzsymptomatik bewährt. Es empfiehlt sich auch, die Luft im Raum zu befeuchten und reichlich Flüssigkeit zu sich zu nehmen.
1. Wie sieht eine Angina aus und wie zeigt sie sich?
2. Ist Angina ansteckend und wie erfolgt die Übertragung?
3. Was sind die Ursachen für Angina?
4. Was ist der Unterschied zwischen Tonsillitis, Angina und Pharyngitis?
5. Was ist eine Pharyngitis und wie äußert sie sich?
6. Wie lässt sich eine virale Tonsillitis von einer bakteriellen unterscheiden?
7. Was ist eine chronische Tonsillitis und kann sie geheilt werden?
8. Was sind die Risiken einer unbehandelten Mandelentzündung?
9. Ist die Pharyngitis ansteckend und was sind ihre Symptome?
Liste der Quellen
1.
VOKA Katalog.
https://catalog.voka.io/
2.
Total Otolaryngology—Head and Neck Surgery, Anthony P. Sclafani, Robin A. Dyleski, Michael J. Pitman, Stimson P. Schantz. Thieme Medical Publishers, Inc., 2015. ISBN 978-1-60406-646-3.
3.
Бербом Х. Болезни уха, горла и носа / Ханс Бербом, Оливер Кашке, Тадеус Навка, Эндрю Свифт; пер. с англ. – 2-е изд. – М. : МЕДпреcс-информ, 2016. – 776 с. : ил. ISBN 978-5-00030-322-1
4.
Swidsinski A, Göktas O, Bessler C, Loening-Baucke V, Hale LP, Andree H, Weizenegger M, Hölzl M, Scherer H, Lochs H. Spatial organisation of microbiota in quiescent adenoiditis and tonsillitis. J Clin Pathol. 2007 Mar;60(3):253-60. doi: 10.1136/jcp.2006.037309. Epub 2006 May 12. PMID: 16698947; PMCID: PMC1860565.
5.
Anderson J, Paterek E. Tonsillitis. [Updated 2023 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Available from: https://www.ncbi.nlm.nih.gov/books/NBK544342/
6.
Nguyen VTN, Ngo L, Stratton E, Arriola D. Tonsillitis. Prim Care. 2025 Mar;52(1):27-35. doi: 10.1016/j.pop.2024.09.005. Epub 2024 Dec 30. PMID: 39939088.
7.
Bird JH, Biggs TC, King EV. Kontroversen bei der Behandlung der akuten Tonsillitis: eine evidenzbasierte Übersicht. Clin Otolaryngol. 2014 Dec;39(6):368-74. doi: 10.1111/coa.12299. PMID: 25418818; PMCID: PMC7162355.
8.
Thakur JS, Mohindroo NK, Sharma DR, Mohindroo S, Thakur A. Tonsillitis with acute myeloid leukemia: a case series for caution. Ear Nose Throat J. 2013 Apr-May;92(4-5):E22-3. doi: 10.1177/014556131309200425. PMID: 23599112.
9.
Andrès E, Mourot-Cottet R, Maloisel F, Séverac F, Keller O, Vogel T, Tebacher M, Weber JC, Kaltenbach G, Gottenberg JE, Goichot B, Sibilia J, Korganow AS, Herbrecht R. Idiosyncratic drug-induced neutropenia & agranulocytosis. QJM. 2017 May;110(5):299-305. doi: 10.1093/qjmed/hcw220. Epub 2017 Jan 9. PMID: 28069912.
Artikel mit AI zusammenfassen
Wählen Sie Ihren bevorzugten KI-Assistenten:
Link erfolgreich in die Zwischenablage kopiert
Ich danke Ihnen!
Ihre Nachricht wird gesendet!
Unsere Experten werden sich in Kürze mit Ihnen in Verbindung setzen. Wenn Sie weitere Fragen haben, kontaktieren Sie uns bitte unter info@voka.io