Akute Sinusitis (akute Rhinosinusitis): Klassifikation, Symptome, Diagnostik und Therapie
Detaillierter Überblick über Rhinosinusitis: Klassifikation, Klinik, Diagnoseverfahren und moderne Ansätze zur Therapie der akuten Sinusitis.
Spezialitäten
AnästhesiologieAngiologieDermatologieEndokrinologieGastroenterologieGeburtshilfeGynäkologieHals-Nasen-Ohren-HeilkundeHämatologieHepatologieHistologieInfektionskrankheitenKardiologieNeurologieOnkologieOphthalmologieOrthopädiePädiatriePhysiologiePneumologieTraumatologieUrologieZahnmedizinDieser Artikel dient nur zu Informationszwecken
Der Inhalt dieser Website, einschließlich Texten, Grafiken und anderen Materialien, dient ausschließlich Informationszwecken. Sie sind nicht als Rat oder Anleitung gedacht. Bitte konsultieren Sie Ihren medizinischen Betreuer, wenn es um Ihren speziellen Gesundheitszustand oder Ihre Behandlung geht.
Die Rhinitis (Schnupfen) stellt eine Schleimhautentzündung der Nasenhaupthöhle dar. Alle Formen der Rhinitis haben gemeinsame Symptome wie Nasenverstopfung und Ausfluss, auch bekannt als Rhinorrhö. Jede Art weist jedoch auch spezifische Symptome auf, die bei der Differenzierung helfen.


Akute Rhinitis:
Chronische Rhinitis:
Akute Rhinitis ist eine Entzündung der Nasenschleimhaut, die nicht länger als 12 Wochen dauert. Sie wird durch Viren oder Bakterien verursacht, die die Epitheloberfläche erreichen und eine pathologische Reaktion auslösen. Die Krankheit ist unspezifisch. Die häufigsten viralen Erreger der akuten Rhinitis sind Adenoviren, Rhinoviren, RS-Viren, Influenzaviren und Parainfluenzaviren. Unter den bakteriellen Erregern kommen Streptokokken, Staphylokokken und Pneumokokken vor. Akute Rhinitis kann auch ein Frühsymptom spezifischer Erkrankungen wie Masern, Scharlach, Diphtherie und Meningokokkeninfektion sein. Für die Entstehung des pathologischen Prozesses sind neben dem Vorhandensein einer pathogenen Mikroflora auch Schleimhautveränderungen wie Trockenheit und Krustenbildung, eine verminderte allgemeine oder lokale Immunität sowie das Vorliegen chronischer Infektionen in der Dekompensationsphase erforderlich.
Von einer chronischen Entzündung wird ausgegangen, wenn sie länger als 12 Wochen dauert. Wenn die akute Rhinitis über diesen Zeitraum hinaus anhält, geht sie in eine chronische infektiöse Rhinitis über, weshalb die Erreger bei diesen Erkrankungen dieselben sind. Diese Form der Rhinitis kann auch mit infektiösen Krankheiten wie Syphilis, Tuberkulose, Histoplasmose, Blastomykose, Lepra und andere einhergehen. Diese Pathologien werden in den jeweiligen Abschnitten detaillierter behandelt.
Allergische Rhinitis tritt auf, wenn Allergene auf die Schleimhaut einwirken. Die häufigsten Allergene sind Haustierhaare, Hausstaubmilben, Pflanzenpollen und Schimmelsporen. Wenn Allergene auf die Schleimhaut einwirken, entwickelt sich eine IgE-vermittelte Immunreaktion mit Freisetzung von Entzündungsmediatoren, die pathologische Reaktionen auslösen. Es besteht eine genetische Prädisposition und allgemeine Veranlagung für Atopie. Allergische Rhinitis kann auch eine Manifestation von Wurmbefall sein, wie etwa Giardiasis, was bei Kindern häufiger vorkommt und pathogenetisch durch eine allgemeine Sensibilisierung des Körpers erklärt wird.
Hypertrophe Rhinitis entwickelt sich meist infolge einer beeinträchtigten Nasenatmung posttraumatischer Natur oder chronischer Entzündung in der Nasen- oder Nasennebenhöhlen.
Vasomotorische Rhinitis tritt auf, wenn es zu Störungen in neuro-reflektorischen Prozessen kommt, die eine erhöhte Empfindlichkeit gegenüber verschiedenen Reizstoffen verursachen.
Zur vasomotorischen Rhinitis gehören:
Diese Rhinitisformen haben unterschiedliche Ätiologie, aber gleiche Klinik und pathomorphologische Veränderungen. Die Diagnose erfolgt auf Grundlage einer sorgfältig erhobenen Anamnese und der Identifizierung des verursachenden Faktors.


Die Ätiologie der atrophischen Rhinitis ist bisher nicht klar. Einige Autoren führen die Ursachen der Erkrankung auf schlechte Umweltbedingungen (trockene Luft, Staub), Traumata oder Operationen in der Nasenhöhle, mangelhafte Nasenhygiene, Autoimmunerkrankungen, hormonelle Veränderungen (Menopause, Altern) sowie einen Mangel an Spurenelementen (insbesondere Eisen) und Vitaminen zurück.
Ozaena, oder Stinknase, stellt einen Sonderfall der atrophischen Rhinitis dar. Der Erreger ist das Bakterium Klebsiella ozaenae, aber für die Entstehung der Krankheit sind neben der pathogenen Mikroflora auch prädisponierende Faktoren wie chronische Infektionsherde in der Nasenhöhle oder den Nasennebenhöhlen, Störungen der Aerodynamik, Trockenheit und das Vorhandensein von Mikrorissen erforderlich.
Akute Rhinitis verläuft in 3 aufeinanderfolgenden Stadien. Die erste Phase – die trockene Reizung – ist durch Hyperämie und Trockenheit der Schleimhaut gekennzeichnet. Diese Phase dauert meist mehrere Stunden, manchmal auch Tage.
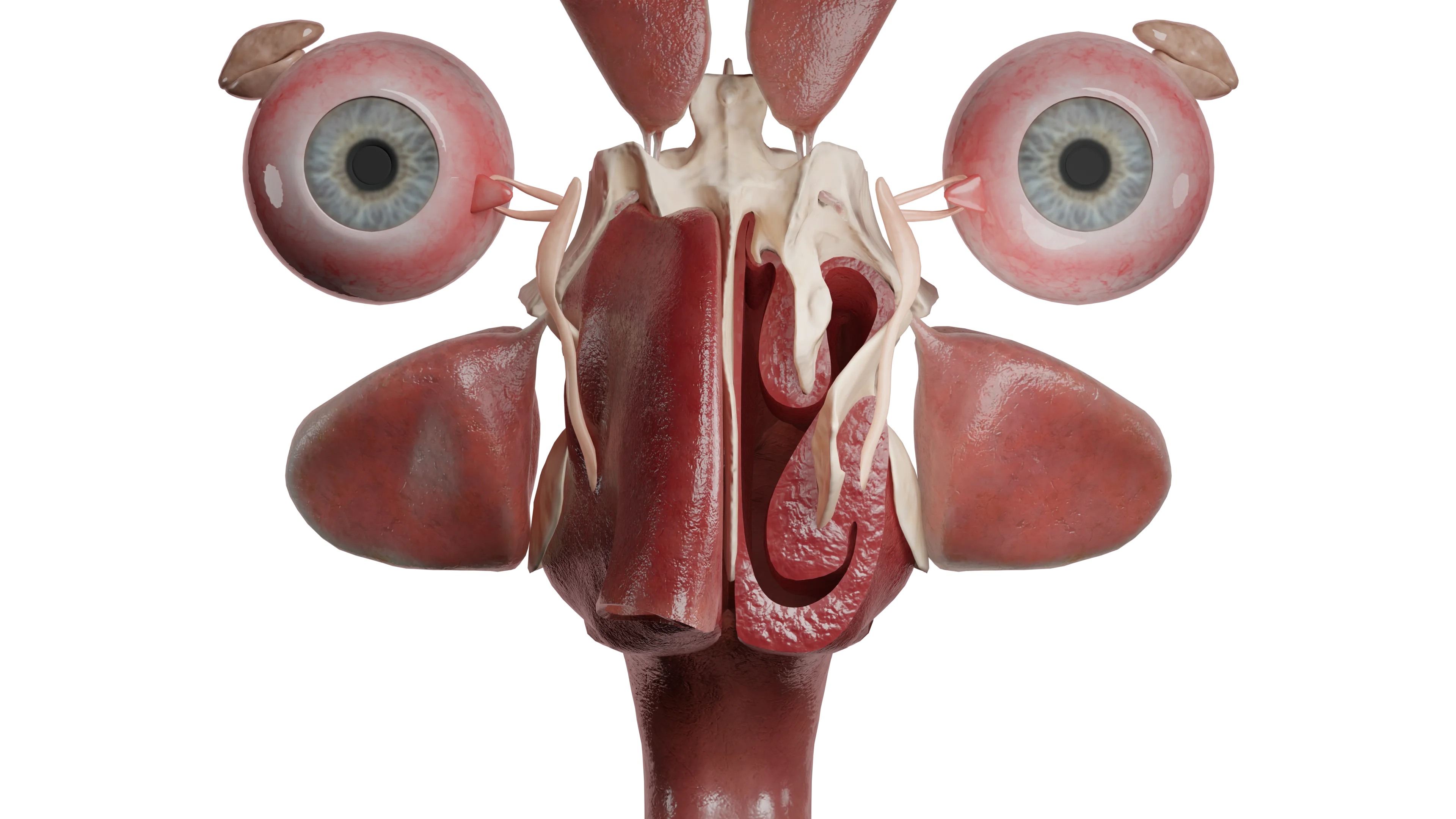

Die Phase der serösen Sekretion zeichnet sich durch eine Hyperämie und Schwellung der Mukosa, deren verstärkte Durchblutung, punktförmige Schleimhautblutungen (Petechien) sowie eine gesteigerte Mukusproduktion aus.
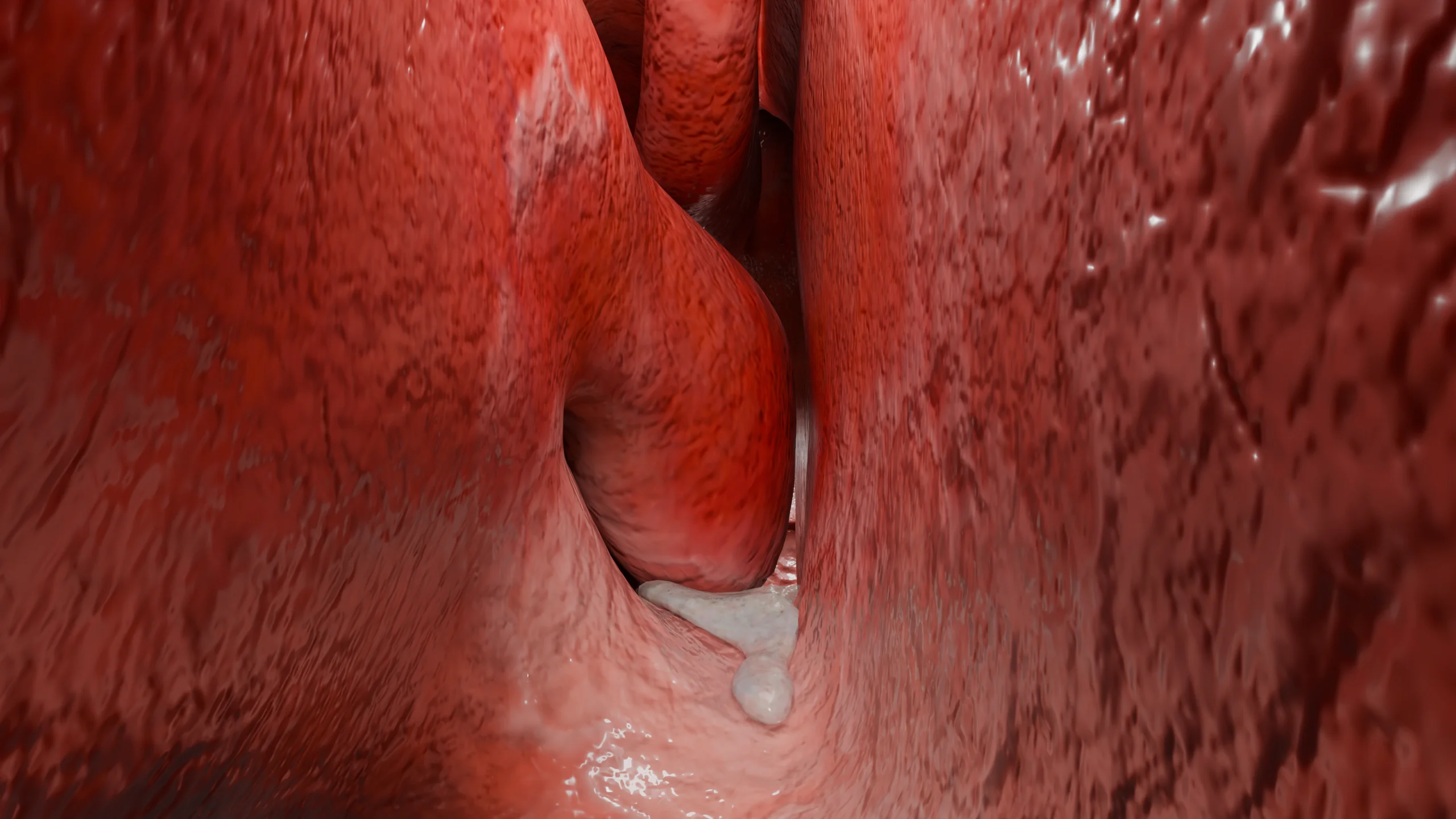

Am 4. bis 5. Tag nach Beginn der Erkrankung wird die Sekretion durch die Überproduktion von Lymphozyten und abgeschilferten Epithelzellen schleimig-eitrig. Bei einem günstigen Verlauf klingt die Entzündung bis zum Ende des 7. – 10. Tages ab.
Chronisch infektiöse Rhinitis ist durch unspezifische Veränderungen gekennzeichnet, wie etwa eine Hyperämie der Schleimhaut, eine Stauung der Nasenmuscheln und eine Hyperplasie der Becherzellen mit gesteigerter Sekretproduktion.
Charakteristisch für die allergische Rhinitis sind eine blasse Schleimhaut mit zyanotischem Unterton, deutliche Ödeme der Nasenmuscheln sowie eine starke Absonderung von hellem Schleimsekret. Allergische Rhinitis ist häufig mit einer chronischen polypösen Rhinosinusitis kombiniert; in diesen Fällen zeigt die Rhinoskopie eine polypös veränderte Schleimhaut oder Polypen.
Bei hypertrophischer Rhinitis wird am häufigsten ein Überschuss an Knochengewebe der unteren Nasenmuschel über die ganze Länge festgestellt. Weniger häufig sind vaskuläre und fibrotische Formen, bei denen sich das Gewebe in den Nasenmuscheln durch Gefäß- oder Bindegewebsproliferation auszeichnet.
Vasomotorische Rhinitis ist morphologisch gekennzeichnet durch eine Stauung der Schwellkörpergefäße in den Nasenmuscheln, die sich purpurn-bläulich verfärben und verdicken, wobei die Nasengänge selten verengt sind und die Anzahl der Becherzellen zunimmt. Bei einer Störung des parasympathischen Systems kommt es zu einer Überproduktion von Schleim, während eine Störung im sympathischen System zu Ödemen und Nasenverstopfung führt.
Bei atrophischer Rhinitis wird eine große Anzahl an Krusten in der Nasenhöhle gefunden, die Schleimhaut ist blassrosa, dünn, matt und „pergamentartig“, mit spärlichem serösen Schleimabfluss. Mit fortschreitender Erkrankung betreffen atrophische Prozesse den Riechnerv und die Blutgefäße der Schleimhaut.
Ozaena ist durch die gleichen Veränderungen wie atrophische Rhinitis gekennzeichnet, aber im fortgeschrittenen Stadium werden tief liegende Gewebe zerstört, einschließlich des knöchernen Teils der Nasenmuscheln durch Osteoklasten. Blutgefäße verstopfen und vernarben. Die Anzahl der Becherzellen ist stark reduziert, Flimmerhärchen fehlen, was zu einer funktionslosen mukoziliären Selbstreinigung führt, und die Nasengänge weiten sich aufgrund des Defizits an Nasenmuschelgewebe. Die Gewebezerstörung verursacht fauligen Geruch („Stinknase“). Bei rhinoskopischer Untersuchung findet sich eine nicht-physiologisch erweiterte Nasenhöhle, die hintere Nasopharynxwand ist gut sichtbar. Gelblich-grüne Beläge und Borken bedecken reichlich die Nasenhöhle.
Akute Rhinitis beginnt mit einer deutlichen Einschränkung der Nasenatmung, Niesen und Brennen in der Nase, was der ersten Phase entspricht. Allgemeinsymptome entwickeln sich: Kopfschmerzen sowie ein Anstieg der Körpertemperatur auf subfebrile oder febrile Werte. Beim Übergang in die nächste Phase kommt es zu reichlich schleimigem Ausfluss, der aufgrund seiner chemischen Zusammensetzung bei Kontakt mit der Haut im Bereich des Nasolabialdreiecks deren Mazeration verursacht. Die Nasenverstopfung nimmt zu, Tränenfluss tritt auf, und einige Patienten bemerken ein Druckgefühl in den Ohren.
In der dritten Phase erhält der Nasenausfluss eine gelb-grüne Farbe, wird dicker und die Verstopfung nimmt ab. In jedem der Stadien können Schmerzen in der Projektion der Nasennebenhöhlen durch ausgeprägtes Schleimhautödem in den Nebenhöhlen selbst sowie an ihren Mündungsstellen in der Nasenhaupthöhle auftreten.


Chronische infektiöse Rhinitis ist eine langsam fortschreitende Krankheit, bei der Patienten über erschwerte Nasenatmung und ständigen schleimigen oder schleimig-eitrigen Ausfluss mit unangenehmem Geruch klagen. Manchmal wird sie von Kopfschmerzen oder Anosmie begleitet.
Allergische Rhinitis ist gekennzeichnet durch reichlich serösen Ausfluss bei Kontakt mit einem Allergen, Niesen, Juckreiz in der Nase und Verstopfung; zudem können Anzeichen einer allergischen Konjunktivitis mit Tränenfluss und Augenjucken auftreten. Die erwähnten Beschwerden kommen bei der unmittelbaren Allergenexposition zustande. Klinisch wird allergische Rhinitis in saisonale und ganzjährige, persistierende und intermittierende, milde und mittelschwere bis schwere Formen unterteilt. Saisonale Rhinitis tritt einmal oder mehrmals im Jahr auf und ist meist mit der Blüte bestimmter Pflanzen verbunden, während die ganzjährige Rhinitis konstant ist und häufiger mit Haushaltsallergenen (Hausstaubmilben, Tierhaare usw.) in Verbindung gebracht wird. Intermittierende Rhinitis äußert sich bis zu 4 Tage pro Woche oder bis zu 4 Wochen pro Jahr, während persistierende Rhinitis durch Kontinuität gekennzeichnet ist.
Eine milde Form der Rhinitis geht weder mit Schlafproblemen noch mit Einschränkungen im Alltag einher; die mittelschwere bis schwere Verlaufsform hingegen führt zu beträchtlichen Beschwerden, die den Tagesablauf stören und sowohl Nachtruhe als auch Leistungsfähigkeit mindern. Es ist wichtig, die enge Verbindung zwischen allergischer Rhinitis und Bronchialasthma hervorzuheben, die auf einem gemeinsamen pathogenetischen Mechanismus beruht. Die allergische Rhinitis wird als ein Risikofaktor in der Entwicklung der Bronchialasthma betrachtet. Es ist wissenschaftlich erwiesen, dass fehlende adäquate Therapie der nasalen allergischen Erscheinungen den Verlauf der Asthma bronchiale wesentlich verschlimmert. Es besteht auch ein Zusammenhang zwischen diesem Zustand und Atopie. Dies manifestiert sich häufiger im Kindesalter.
Der hypertrophe Rhinitis ist durch anhaltende, ausgeprägte Atembeschwerden durch die Nase, Schnarchen und seltener Anosmie gekennzeichnet.
Vasomotorische Rhinitis zeichnet sich durch intermittierende klinische Erscheinungsformen aus. Es treten periodischer Juckreiz in der Nase, Niesen, Nasenverstopfung sowie wässriger oder schleimiger Ausfluss auf, der häufig die Rachenhinterwand hinunterläuft. Patienten bemerken das Auftreten von Beschwerden bei Änderungen der Lufttemperatur oder Luftfeuchtigkeit, der Körperposition im Raum (deutliche Verschlimmerung beim Liegen auf der Seite), erhöhtem Blutdruck, starken Gerüchen usw. Es manifestiert sich typischerweise im Erwachsenenalter.
Patienten mit atrophischer Rhinitis klagen über Trockenheit und Juckreiz in der Nasenhöhle, Atembeschwerden trotz pathologisch weiter Nasengänge – das sogenannte „Empty-Nose-Syndrom“ – sowie schwer ablösbare Krusten, nach deren Entfernung keine Besserung eintritt. In einigen Fällen können Nasenbluten auftreten. Im weiteren Verlauf sind die Riechnerven betroffen, was zur Anosmie führt; zudem kann es zu einer Nasenscheidewandperforation und Nasenbluten kommen. Da die Ozaena ein Subtyp der atrophischen Rhinitis ist, sind alle oben genannten Beschwerden auch für sie charakteristisch. Ein Unterscheidungsmerkmal ist der anhaltende übelriechende Geruch aus der Nase, der von den Patienten selbst nicht wahrgenommen wird. Infolgedessen neigen Menschen in ihrer Umgebung dazu, Interaktionen zu vermeiden, was den psychischen Zustand der Patienten beeinträchtigt. Beim Versuch, die Krusten zu entfernen, werden diese als Ausgüsse abgestoßen, wobei Blutungen nur minimal ausgeprägt sind. Die allgemeinen Symptome umfassen Kopfschmerzen, ausgeprägte Schwäche und Müdigkeit.
Zur Diagnose von akuter oder chronischer Rhinitis reicht in den meisten Fällen eine allgemeine Untersuchung (Otorhinolaryngoskopie) aus. Es werden die Art der Beschwerden, der Zustand der Schleimhaut und der Ausfluss beurteilt und eine gründliche Anamnese erhoben. Bei längerem Verlauf, ausbleibendem Behandlungserfolg und Schmerzen im Bereich der Nasennebenhöhlen wird eine Röntgenaufnahme der Nebenhöhlen empfohlen.
Bei chronischer infektiöser Rhinitis wird eine bakteriologische Kultur des Nasensekrets durchgeführt, um den Erreger zu identifizieren und die Empfindlichkeit gegenüber antibakteriellen Medikamenten zu bestimmen.
Zur Diagnose der allergischen Rhinitis kommen diverse Verfahren abhängig vom Krankenhaus zum Einsatz. Das Rhinozytogramm mit quantitativer Bestimmung von Eosinophilen im Nasenschleim hat heute aufgrund unsicherer Sensitivität an Bedeutung verloren, da das Fehlen von Eosinophilen nicht das Ausbleiben der Krankheit bedeutet und deren Vorhandensein auch bei Patienten mit nicht-allergischer Rhinitis festgestellt werden kann. Die gängigste Methode sind verschiedene Hauttests (Skapulations-, Pricktests etc.), bei denen das Allergen auf oder unter die Haut aufgetragen und die Reaktion an der Kontaktstelle nach einer bestimmten Zeit protokolliert wird. Als „Goldstandard“ in der Diagnostik von allergischer Rhinitis gilt die Bestimmung der spezifischen IgE gegen die verbreitetsten Allergene im Blutserum.
Zur Diagnostik der hypertrophen knöchernen Rhinitis erfolgt eine Anämisierung der Nasenmuscheln. Die Diagnose ist aussagekräftig bei einem negativen Testergebnis.
Vasomotorische und atrophische Rhinitis werden nach einer Rhinoskopie, der Erhebung von Beschwerden und einer Anamnese diagnostiziert.
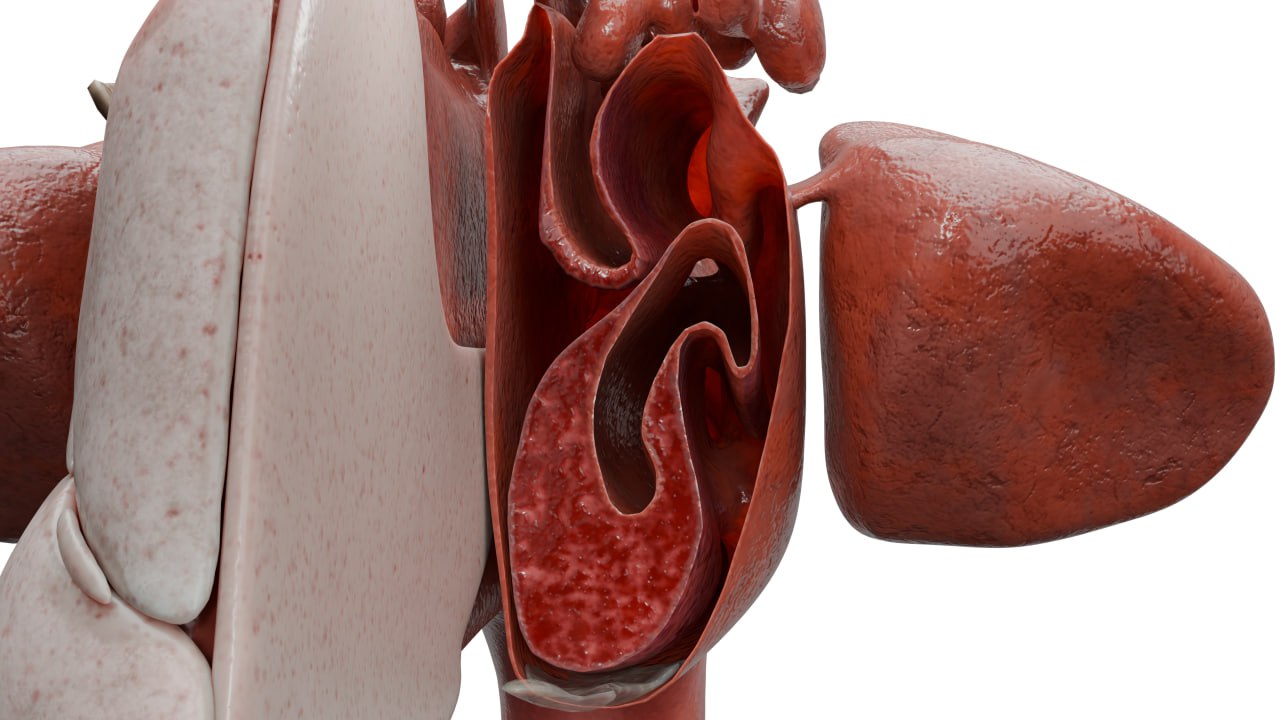

Bei atrophischer Rhinitis und Ozaena wird das Nasensekret auch auf bakteriellen Erreger untersucht. Ein Bluttest wird durchgeführt, um den Hämoglobin- und Serumeisenspiegel zu bestimmen. Beim Bestehen eines Septumdefekts (Perforation) erfolgt Biopsie des freien Randes mit pathologisch-histologischer Untersuchung. Wenn die Symptome rasch zunehmen, ist der Patient evtl. auf ANCA-assoziierte Vaskulitis zu untersuchen. Die Diagnose Ozaena ist zu 100 % gesichert, wenn Klebsiella ozaenae durch eine mikrobiologische Untersuchung oder eine Blutuntersuchung mit immunologischen Tests und Antikörpernachweis festgestellt wird.
Die Behandlung der akuten Rhinitis erfolgt symptomatisch. Abschwellende Nasensprays (Phenylephrin, Xylometazolin, Oxymetazolin) kommen zur Reduktion von Ödemen und Schleimabsonderungen zum Einsatz, gefolgt von einer empfohlenen Nasenspülung mit Kochsalz- oder Meerwasserlösungen zur Evakuierung des pathologischen Inhalts. Bei ausgeprägter allgemeiner Symptomatik können NSAR (Paracetamol, Ibuprofen) verwendet werden.
Chronische infektiöse Rhinitis wird mit lokalen oder systemischen antibakteriellen Mitteln anhand der Resistenzdaten behandelt. Regelmäßiges Spülen der Nase mit Kochsalzlösungen oder Meerwasser wird ebenfalls verordnet.
Das wichtigste an der Therapie der allergischen Rhinitis ist die Beseitigung des Auslösefaktors (Allergen). Abhängig vom Schweregrad der Erkrankung werden Kombinationen unterschiedlicher Arzneimittel eingesetzt. Als Therapie werden intranasale Dekongestiva über max. 7-10 Tage eingesetzt. Obligat werden auch lokale bzw. systemische Antihistaminika verordnet. Bei schweren Symptomen wird die längerfristige intranasale Anwendung von Glukokortikosteroiden (mindestens 1 Monat) oder die systemische Gabe von Antileukotrien-Präparaten empfohlen. Die meisten Patienten erreichen eine dauerhafte Remission durch die ASIT (allergenspezifische Immuntherapie), welche eine ätiotrope Methode darstellt (d. h. sie bekämpft die Krankheitsursache und nicht nur deren Symptome). Das Verfahren besteht in langzeitiger Injektion von minimalen Dosen von Allergenen (sublingual bzw. Dies führt zur Entwicklung einer „Immunität“ gegenüber künftigen Kontakten mit dem Allergen, wodurch unerwünschte Reaktionen minimiert werden.
Hypertrophe knöcherne Rhinitis wird chirurgisch behandelt. Es kommt partielle Conchektomie zum Einsatz, bei der das überstehende Knochengewebe schonend reseziert wird, wobei die anatomischen Landmarken und die Weichteile der Nasenmuscheln erhalten bleiben.
Als Therapie der vasomotorischen Rhinitis werden Antihistaminika mit lokaler oder systemischer Wirkung sowie topische Hormonpräparate für eine Dauer von einem Monat eingesetzt; zudem wird eine regelmäßige Befeuchtung der Schleimhaut mit isotonischen Lösungen empfohlen. Bei Ausbleiben eines Erfolgs der konservativen Therapie wird ein chirurgischer Eingriff unter Verwendung verschiedener Verfahren (Laserkoagulation/submuköse Vasotomie/Radiofrequenz- oder Ultraschalldestruktion etc.) durchgeführt, bei dem die Nasenmuscheln von innen heraus teilweise geschädigt werden und anschließend vernarben, wodurch sie an Größe verlieren, während die Schleimhaut intakt bleibt und ihre Funktion beibehält.
Bei atrophischer Rhinitis zielt die Therapie auf eine ausreichende Schleimhautbefeuchtung ab. Dazu werden Sprays mit isotonen Lösungen, Meersalz mit Dexpanthenol oder Hyaluronsäure eingesetzt. Wenn keine Kontraindikationen vorliegen, wird das Einreiben der Schleimhaut mit Jodlösungen verordnet, um Becherzellen zu reizen und zu stimulieren und die Produktion von Schleimsekret zu erhöhen. Gute Ergebnisse lassen sich bei der Behandlung der Schleimhaut mit öligen Lösungen beobachten, die die Vitamine A, D und E enthalten, wie etwa Sanddorn-, Pfirsich- oder Sesamöl; diese sollten jedoch nur in begrenzten Mengen verwendet werden, da sie die Funktion des Flimmerepithels beeinträchtigen. Beim Nachweis pathogener Mikroorganismen wird eine lokale antibakterielle Therapie verordnet.
Für die Behandlung der Ozaena ist eine systemische (vorzugsweise parenterale) Antibiotikatherapie erforderlich, die auf den Ergebnissen der Sensitivitätsprüfung basiert. Lokal wird, wie bei atrophischer Rhinitis, regelmäßiges Nasenspülen mit Kochsalzlösung oder Meerwasser mit Jodpräparaten, sowie Feuchtigkeitspflege mit öligen Lösungen empfohlen. Für ein besseres therapeutisches Ergebnis werden die Krusten nach deren Einweichung entfernt und die Nase anschließend mit lokalen antibakteriellen Mitteln gespült.
1. Was sind die Hauptsymptome der Rhinitis?
2. Welche Stadien der akuten Rhinitis werden unterschieden?
3. Welche Komplikationen können bei Rhinitis auftreten?
4. Wie unterscheidet man Rhinitis von Sinusitis?
5. Welche Faktoren fördern die Entstehung einer Rhinitis?
6. Welche Komplikationen können aufgrund einer unsachgemäßen Behandlung von Rhinitis auftreten?
Quellenverweise
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas (VOKA 3D Anatomie und Pathologie – Vollständiger 3D-Atlas der normalen und pathologischen Anatomie) [Internet]. VOKA 3D Anatomy & Pathology (VOKA 3D Anatomie & amp; Pathologie).
Verfügbar unter: https://catalog.voka.io/
2.
Sclafani AP, Dyleski RA, Pitman MJ, Schantz SP. Total otolaryngology—head and neck surgery (Gesamte Otolaryngologie – Kopf- und Halschirurgie). New York: Thieme Medical Publishers; 2015. ISBN: 978-1-60406-646-3.
3.
Behrbohm H, Kaschke O, Nawka T, Swift A. Bolezni ukha, gorla i nosa [Ear, Nose, and Throat Diseases] (Erkrankungen von Hals, Nase und Ohren). 2. Aufl. Moskau: MEDpress-inform; 2016. 776 S. Russisch.
4.
Green RJ, Feldman C, Van Niekerk A, McDonald M, Friedman R, Richards GA. Treating acute rhinitis and exacerbations of chronic rhinitis — a role for topical decongestants? (Behandlung der akuten Rhinitis und Exazerbationen der chronischen Rhinitis — eine Rolle für topische Dekongestiva)? S Afr Fam Pract (2004) [Internet]. 24. März 2020;62(1):e1–e5. doi:10.4102/safp.v62i1.5053. PMID: 32242436; PMCID: PMC8378128.
Verfügbar unter:
https://doi.org/10.4102/safp.v62i1.5053
5.
Akhouri S, House SA. Allergische Rhinitis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 16. Juli 2023 [aktualisiert Jan 2025–]. PMID: 30844213.
Verfügbar unter:
https://www.ncbi.nlm.nih.gov/books/
6.
Leader P, Geiger Z. Vasomotor rhinitis (Vasomotorische Rhinitis). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 10. Juli 2023 [aktualisiert Jan 2025–]. PMID: 31613484.
Verfügbar unter:
https://www.ncbi.nlm.nih.gov/books/
7.
Sumaily IA, Hakami NA, Almutairi AD, Alsudays AA, Abulqusim EM, Abualgasem MM, Alghulikah AA, Alserhani AA. An Updated Review on Atrophic Rhinitis and Empty Nose Syndrome (Eine aktualisierte Übersicht über atrophische Rhinitis und das Empty-Nose-Syndrom). Ear Nose Throat J. 14. Juli 2023:1455613231185022. doi: 10.1177/01455613231185022. Epub ahead of print. PMID: 37449389.
Artikel mit AI zusammenfassen
Wählen Sie Ihren bevorzugten KI-Assistenten:
Link erfolgreich in die Zwischenablage kopiert
Ich danke Ihnen!
Ihre Nachricht wird gesendet!
Unsere Experten werden sich in Kürze mit Ihnen in Verbindung setzen. Wenn Sie weitere Fragen haben, kontaktieren Sie uns bitte unter info@voka.io