Akute Sinusitis (akute Rhinosinusitis): Klassifikation, Symptome, Diagnostik und Therapie
Detaillierter Überblick über Rhinosinusitis: Klassifikation, Klinik, Diagnoseverfahren und moderne Ansätze zur Therapie der akuten Sinusitis.
Spezialitäten
AnästhesiologieAngiologieDermatologieEndokrinologieGastroenterologieGeburtshilfeGynäkologieHals-Nasen-Ohren-HeilkundeHämatologieHepatologieHistologieInfektionskrankheitenKardiologieNeurologieOnkologieOphthalmologieOrthopädiePädiatriePhysiologiePneumologieTraumatologieUrologieZahnmedizinDieser Artikel dient nur zu Informationszwecken
Der Inhalt dieser Website, einschließlich Texten, Grafiken und anderen Materialien, dient ausschließlich Informationszwecken. Sie sind nicht als Rat oder Anleitung gedacht. Bitte konsultieren Sie Ihren medizinischen Betreuer, wenn es um Ihren speziellen Gesundheitszustand oder Ihre Behandlung geht.
Острый тонзиллит — воспаление небных миндалин, которое может проявляться в различных клинических формах. Атипичные формы тонзиллита отличаются своей этиологией, течением, а также особенностями локальных и общих симптомов.
Выделяют следующие формы острого тонзиллита:
Vergleichende Darstellung atypischer Formen der Tonsillitis
| Formen der Tonsillitis | Ätiologie | Symptome | Diagnose | Behandlung |
|---|---|---|---|---|
| Herpangina | Coxsackie-Viren, Echovirus, Adenoviren | Vesikulärer Ausschlag am weichen Gaumen, Fieber, Kopfschmerzen, leichte Halsschmerzen | Klinik, PCR in Oropharyngealabstrich, IgM im Blut | Symptomatisch (fiebersenkende Mittel, Spülung mit Antiseptika) |
| Phlegmonöse Tonsillitis | GAS (β-hämolysierende Streptokokken der Gruppe A) | Einseitige Läsion, eitrige Einschmelzung der Tonsille, hohes Fieber, starke Schmerzen | Pharyngoskopie, Punktion der Tonsille | Eröffnung des Abszesses, Antibiotika (Penicilline, Makrolide), NSAR |
| Angina Plaut-Vincent | Symbiose von Fusobakterien und Spirochäten | Einseitige Tonsillennekrose mit leicht ablösbarem Belag, Mundgeruch | Bakteriologische Untersuchung es Belags | Antibiotika (Penicilline, Cephalosporine), topische Antiseptika |
| Mykotische Tonsillitis | Candida spp. (seltener Aspergillus, Penicillium) | Krümeliger Belag auf Tonsillen, Juckreiz, Brennen, Mundtrockenheit | Mikroskopische Untersuchung und Pilzkultur | Antimykotika (topisch und systemisch) |
| Tonsillitis bei Diphtherie | Corynebacterium diphtheriae (Klebs-Loeffler-Bazillus) | Dichte graue Beläge auf Tonsillen, „Cäsarenhals“ (Schwellung des Halses), ausgeprägte Allgemeinsymptomatik | Bakteriologische Untersuchung, Kultur, Toxizitätstest | Diphtherie-Antitoxin, Antibiotika (Penicilline), stationäre Aufnahme |
| Tonsillitis bei Masern | Masernvirus (Morbillivirus) | Пятна Бельского — Филатова — Коплика, коревая сыпь, конъюнктивит, ринит | Serologischer Test (IgM), PCR in Oropharyngealabstrich | Symptomatische Therapie, Impfung zur Prophylaxe |
| Tonsillitis bei Scharlach | GAS (β-hämolysierende Streptokokken der Gruppe A) | „Himbeerzunge“, feines punktförmiges Exanthem, Hyperämie des Rachens, Schuppung der Haut | Streptokokken-Test, Rachenkultur | Antibiotika (Penicilline), Spülung mit Antiseptika |
| Tonsillitis bei Mononukleose | Вирус Эпштейна — Барр (ВЭБ) | Плотные налеты на миндалинах, лимфаденопатия, увеличение печени и селезенки | Bluttest (atypische mononukleäre Zellen), serologischer Test (IgM EBV) | Symptomatisch, Kortikosteroide bei schwerem Verlauf |
| Syphilitische Tonsillitis (Angina specifica) | Treponema pallidum (Spirochaeta pallidum) | Harter Schanker (Stadium 1), Plaques muqueuses (Stadium 2), Gummen (Stadium 3) | Serologische Tests (Wassermann-Test, ELISA, IHT) | Antibiotika Benzathinpenicillin), Mitbehandlung des Sexualpartners |
Герпетическая ангина (герпангина) вызывается вирусами коксаки, ретровирусами, эховирусами и аденовирусами. Название «герпетическая ангина» связано с тем, что везикулярные высыпания при этом заболевании напоминают сыпь при герпетической инфекции. Чаще всего герпетическая ангина встречается у детей.
При герпангине обнаруживаются везикулярные высыпания на мягком небе и небных дужках на фоне гиперемированного зева. Небные миндалины незначительно гиперемированы и отечны, изредка покрыты белесоватыми везикулами.
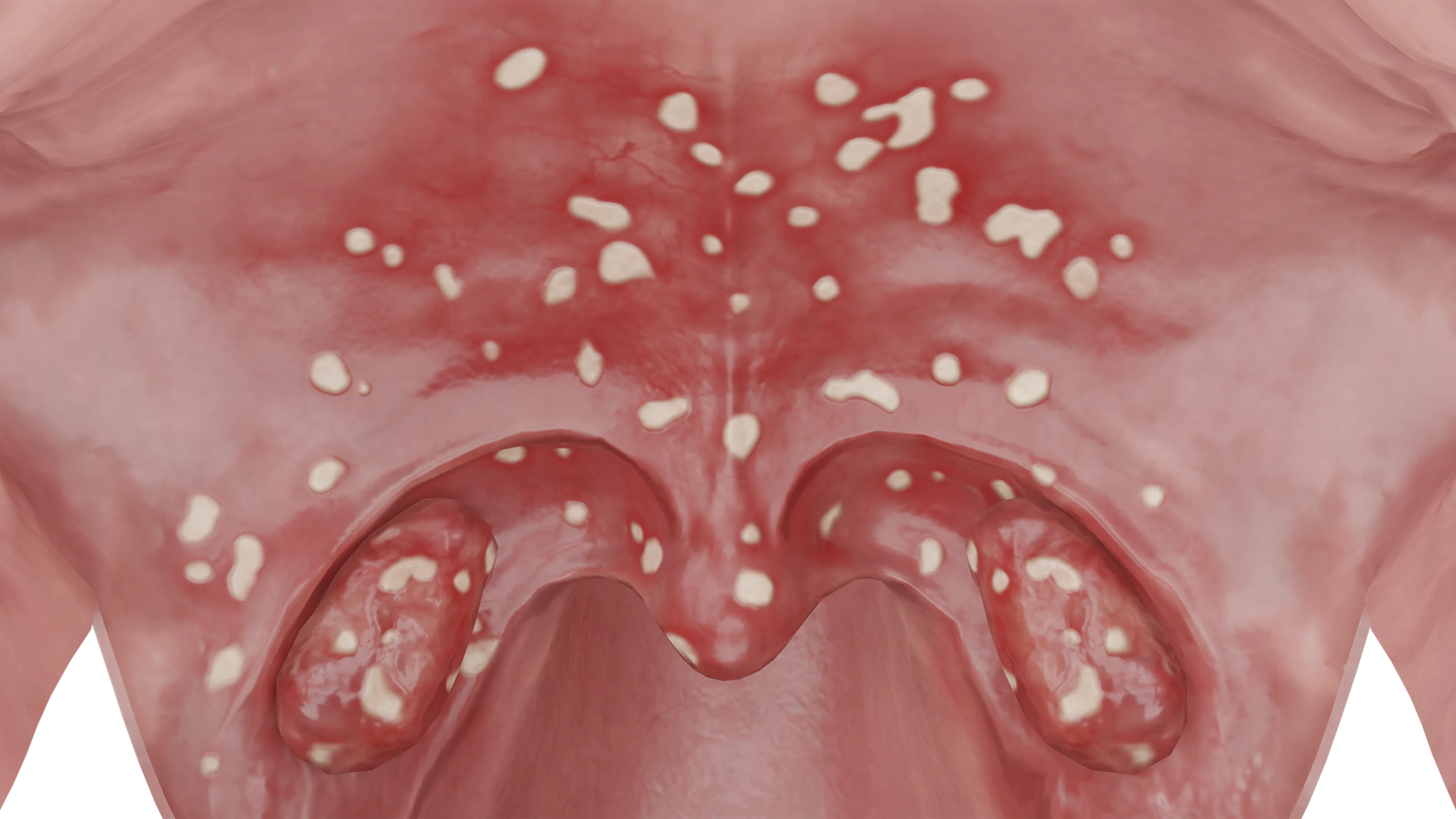

При герпангине характерно преобладание общей симптоматики над местной. Отмечается выраженная лихорадка с высоким подъемом температуры, головная и мышечная боль. Заболевание обычно самостоятельно разрешается через 3–4 суток. Боль в горле выражена слабо, у детей может наблюдаться отказ от еды.
Диагноз устанавливают на основе типичной клинической картины. Для лабораторной диагностики исследуют кровь на антитела (IgM) или мазок из ротоглотки для определения РНК возбудителя методом ПЦР. Рекомендуется также проведение общего анализа крови для оценки степени интоксикации и определение уровня С-реактивного белка.
При лечении герпангины применяют симптоматическую терапию: используют антипиретики и регулярно проводят полоскание ротовой полости антисептическими средствами.
Возбудители флегмонозной формы тонзиллита аналогичны таковым при типичной форме острого тонзиллита (см. статью «Острые воспалительные заболевания глотки: классификация, клинические проявления, лечение»). Наиболее часто встречается бета-гемолитический стрептококк группы А (БГСА).
При флегмонозном тонзиллите происходит гнойное расплавление тканей внутри небной миндалины. Заболевание развивается на фоне классического острого тонзиллита и обычно поражает одну миндалину. Пораженная миндалина инфильтрирована, гиперемирована, напряжена и выбухает. В ее центре образуется гнойный очаг расплавления, который может самостоятельно дренироваться через лакуны миндалин. Окружающие ткани ротоглотки выражено гиперемированы. Отмечается асимметрия зева. Регионарные лимфатические узлы увеличены на стороне поражения.
Данная форма заболевания характеризуется наличием второй волны лихорадки, которая развивается через 3–4 дня после начала заболевания. Температура тела повышается до 39–41°C. Отмечается выраженная боль в горле, усиливающаяся при глотании, разговоре и движении языком. Наблюдаются неприятный запах изо рта, гиперсаливация, а также затруднение глотания и речи. Больному трудно открыть рот.
Диагностика схожа с таковой при обычной форме тонзиллита. С лечебно-диагностической целью выполняют пункцию пораженной миндалины.
Пациентам производят вскрытие и дренирование интратонзиллярного абсцесса. В течение последующих нескольких дней осуществляют ревизию абсцесса. Для консервативного лечения применяют антибактериальные препараты пенициллинового ряда в течение 10 суток; при аллергии — цефалоспорины или макролиды. Помимо антибиотиков назначают нестероидные противовоспалительные препараты, а местно — полоскание антисептическими растворами.
Возбудителем язвенно-пленчатой ангины (ангины Симановского — Плаута — Венсана) является симбиоз фузобактерий и спирохет.
Для язвенно-пленчатой ангины характерно одностороннее поражение небной миндалины, проявляющееся в виде зоны глубокого некроза на верхнем полюсе с белесоватым налетом, который легко отделяется от ткани. Процесс может распространяться на мягкое небо, щеку и десну.


Ангина Симановского — Плаута — Венсана отличается односторонним поражением небной миндалины и отсутствием общей симптоматики. Пациенты отмечают дискомфорт и незначительную боль в горле на стороне поражения, а также неприятный запах изо рта. Увеличиваются лимфатические узлы, расположенные вдоль грудинно-ключично-сосцевидной мышцы. Лихорадка не характерна.
Диагноз устанавливают на основании типичной клинической картины и результатов фарингоскопии. Обязательно проводят бактериологическое исследование отделяемого из ротоглотки с определением чувствительности к антибиотикам.
Для лечения применяют антибактериальные препараты пенициллинового ряда или цефалоспорины в течение 7–10 суток. Также проводят обработку слизистой оболочки полости рта антисептическими растворами.
Грибковая форма тонзиллита (тонзилломикоз) вызывается дрожжевыми грибами рода Candida (в большинстве случаев C. albicans, реже C. tropicalis, C. krusei, C. glabrata). В редких случаях могут обнаруживаться плесневые грибы родов Geotrichum, Aspergillus, Penicillium.
Тонзилломикоз встречается у детей младшего возраста, пожилых пациентов, а также у лиц, длительно принимающих антибактериальные или гормональные препараты (в том числе местно или в виде аэрозоля), у пациентов с иммунодефицитом (в том числе у ВИЧ-инфицированных), c сахарным диабетом, а также у онкологических пациентов, получающих химиотерапию.
При тонзилломикозе в острой фазе процесса характерно наличие бело-серых творожистых налетов на увеличенных, гиперемированных небных миндалинах. Часто эти налеты распространяются и на слизистую оболочку ротовой полости. При отделении налетов остаются кровоточащие очаги; пораженная слизистая оболочка ярко гиперемирована и имеет лаковый вид.
Грибковый тонзиллит имеет лишь местные проявления, такие как зуд, жжение и сухость в ротовой полости, неприятный запах изо рта. Может отмечаться болезненность при приеме пищи, однако она выражена умеренно. Процесс часто хронизируется.
Проводят микробиологическое исследование отделяемого слизистой полости рта на наличие грибковой инфекции.
Стандартная терапия тонзилломикоза включает обработку ротовой полости противогрибковыми препаратами.
Дифтерия является высококонтагиозным антропонозным заболеванием с высокой летальностью. Она вызывается грамположительными бактериями Corynebacterium diphtheriae (палочка Леффлера).
Попадая в организм, дифтерийная палочка вызывает местные изменения в слизистой оболочке ротоглотки и оказывает общее воздействие на организм с помощью дифтерийного экзотоксина. В зависимости от выраженности (стадийности) процесса поражаются небные миндалины, гортань, трахея и бронхи.
При локализованной форме на поверхности миндалин образуются бело-серые плотные фибриновые пленки. При распространенной форме они переходят на язычок, небные дужки и гортань. Пленки трудно отделяются и оставляют кровоточащую поверхность. Однако пленки, распространяющиеся в гортань, легко отделяются в ее просвет и вызывают асфиксию. Небные миндалины гиперемированы, инфильтрированы. Отмечается реакция со стороны регионарных лимфатических узлов, которые резко увеличиваются в размерах. Проникновение экзотоксина в общий кровоток приводит к поражению органов-мишеней (сердца, периферической нервной системы, почек).
При дифтерии отмечаются ярко выраженная лихорадка, повышение температуры до 39–40°C, тахикардия, проливные поты и головная боль. На фоне общей симптоматики появляются боль в горле, усиливающаяся при глотании, неприятный запах изо рта и налеты на миндалинах. Увеличенные лимфоузлы шеи становятся резко болезненными, а шея может значительно набухать («бычья шея»).
Исследование аналогично таковому при остром тонзиллите. Диагноз устанавливают на основании характерной клинической картины и результатов фарингоскопии. Выполняют определение уровня лейкоцитов, С-реактивного белка и ревматоидного фактора в крови, исследование анализа мочи, а также бактериологическое исследование отделяемого или стрепто-тест для диагностики БГСА.
Лечение дифтерии проводится строго в стационаре. Незамедлительно вводят противодифтерийную сыворотку, которая нейтрализует дифтерийный токсин. Одновременно с сывороткой назначают антибактериальные препараты (пенициллинового ряда), курсом 7–10 дней. В ряде случаев показано введение системных кортикостероидов. Местно рекомендовано полоскание антисептическими растворами. С целью профилактики большое значение имеет вакцинация против дифтерии.
Корь относится к группе высококонтагиозных заболеваний с высокой степенью летальности и вызывается парамиксовирусом рода Morbillivirus.
При коревой инфекции, еще в продромальном периоде, характерна ярко выраженная гиперемия зева. На мягком небе появляются большие красные пятна, которые могут сливаться между собой. Позже возникают налеты на небных миндалинах (как при лакунарном тонзиллите), а ткани ротоглотки становятся умеренно инфильтрированными. Наблюдается гипертрофия всего лимфоэпителиального глоточного кольца.
Отличительной особенностью кори является появление характерных пятен Бельского — Филатова — Коплика на слизистой оболочке щек: беловатые пятнышки с ярко-красным контуром диаметром 2–3 мм, не сливающиеся между собой.
Коревая инфекция, как правило, манифестирует с местных изменений в ротоглотке, конъюнктивита, ринита. Затем повышается температура тела до высоких значений (39–40°C), наблюдаются боли в теле, светобоязнь, общая интоксикация. На 4–5-е сутки от начала заболевания появляется патогномоничная пятнисто-папулезная сыпь, которая распространяется сверху вниз и склонна к слиянию. В первые сутки высыпания локализуются на лице и шее, на вторые — на туловище, а к третьим суткам достигают конечностей. После появления сыпь пигментируется и убывает в том же порядке. Вследствие увеличения лимфоидной ткани глотки часто возникают осложнения, такие как отиты, синуситы (см. статью «Острый средний отит: классификация, этиология, диагностика и лечение»).
Для диагностики кори исследуют кровь на наличие антител класса IgM, а также определяют эти антитела в слюне. Следует отметить, что коревые антитела появляются в крови не сразу, а в интервале от 72 часов до 4 суток от начала заболевания. Возможно определение РНК вируса кори с помощью ПЦР в мазках из ротоглотки.
Специфической терапии кори на данный момент не существует, применяется лишь симптоматическое лечение. Самым важным методом профилактики на сегодняшний день остается вакцинация.
Возбудителем скарлатины является бета-гемолитический стрептококк группы А (БГСА).
При скарлатине имеет место развитие классического тонзиллита: отек и гиперемия небных миндалин налеты (от фолликулярных до пленчатых), а в тяжелых случаях возможно изъязвление слизистой оболочки полости рта. Помимо этого, развиваются особенные изменения, характерные только для скарлатины. К ним относят резко очерченную гиперемию зева, которая оканчивается как правило на твердом небе. На языке образуются плотные белые налеты, которые через 2–3 суток исчезают, а язык становится ярко-красным, лаковым с выступающими сосочками и приобретает название «малиновый».
Для данного инфекционного заболевания характерны общая интоксикация, повышение температуры до 38–40°C, увеличение регионарных лимфоузлов, а также возможны рвота и диарея. На фоне локальных изменений в ротоглотке у больного появляется мелкоточечная сыпь на гиперемированной коже. Сыпь распространяется сверху вниз, имеет тенденцию к слиянию и усилению в местах естественных складок (сгибы рук и ног, паховая область). Отличительной особенностью является незатронутый носогубный треугольник, который остается белым на фоне ярко-красного лица. В период выздоровления изменения в ротоглотке, налеты и сыпь проходят, однако появляется пластинчатое шелушение на ладонях и стопах.
Диагноз устанавливают на основании типичной клинической картины, данных анамнеза и эпидемиологической обстановки. Лабораторно проводят микробиологическое исследование отделяемого ротоглотки для выявления возбудителя и определения чувствительности к антибактериальным препаратам. Возможно использование стрепто-теста.
Применяют пенициллиновые антибиотики системно курсом 7-10 суток. Важен тщательный уход за ротовой полостью, рекомендовано полоскание антисептическими растворами. Назначают постельный режим и высококалорийную диету для ускорения восстановления.
Вызывается вирусом герпеса 4 типа (вирус Эпштейна — Барр, ВЭБ). Чаще поражает детей.
Вирус Эпштейна — Барр вызывает ярко выраженные изменения в ротоглотке. Небные миндалины и задняя стенка глотки становятся ярко гиперемированными и отечными. Их поверхность покрывается плотными фибриновыми налетами. По задней стенке глотки увеличиваются лимфоидные гранулы.
Как и при других инфекционных заболеваниях, инфекционный мононуклеоз манифестирует с повышения температуры тела до фебрильных значений, вплоть до 41 °C. На фоне гипертермии отмечаются головная боль, сильная усталость, которая может сохраняться до месяца. Местные изменения в ротоглотке сопровождаются выраженной болью в горле и затруднением глотания. Симметрично увеличиваются разные группы лимфатических узлов (чаще шейной локализации), они умеренно болезненны. Отмечается гепатоспленомегалия, в тяжелых случаях — с разрывом капсулы селезенки. Со стороны гепатобилиарной системы наблюдаются транзиторная гипертрансаминаземия. При необоснованном назначении антибиотиков пенициллинового ряда на теле появляется псевдоаллергическая сыпь пятнисто-папулезного характера.
Диагноз устанавливают на основании типичной клинической картины. В общем анализе крови выявляются характерные особенности: изначально отмечается лейкопения, а затем нарастает лейкоцитоз. Около половины лейкоцитов представлены атипичными мононуклеарами. Также проводят исследование крови на наличие антител к ВЭБ.
Специфического лечения инфекционного мононуклеоза не существует. Назначают симптоматическую терапию, включая противовоспалительные препараты. В тяжелых случаях обосновано назначение кортикостероидов.
Возбудителем данного заболевания является спирохета бледная трепонема (Treponema pallidum). Спирохета попадает в организм контактным путем через слизистые оболочки или кожу, затем проникает в лимфатическую систему и распространяется по всему организму.
Сифилис проходит последовательно три стадии, и на каждой из них имеются специфические изменения в ротоглотке. Для первой стадии характерно образование твердого шанкра на небной миндалине, мягком небе, внутренней поверхности щек или язычке. Изначально это образование представлено папулой, которая затем изъязвляется. Сифилома, или твердый шанкр, представляет собой безболезненную язву с мокнущей поверхностью, из которой истекает жидкость, содержащая большое количество спирохет. Дно шанкра лаковое, блестящее, ярко-красного цвета, при пальпации — плотное, безболезненное. Размеры могут варьировать от нескольких миллиметров до 1,5 см. При расположении шанкра на миндалине она становится ярко-красной, увеличенной и плотной.
Для вторичной стадии сифилиса в ротоглотке характерны матово-бледные пятна, окруженные венчиком гиперемии на ярко-красной слизистой оболочке мягкого неба, миндалинах, язычке, при этом твердое небо остается интактным. Затем пятна видоизменяются в темно-красные папулы, которые склонны к слиянию, образуя так называемую папулезную ангину.
При третичном сифилисе в ротоглотке могут образовываться гуммы. Чаще всего они обнаруживаются на мягком или твердом небе, а также на задней стенке глотки. Данные образования представляют собой плотные крупные узлы, расположенные в толще ткани, которые со временем распадаются. После распада через узкий свищевой ход в ротоглотку выделяется прозрачное густое содержимое. После заживления остаются плотные рубцы, стягивающие окружающие ткани.
Патологические изменения первой стадии сифилиса развиваются в месте первичного контакта трепонемы со слизистой оболочкой. Через 3-4 недели после проникновения возбудителя в организм образуется твердый шанкр, через который обычно происходит дальнейшее заражение окружающих. Может отмечаться локальная боль в горле, усиливающаяся при глотании. Увеличиваются регионарные лимфоузлы; они, как правило, безболезненны. Лихорадка не характерна. В течение 1-3 месяцев шанкр заживает, и наступает длительный латентный период.
Через 3–4 месяца от появления шанкра начинается вторая стадия, для которой характерны персистирующая лихорадка, слабость, головная боль, разлитая по телу сыпь различного характера, увеличение лимфоузлов. Также возникают местные изменения в ротоглотке. Затем вновь наступает латентная стадия.
Третичный сифилис развивается спустя 3-15 лет от начала заболевания и поражает различные системы, однако в настоящее время он встречается крайне редко. При образовании сифилитических гумм в ротоглотке отмечаются жалобы на дискомфорт в горле, нарушение глотания, изменение речи, затруднение дыхания. Самый тяжелый исход наблюдается при нейросифилисе, при котором воспаляются сосуды или оболочки мозга, а также само вещество головного или спинного мозга.
Для скрининга используют экспресс-тест крови или спинномозговой жидкости (СМЖ) на сифилис (серологический реагиновый тест, антикардиолипиновый тест, реакция Вассермана). При данном исследовании антитела к возбудителю, образующиеся в организме пациента, связываются с липидными антигенами (кардиолипином бычьего сердца). Однако данный тест может давать ложно-положительные результаты и не является высокоспецифичным.
При положительном реагиновом тесте проводят трепонемные тесты, которые определяют качественное наличие антител в крови или СМЖ. К ним относят иммуноферментный анализ, реакцию пассивной гемагглютинации, реакцию микрогемагглютинации на антитела, флуоресцентный анализ на абсорбцию трепонемных антител.
Следует отметить, что существует серонегативное окно продолжительностью 3–6 недель после инфицирования, при котором сифилис не будет диагностирован ни одним из методов.
Пациенту назначают бензатина бензилпенициллин системно в течение 2 недель. Обязательно проводится лечение половых партнеров.
1. Welche atypischen Formen der akuten Tonsillitis gibt es?
2. Чем характеризуется герпетическая ангина и как ее лечат?
3. Was ist eine phlegmonöse Tonsillitis und woran erkennt man sie?
4. Как проявляется язвенно-пленчатая ангина и как ее лечат?
5. Was verursacht eine mykotische Tonsillitits und wie wird sie behandelt?
6. Was sind die Besonderheiten der Tonsillitis bei Diphtherie?
7. Wie äußert sich eine Tonsillitis bei Masern und wie wird sie behandelt?
8. Was zeichnet die Tonsillitis bei Scharlach aus?
9. Was sind die Anzeichen einer Tonsillitis bei infektiöser Mononukleose?
10. Was sind die Symptome einer syphilitischen Tonsillitis (Angina specifica) und wie wird sie diagnostiziert?
Liste der Quellen
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D Anatomy & Pathology.
Available from: https://catalog.voka.io/
2.
Sclafani AP, Dyleski RA, Pitman MJ, Schantz SP. Total otolaryngology—head and neck surgery. New York: Thieme Medical Publishers; 2015. ISBN: 978-1-60406-646-3.
3.
Behrbohm H, Kaschke O, Nawka T, Swift A. Ear, Nose, and Throat Diseases. 2nd ed. Moscow: MEDpress-inform; 2016. 776 p. Russian. ISBN 978-5-00030-322-1.
4.
Corsino CB, Ali R, Linklater DR. Herpangina [Internet]. StatPearls – NCBI Bookshelf. 2023.
Available from: https://www.ncbi.nlm.nih.gov/books/NBK507792/
5.
Ulualp SO, Koral K, Margraf L, Deskin R. Management of intratonsillar abscess in children. Pediatr Int. 2013 Aug;55(4):455-60. doi: 10.1111/ped.12141. PMID: 23701269.
6.
Gebhardt B, Herrmann K, Roessner A, Vorwerk U. Differenzialdiagnostik der nekrotisierenden Tonsillitis [Differential diagnosis of unilateral necrotic tonsillitis]. Laryngorhinootologie. 2010 May;89(5):266-9. German. doi: 10.1055/s-0029-1243192. Epub 2010 May 10. PMID: 20458657.
7.
Sharma NC, Efstratiou A, Mokrousov I, Mutreja A, Das B, Ramamurthy T. Diphtheria. Nat Rev Dis Primers. 2019 Dec 5;5(1):81. doi: 10.1038/s41572-019-0131-y. PMID: 31804499.
8.
Sabir S, Nguyen AD. Scarlet Fever [Internet]. StatPearls – NCBI Bookshelf. 2026.
Available from: https://www.ncbi.nlm.nih.gov/books/NBK507889/?utm_source=chatgpt.com
9.
Mohseni M, Boniface MP, Graham C. Mononucleosis. [Updated 2023 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Available from: https://www.ncbi.nlm.nih.gov/books/NBK470387/
Artikel mit AI zusammenfassen
Wählen Sie Ihren bevorzugten KI-Assistenten:
Link erfolgreich in die Zwischenablage kopiert
Ich danke Ihnen!
Ihre Nachricht wird gesendet!
Unsere Experten werden sich in Kürze mit Ihnen in Verbindung setzen. Wenn Sie weitere Fragen haben, kontaktieren Sie uns bitte unter info@voka.io