Эрозивный эзофагит: патогенез, классификация, клиническая картина и лечение
Эрозивный эзофагит: разбор патогенеза и классификации. Узнайте основные симптомы, методы диагностики и современные подходы к лечению, включая препараты и хирургию.
Специальности
АкушерствоАнгиологияАнестезиологияГастроэнтерологияГематологияГепатологияГинекологияГистологияДерматологияИнфекционные болезниКардиологияНеврологияОнкологияОртопедияОториноларингологияОфтальмологияПедиатрияПульмонологияСтоматологияТравматологияУрологияФизиологияЭмбриологияЭндокринологияЭта статья предназначена только для информационных целей
Содержание этого сайта, включая текст, графику и другие материалы, предоставляется исключительно в информационных целях. Оно не является советом или руководством к действию. По поводу вашего конкретного состояния здоровья или лечения, пожалуйста, проконсультируйтесь с вашим лечащим врачом.
Полипы в общем смысле — это образования, исходящие из слизистой оболочки и выступающие над ней в просвет органа (в данном случае желудка). Данная патология требует дифференцированного подхода, так как разные виды полипов имеют различный потенциал к озлокачествлению.
Большинство желудочных полипов обнаруживаются случайно примерно в 2% гастроскопических исследований, выполняемых по иным причинам (скрининги, диагностика заболеваний смежных органов).
По данным патологоанатомических вскрытий полипы желудка обнаруживают в 0,3–1,1% случаев. Гиперпластические полипы желудка составляют 70–90%. Заболевание чаще развивается в возрасте 40–50 лет, однако могут встречаться даже у детей. Мужчины болеют в 2–4 раза чаще женщин.
Классифицировать данную патологию принято по различным критериям в зависимости от числа полипов, их формы, морфологии, расположения и злокачественного потенциала.
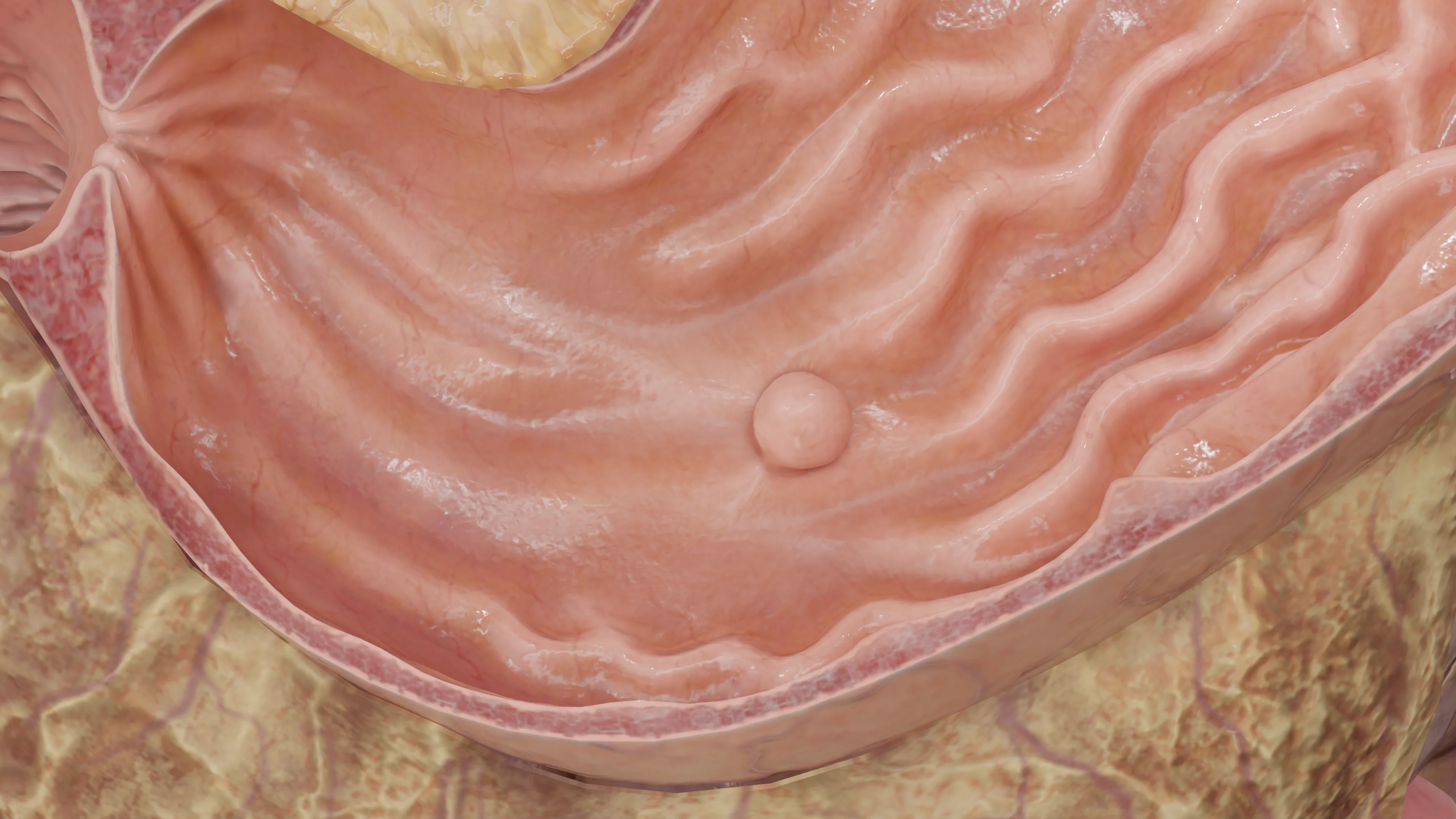

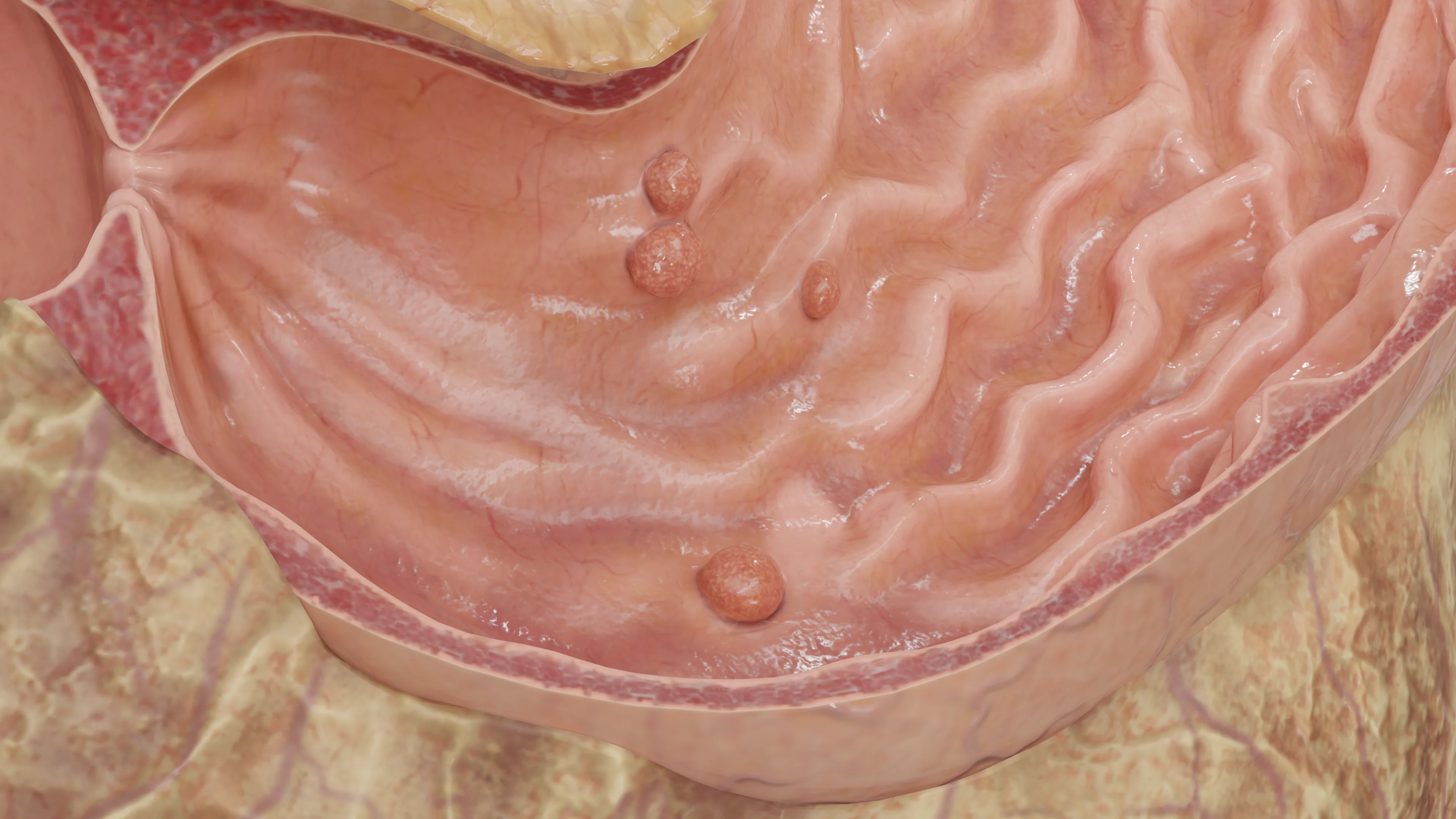

Точный механизм формирования полипов не известен. Вероятнее всего в их формировании важную роль играют сразу несколько механизмов. В литературе встречается 3 основных теории развития полипов:
По мнению ряда источников на появление полипов также могут влиять ряд факторов со смешанным или неопределенным этиопатогенезом:
Обычно полипы желудка протекают бессимптомно и обнаруживаются случайно при плановых обследованиях желудка. Чаще всего симптомы имеющегося у пациента полипа появляются при увеличении размеров полипа.
Из наиболее характерных проявлений полипа следует выделить следующие:
Как описывалось выше, чаще всего обнаруживают полипы в желудке при выполнении ФЭГДС, хотя возможность диагностики данной патологии есть и при выполнении рентгеноскопии желудка (выявляется нарушение контура слизистой желудка).
Определенную диагностическую ценность несет УЗИ, хотя чувствительность данного исследования не высока. Также возможно выявление данного заболевания при выполнении КТ или МРТ ОБП (при хорошей подготовке и контрастировании ЖКТ).
Выбор метода лечения зависит от размера новообразования, его гистологической структуры и наличия клинических осложнений.
Малые полипы (до 5 мм) следует наблюдать в динамике один раз в шесть месяцев. Такая же тактика применяется при категорическом отказе пациента от полипэктомии.
Ряд авторов, по данным литературы, рекомендует провести изначально курс консервативного лечения (эррадикация хеликобактерной инфекции, ингибиторы протонной помпы) с последующим контрольным исследованием, поскольку ряд полипов имеют тенденцию к уменьшению и исчезновению со временем (гиперпластические полипы, фиброматозные воспалительные полипы).
Полипы более 5 мм и при наличии осложненного течения (эрозирование, нарушение проходимости ЖКТ, интенсивный рост полипа в процессе динамического наблюдения) являются показанием к хирургическому лечению.
При выборе метода оперативного лечения обязательно необходимо определить гистологическую структуру полипа. На современном этапе оптимальным и наиболее применимым методом является эндоскопическая полипэктомия. Способов такой полипэктомии несколько:
Какой именно способ удаления выбрать решает врач, проводящий эндоскопию по совокупности факторов (размер и локализация полипа, результат биопсии, наличие оборудования, квалификация врача).
Пациенту, подвергшемуся электроэксцизии полипа, следует выполнять контрольные ФЭГДС через 3, 6 и 12 месяцев, далее желательно выполнение эндоскопии 1 раз в год.
Полипы больших размеров при невозможности эндоскопического удаления подлежат открытому хирургическому лечению. К таким случаям относятся:
Возможно выполнение клиновидного иссечения стенки желудка с полипом, резекция желудка в большем или меньшем объеме в зависимости от гистологического заключения и объема поражения желудка.
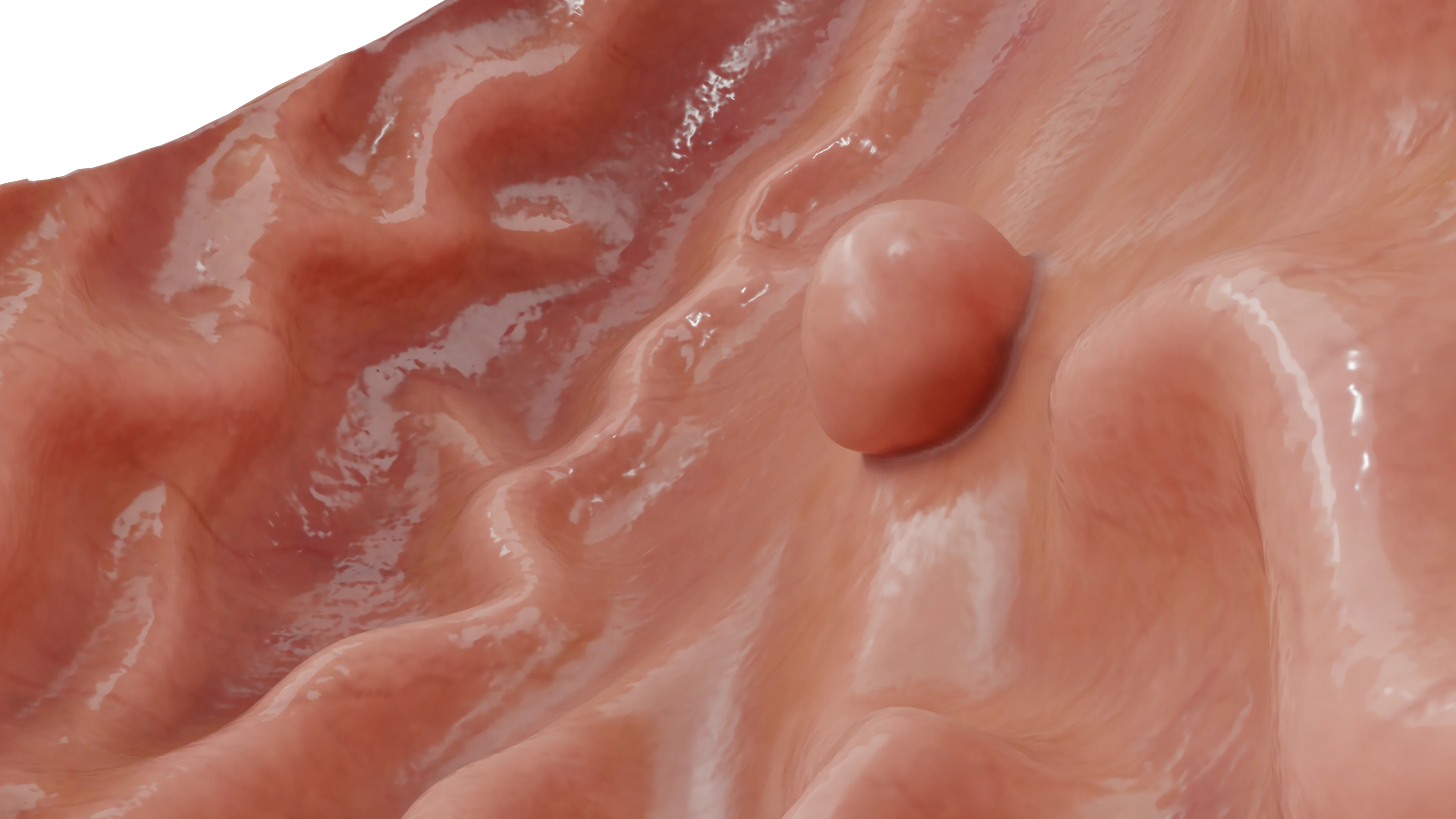

По форме бывают как на узком основании (на ножке), так и на широком. Могут хаотично располагаться в любом отделе желудка (от 24% до 60% гиперпластических полипов расположены в антральном отделе, от 29% до 56, 3% — в дне тела и только около 2, 5% — в кардии). Чаще встречаются в старшей возрастной группе (средний возраст 65, 5–75 лет). Небольшая предрасположенность отмечается у женщин, которые составляют от 58% до 70,5% пациентов.
Гиперпластические полипы единичны примерно в двух третях случаев. Большинство из них имеют размер менее 1 см, а полипы более 2 см встречаются не чаще 10% случаев. Считается, что они являются результатом чрезмерной регенерации при хроническом повреждении слизистой оболочки и, следовательно, часто встречаются при хроническом гастрите, связанном с Helicobacter pylori (25% случаев), при пернициозной анемии, рядом с язвами и эрозиями или в местах гастроэнтеростомии, также в области гастроэзофагеального перехода (у пациентов с ГЭРБ).
Гистологически гиперпластические полипы характеризуются выраженным удлинением фовеол с формированием разветвленией, избыточным развитием собственной пластинки с инфильтрирацией плазматическими клетками, лимфоцитами, эозинофилами, тучными клетками, макрофагами и различным количеством нейтрофилов. Желудочные железы обычно не участвуют в формировании полипов. Со временем гиперпластические полипы могут как увеличиваться, так и регрессировать (спонтанно или после эрадикации Helicobacter pylori). Злокачественная трансформация крайне редка (1, 5%–3% случаев, обычно при размерах более 2 см). Следовательно, более крупные полипы должны полностью иссекаться эндоскопическим путем.
Эти полипы характеризуются увеличением количества веретенообразных клеток, клеток воспаления и мелких сосудов, часто с преобладанием эозинофилов. Такие полипы встречаются по всему желудочно-кишечному тракту, но наиболее часто локализуются в антропилорической области (80%).
Этиология возникновения – предполагается аллергическая причина, также отмечена их связь с гипохлоргидрией или ахлоргидрией (с атрофическим гастритом). Они диагностируются у мужчин и женщин любого возраста в равных долях. Воспалительные фиброзные полипы обычно располагаются в подслизистой оболочке, хотя были описаны случаи поражения только слизистой оболочки. Они состоят из мелких кровеносных сосудов, в окружении коротких веретенообразных клеток, которые могут быть расположены в виде «луковой шелухи» вокруг более крупных сосудов.
Иногда наблюдаются многоядерные гигантские клетки, похожие на «цветочки», с гиперхромными ядрами. При этом все описанные структуры окружены хроническим воспалительным клеточным инфильтратом с преобладанием эозинофилов. Такие полипы диагностируются случайно и не имеют особенной симптоматики, обычно не рецидивируют после резекции (следовательно эндоскопическое удаление является адекватным лечением).
Эти клинически незначимые поражения обнаруживаются с возрастом у мужчин чаще, чем у женщин, и связаны с хроническим гастритом, гастропатией и дуоденогастральным рефлюксом желчи. Макроскопически они представляют собой одиночные или множественные поражения диаметром от 1 до 2 мм, круглые или овальные, четко очерченные, желтые, пятнистые или узелковые поражения.
Чаще всего они встречаются вдоль малой кривизны. Гистологически они состоят из скоплений зрелых макрофагов, нагруженных липидами, занимающих собственную пластинку и содержащих холестерин и нейтральный жир.
Слизистая оболочка желудка может быть вовлечена в полипоз Пейтца-Егерса (хотя более характерно поражение тонкой и толстой кишки). Данный вид полипов состоит из гиперплазированных желез, выстланных эпителием фовеолярного типа и разделенных гладкомышечными клетками с атрофией глубоких железистых компонентов.
Ювенильные полипы желудка наблюдаются редко и часто возникают в контексте ювенильного полипоза либо только желудка, либо всего желудочно-кишечного тракта (с семейным анамнезом или без него). Они могут проявляться в любом возрасте, обычно с анемией или гипопротеинемией, и чаще всего встречаются в антральном отделе. Они состоят из отечной слизистой оболочки с воспалительными изменениями, выраженным удлинением, извилистостью и кистозным расширением фовеолярных зон (поэтому могут быть ошибочно определены как гиперпластические полипы).
Фундальные железистые полипы (ФЖП, FGP) представляют собой небольшие сидячие образования, которые встречаются исключительно в области дна и верхней части тела желудка. ФЖП возникают спорадически, хотя и встречаются у пациентов с семейным аденоматозным полипозом.
Эндоскопически представляют собой прозрачные, сидячие полипы менее 1 см в диаметре, обычно множественные. Могут быть обнаружены у мужчин и женщин любого возраста в равных процентах случаев. Описана связь ФПЖ с терапией ингибиторами протонной помпы (более 36 месяцев), что, по мнению ряда авторов, является предметом споров.
В большинстве случаев выявляются активирующие соматические мутации (в участках фосфорилирования GSK-3β) экзона 3 гена β-катенина в фовеолярном и железистом эпителии. ФЖП состоят из кистозно-расширенных желез, выстланных фундальным эпителием, смешанные с нормальными железами, могут встречаться клетки гладких мышц, расположенные диффузно и хаотично вокруг кистозных желез.
ВОЗ определяет аденомы желудка как ограниченные полиповидные образования, состоящие из трубчатых и/или ворсинчатых структур, выстланных диспластическим эпителием. Распространенность аденомы желудка колеблется от 0,5% до 3,75% в странах Западного полушария, тогда как в странах с высоким риском рака желудка она составляет от 9% до 20%.
Их частота увеличивается с возрастом, также наблюдается их повышенная встречаемость у лиц с семейным аденоматозным полипозом. Обычно они возникают в контексте атрофического гастрита с кишечной метаплазией, и большинство из них обнаруживаются в антральном отделе, а на втором месте находятся угол и дно желудка.
Большинство из них представляют собой одиночные, экзофитные поражения (как сидячие, так и на узком основании). Крайне редко могут быть «плоскими» или даже вдавленными ниже контура окружающей слизистой оболочки. Чаще всего размером от 3 до 4 см. Аденомы желудка обычно имеют бархатистую дольчатую поверхность, контрастирующую с гладкой и атрофичной прилегающей слизистой оболочкой.
Желудочные аденомы можно подразделить в соответствии со степенью дисплазии (низкая или высокая степень) на основе степени скученности ядер, гиперхромазии, митотической активности, цитоплазматической дифференциации и степени нарушения архитектоники строения. Небольшие аденомы на ножке размером менее 1 см обычно состоят из слабодифференцированного трубчатого диспластического эпителия.
Более крупные аденомы чаще бывают ворсинчатыми с высокой степенью дисплазии, и значительная часть из них несут карциноматозную трансформацию. Злокачественная заболеваемость поражений размером более 2 см достигает 40–50 %. Поскольку они являются преинвазивными новообразованиями с потенциалом прогрессирования в аденокарциному, аденомы желудка должны лечиться путем локального удаления, обычно эндоскопической полипэктомии или эндоскопической резекции слизистой оболочки.
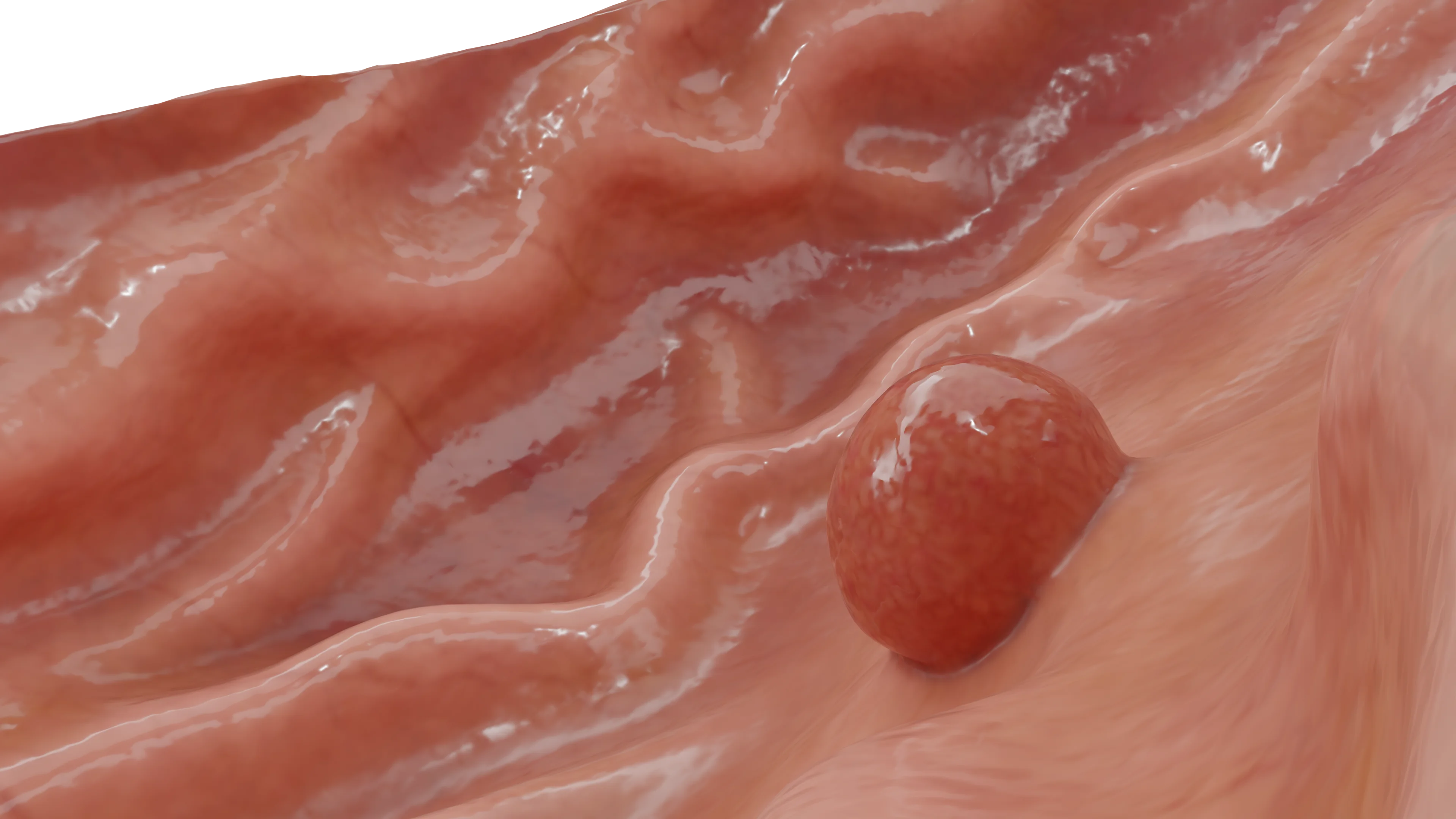

Карциноиды желудка определяются ВОЗ как высокодифференцированные эндокринные новообразования, состоящие из нефункционирующих энтерохромаффиноподобных клеток, возникающих в кислотопродуцирующей слизистой оболочке тела или дна желудка.
Желудочные карциноиды редки, составляя менее 0,5% от всех новообразований желудка (чаще встречаются у пациентов с аутоиммунным атрофическим гастритом с сопутствующим синдромом Золлингера-Эллисона, иногда спорадически). Опухоли одиночные и могут иметь признаки, похожие на признаки карциномы (например, желудочно-кишечное кровотечение, непроходимость или метастазы). Желудочные карциноиды демонстрируют характерные ленточные или трабекулярные узоры с островковой организацией. Большие карциноидные опухоли могут метастазировать в лимфатические узлы и печень, а также в более отдаленные органы. Однако их рост обычно медленный.
Размер и инвазивность лучше всего коррелируют с вероятностью метастазов. Карциноиды размером менее 2 см и множественные имеют очень низкий риск метастазов, тогда как опухоли размером менее 1 см в диаметре могут оставаться стабильными в течение многих лет, часто без роста.
Рекомендуется резецировать опухоли размером более 2 см в диаметре, поскольку они имеют значительный риск лимфатической инвазии и метастазов. Лечение множественных небольших поверхностных карциноидов более проблематично – возможно кропотливое эндоскопическое удаление, однако ряд авторов рекомендуют выполнять резекцию желудка или антрумэктомию (при этом устраняется гипергастринемия, вызывается регресс гиперпластических поражений и, вероятно, карциноидного поражения).
1. Что такое полипы желудка?
2. От чего появляются полипы в желудке?
3. Какие симптомы могут указывать на наличие полипов?
4. Всегда ли полипы в желудке перерождаются в рак?
5. Можно ли вылечить полипы без операции и могут ли они исчезнуть сами?
6. В каких случаях удаление полипа обязательно?
7. Как проходит процедура удаления полипов?
8. Какая диета нужна при полипах в желудке?
Список источников
1.
VOKA 3D Anatomy & Pathology — Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D Anatomy & Pathology.
Available from: https://catalog.voka.io/
2.
Abraham SC, Park SJ, Lee JH, Mugartegui L, Wu TT. Genetic alterations in gastric adenomas of intestinal and foveolar phenotypes. Mod Pathol. 2003;16: 786–795.
3.
Bosman FT, Carneiro F, Hruban R, Theise N (2010) WHO Classification of Tumours of the Digestive System, (4thedn), International Agency for Research on Cancer (IARC), Lyon, 2010.
4.
Delle Fave G, Kwekkeboom DJ, Van Cutsem E, Rindi G, Kos-Kudla B, et al. (2012) ENETS Consensus Guidelines for the Management of Patients with Gastroduodenal Neoplasms. Neuroendocrinology 95: 74–87.
5.
Lim SA, Yun JW, Yoon D, Choi W, Kim SH, et al. (2011) Regression of hyperplastic gastric polyp after Helicobacter pylori eradication. Korean J Gastrointest Endosc 42: 74-82.
6.
Pantanowitz L, Antonioli DA, Pinkus GS, Shahsafaei A, Odze RD. Inflammatory fibroid polyps of the gastrointestinal tract: evidence for a dendritic cell origin. Am J Surg Pathol. 2004;28:107–114.
7.
Park DY, Lauwers GY (2008) Gastric polyps: classification and management. Arch Pathol Lab Med 132: 633-640.
8.
Ramage JK, Ahmed A, Ardill J, Bax N, Breen DJ, et al. (2012) Guidelines for the Management of Gastroenteropancreatic Neuroendocrine (Including Carcinoid) Tumours (NETs). Gut 61: 6–32.
9.
Torbenson M, Lee JH, Cruz-Correa M, et al. Sporadic fundic gland polyposis: a clinical, histological, and molecular analysis. Mod Pathol. 2002;15:718– 723.
10.
Белоногов А.В., Житов Д.И. Эндоскопические и эндохирургические способы лечения полипов желудка // Бюл. ВСНЦ СО РАМН. 2002. Т. 2, № 5. С. 76–79.
11.
Блок Б., Щахмаль Г., Шмидт Г. Гастроскопия / Пер. с нем. под общ. ред. И. В. Маева, С. И. Емельянова. — М.: МЕД пресс-информ, 2007. — 216 с.
12.
Терещенко С.Г. / Оптимизация внутриорганных вмешательств для профилактики кровотечений в оперативной эндоскопии при заболеваниях пищеварительного тракта. – М.: МОНИКИ, 2015. — 23 с.
13.
Хомяков В.М., Ермошина А.Д., Пирогов С.С., Рябов А.Б. Современные представления о факторах риска развития рака желудка. Российский журнал гастроэнтерол гепатологии и колопроктологии. 2017;27(6):78–86.
Резюме статьи с помощью ИИ
Выберите желаемого помощника ИИ:
Ссылка успешно скопирована
Спасибо!
Ваше сообщение отправлено!
Наши специалисты свяжутся с вами в ближайшее время. Если у вас возникли дополнительные вопросы, пожалуйста, свяжитесь с нами по адресу info@voka.io.