Пищевод Барретта: классификация, патогенез, диагностика, клиническая картина и лечение
Пищевод Барретта: что это такое, причины возникновения, симптомы и диагностика. Классификация, факторы риска и современные методы лечения.
Специальности
АкушерствоАнгиологияАнестезиологияГастроэнтерологияГематологияГепатологияГинекологияГистологияДерматологияИнфекционные болезниКардиологияНеврологияОнкологияОртопедияОториноларингологияОфтальмологияПедиатрияПульмонологияСтоматологияТравматологияУрологияФизиологияЭмбриологияЭндокринологияЭта статья предназначена только для информационных целей
Содержание этого сайта, включая текст, графику и другие материалы, предоставляется исключительно в информационных целях. Оно не является советом или руководством к действию. По поводу вашего конкретного состояния здоровья или лечения, пожалуйста, проконсультируйтесь с вашим лечащим врачом.
Эрозивный эзофагит (ЭЭ) — заболевание, характеризующееся появлением поверхностных дефектов слизистой пищевода различной протяженности. Данная патология практически всегда является вторичной и развивается на фоне гастроэзофагеальной рефлюксной болезни (ГЭРБ). В редких случаях заболевание развивается без ГЭРБ либо не удается найти явную причину его развития. Важно отметить, что в мировой литературе ЭЭ рассматривается в разделе ГЭРБ, которая включает в себя неэрозивную рефлюксную болезнь (НЭРБ) и эрозивный эзофагит (ЭЭ).
ЭЭ является наиболее распространенным осложнением ГЭРБ. Заболеванием страдает примерно 1% населения Земли. Несмотря на то, что большинство пациентов добиваются излечения ЭЭ, до 15% больных страдают от рефрактерного течения заболевания и не достигают ремиссии после восьми недель терапии ингибиторами протонной помпы (ИПП).
ЭЭ чаще всего развивается на фоне повреждения пищевода желудочной кислотой и пепсином, что и приводит к развитию основных симптомов заболевания. Повреждающее действие на слизистую пищевода развивается при pH содержимого менее 4.
В патогенезе ЭЭ участвуют несколько факторов:
Дуоденогастральный рефлюкс желчи и последующий ее заброс в пищевод также может оказывать повреждающее действие на слизистую пищевода.
Многие лекарственные препараты могут как непосредственно повреждать слизистую оболочку пищевода (нестероидные противовоспалительные препараты, препараты калия и бисфосфонаты) и приводить к эзофагиту, так и действовать опосредованно через вышеперечисленные механизмы (нитраты, блокаторы кальциевых каналов, бензодиазепины, антихолинергические средства и антидепрессанты).
Ожирение, цереброваскулярные заболевания, сахарный диабет и болезнь Паркинсона способствуют развитию ЭЭ как за счет потенцирования ГЭРБ, так и за счет описанных выше патогенетических факторов.
Рефрактерный эзофагит (имеется в виду ЭЭ, не купируемый на фоне терапии ИПП более 8 недель) может возникать по ряду причин, например, в связи с низкой приверженностью пациента к лечению и несоблюдением рекомендаций по приему лекарств, а также по причине различной биодоступности лекарственных препаратов — антагонистов H2-рецепторов (H2RA) и ИПП.
Классификация А. Ф. Черноусова выделяет три формы эзофагита:
Классификация рефлюкс-эзофагита (Savary-Miller, 1978) выделяет следующие стадии:
Основные степени рефлюкс-эзофагита по Лос-Анджелесской классификации (LA, 1994):


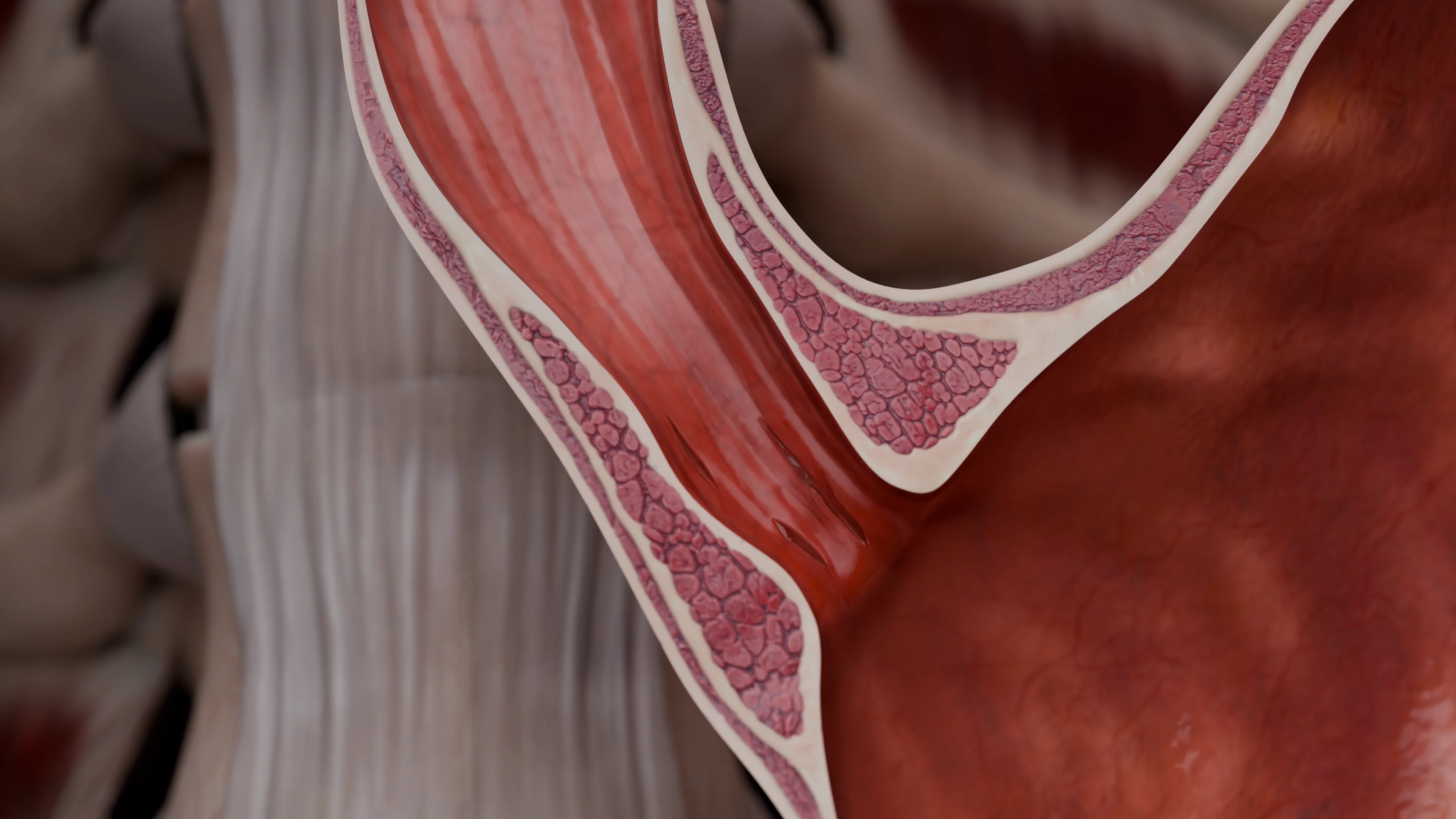







Симптомы эрозивного эзофагита во многом схожи с ГЭРБ:
Ряд важных (описываемых в литературе как «тревожные») симптомов в течении ЭЭ могут указывать на развитие более серьезных заболеваний пищевода (пищевод Барретта, стриктура пищевода и аденокарцинома пищевода):
Согласно европейским рекомендациям, предварительный диагноз ГЭРБ может быть выставлен, когда у пациентов наблюдаются классические симптомы — изжога и срыгивание — при отсутствии тревожных симптомов (дисфагии, потери веса, кровотечения, анемии, тошноты, рвоты).
Для установления диагноза ЭЭ применяются различные диагностические процедуры.
Золотым стандартом диагностики считается эзофагогастродуоденоскопия (ЭГДС). Данное исследование превосходит другие методы, поскольку обеспечивает прямую визуализацию пищевода, позволяет проводить биопсию и даже лечение в определенных ситуациях.
Показания для ЭГДС при эрозивном эзофагите:
Бариевая эзофагограмма имеет ограниченное применение при ГЭРБ, хотя как потенциальный метод ее следует учитывать при обследовании пациентов.
Существует несколько методов оценки степени кислотного и некислотного рефлюкса, а также моторики пищевода. Эти методы в основном используются для пациентов с рефрактерным эзофагитом и не требуются в большинстве случаев эрозивного эзофагита. Дополнительные методы исследования применяют также у пациентов с классической симптоматикой ГЭРБ при отсутствии каких-либо визуальных эндоскопических проявлений. В этом случае пациента следует направить на рефлюксное тестирование, которое проводят с помощью беспроводного pH-мониторинга в течение 96 ч. или pH-импедансного анализа в течение 24 часов. Если рефлюксная диагностика выявляет аномальную рефлюксную нагрузку или результаты, соответствующие ГЭРБ, при отсутствии визуальных изменений слизистой пищевода, целесообразно сделать вывод, что у пациента НЭРБ. Пациенты, у которых наблюдаются симптомы ГЭРБ, но результаты эндоскопии и рефлюксной диагностики отрицательны, не имеют ГЭРБ — их симптомы следует объяснять альтернативными причинами, такими как функциональное расстройство или нарушение моторики, неврологическая или кардиологическая патология.
Высокоразрешающая эзофагеальная манометрия не требуется для оценки большинства пациентов с ЭЭ. Однако она может быть полезна в рефрактерных случаях для выявления нарушений моторики пищевода, при ахалазии кардии, для обеспечения правильного размещения внутрипросветного импедансного pH-датчика, а также для дообследования пациентов перед антирефлюксной хирургической операцией.
Цель лечения ЭЭ — устранение симптомов, излечение ЭЭ, контроль и/или предотвращение осложнений, а также поддержание стойкой ремиссии. Большинство случаев успешно лечатся при изменении образа жизни и медикаментозной терапии.
Изменения только образа жизни недостаточно для полного контроля заболевания у большинства пациентов с ЭЭ, однако этот подход является критически важным в достижении положительных результатов лечения. Ключевыми моментами в данном отношении являются: снижение веса, отказ от приема пищи за 2–3 ч до сна, избегание физических нагрузок или горизонтального положения тела в течение часа после приема пищи, отказ от курения и продуктов-триггеров.
Фармакологическую терапию следует начать с коррекции приема препаратов, потенциально усугубляющих ЭЭ. Необходимо полностью отменить или изменить режим приема в индивидуальном порядке следующих лекарственных средства: нестероидные противовоспалительные препараты, препараты калия, бисфосфонаты, бета-блокаторы, теофиллин и блокаторы кальциевых каналов.
Поскольку у пациентов с ЭЭ часто встречаются рецидивы, оптимальное лечение требует длительной поддерживающей терапии.
Хотя ИПП эффективны для лечения ЭЭ, до 15% пациентов оказываются резистентными и не достигают полной ремиссии после восьми недель адекватной терапии. Для таких пациентов следует проводить индивидуальную коррекцию и оптимизацию лечения:
Пациентам со степенями B, C или D по Лос-Анджелесской классификации следует проводить повторную ЭГДС через 8–12 недель после оптимизации фармакологической терапии, чтобы убедиться в заживлении ЭЭ и исключить наличие пищевода Барретта.
Несмотря на все предпринятые меры по оптимизации консервативного лечения, их эффективность может быть недостаточной, что вынуждает таких пациентов прибегать к инвазивным хирургическим или эндоскопическим вмешательствам.
Антирефлюксная хирургия является вариантом лечения для пациентов с ЭЭ, которые резистентны к консервативному лечению, или не переносят лекарственные препараты, применяемые для лечения, или не могут соблюдать длительную фармакотерапию по различным причинам. Результаты хирургического лечения в купировании симптомов ЭЭ превосходят эффективность медикаментозной терапии даже при хорошей предоперационной приверженности к антирефлюксным препаратам. Осложнения лапароскопической фундопликации — диспепсия, дисфагия — возникают нечасто и не ограничивают применение данного подхода. Кандидаты на операцию должны пройти полное предоперационное обследование, включающее тщательную оценку симптомов, ЭГДС, эзофагеальную манометрию, pH-тестирование и исследование опорожнения желудка.
Данное устройство (LINX) представляет собой небольшое гибкое кольцо из титановых шариков с магнитными сердечниками, которые имплантируются при лапароскопической операции в область нижнего пищеводного сфинктера (НПС). Магнитное притяжение между шариками удерживает НПС в закрытом состоянии при отсутствии пассажа пищи. При этом магнитная сила притяжения рассчитана таким образом, что во время прохождения пищи шарики расходятся, пропуская пищевой комок. Таким образом протезируется функция нижнего пищеводного сфинктера.
1. Какая диета необходима при эрозивном эзофагите?
2. Что представляет собой дистальный эрозивный рефлюкс-эзофагит?
3. Чем опасен эрозивный эзофагит?
4. Как долго длится лечение эрозивного эзофагита?
Список источников
1.
VOKA 3D Anatomy & Pathology — Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D Anatomy & Pathology.
Available from: https://catalog.voka.io/
2.
Mermelstein J, Chait Mermelstein A, Chait MM. Proton pump inhibitor-refractory gastroesophageal reflux disease: challenges and solutions. Clin Exp Gastroenterol 2018;11:119–134. doi:10.2147/CEG. S121056, PMID:29606884.
3.
Jacobson BC, Somers SC, Fuchs CS, Kelly CP, Camargo CA Jr. Bodymass index and symptoms of gastroesophageal reflux in women. N Engl J Med 2006;354(22):2340–2348. doi:10.1056/NEJMoa054391, PMID:16738270.
4.
Hershcovici T, Jha LK, Cui H, Powers J, Fass R. Night-time intra-oesophageal bile and acid: a comparison between gastro-oesophageal reflux disease patients who failed and those who were treated successfully with a proton pump inhibitor. Aliment Pharmacol Ther 2011;33(7):837–844. doi:10.1111/j.1365-2036.2011.04583.x, PMID: 21261670.
5.
Ren LH, Chen WX, Qian LJ, Li S, Gu M, Shi RH. Addition of prokinetics to PPI therapy in gastroesophageal reflux disease: a meta-analysis. World J Gastroenterol 2014;20(9):2412–2419. doi:10.3748/wjg.v20. i9.2412, PMID:24605040
6.
Hershcovici T, Fass R. Pharmacological management of GERD: where does it stand now? Trends Pharmacol Sci 2011;32(4):258–264. doi:10.1016/j.tips.2011.02.007, PMID:21429600.
7.
Targownik LE, Fisher DA, Saini SD. AGA Clinical Practice Update on De-Prescribing of Proton Pump Inhibitors: Expert Review. Gastroenterology 2022;162(4):1334–1342. doi:10.1053/j.gastro.2021.12.247, PMID:35183361.
8.
Vaezi MF, Yang YX, Howden CW. Complications of Proton Pump Inhibitor Therapy. Gastroenterology 2017;153(1):35–48. doi:10.1053/j.gastro.2017.04.047, PMID:28528705.
9.
Csendes A. Multivariate analysis of factors predicting outcome after laparoscopic Nissen fundoplication. J Gastrointest Surg 2000;4(6):650. doi:10.1016/s1091-255x(00)80120-1, PMID:11351961
10.
Lundell L, Bell M, Ruth M. Systematic review: laparoscopic fundoplication for gastroesophageal reflux disease in partial responders to proton pump inhibitors. World J Gastroenterol 2014;20(3):804–813. doi:10.3748/wjg.v20.i3.804, PMID:245
11.
Hopkins J, Switzer NJ, Karmali S. Update on novel endoscopic therapies to treat gastroesophageal reflux disease: A review. World J Gastrointest Endosc 2015;7(11):1039–1044. doi:10.4253/wjge. v7.i11.1039, PMID:26322157.
12.
Hunter JG, Kahrilas PJ, Bell RC, Wilson EB, Trad KS, Dolan JP, et al. Efficacy of transoral fundoplication vs omeprazole for treatment of regurgitation in a randomized controlled trial. Gastroenterology 2015;148(2):324–333.e5. doi:10.1053/j.gastro.2014.10.009, PMID: 25448925.
13.
Rinsma NF, Bouvy ND, Masclee AA, Conchillo JM. Electrical stimulation therapy for gastroesophageal reflux disease. J Neurogastroenterol Motil 2014;20(3):287–293. doi:10.5056/jnm13137, PMID:24847842.
14.
Ivashkin VT, Maev IV, Trukhmanov AS, et al. Gastroesophageal reflux disease. Clinical guidelines. Moscow: Russian Gastroenterological Association; 2014. 30 p. Russian.
15.
Maslovskii LV, Minushkin ON. Therapeutic aspects of gastroesophageal reflux disease. Effective Pharmacotherapy in Gastroenterology. 2008;(1):2–7. Russian.
16.
Nayar DS, et al. Classifications of esophagitis: who needs them? Gastrointest Endosc. 2004;60(2):253-257.
Резюме статьи с помощью ИИ
Выберите желаемого помощника ИИ:
Ссылка успешно скопирована
Спасибо!
Ваше сообщение отправлено!
Наши специалисты свяжутся с вами в ближайшее время. Если у вас возникли дополнительные вопросы, пожалуйста, свяжитесь с нами по адресу info@voka.io.