Endometriosi: classificazione, sintomi, diagnosi, trattamento
L'endometriosi è una malattia ginecologica cronica in cui le ghiandole endometriali e lo stroma crescono al di fuori della cavità uterina. Cause, sintomi, diagnosi e trattamento.
Specialità
AnestesiologiaAngiologiaCardiologiaDermatologiaEmatologiaEndocrinologiaEpatologiaFisiologiaGastroenterologiaGinecologiaIstologiaMalattie infettiveNeurologiaOdontoiatriaOftalmologiaOncologiaOrtopediaOstetriciaOtorinolaringoiatriaPediatriaPneumologiaTraumatologiaUrologiaQuesto articolo è solo a scopo informativo
Il contenuto di questo sito web, inclusi testi, grafici e altri materiali, è fornito solo a scopo informativo. Non sono da intendersi come consigli o indicazioni. Per quanto riguarda la tua specifica condizione medica o il tuo trattamento, ti invitiamo a consultare il tuo operatore sanitario.
La vulvite è un’infiammazione dei tessuti vulvari che generalmente si verifica secondaria a varie condizioni vulvari. La vulvite interessa le piccole e grandi labbra, il clitoride, il monte di Venere e il vestibolo della vagina.
La vulvite è comune tra le ragazze in età prepuberale e le donne in postmenopausa. Entrambi i gruppi presentano bassi livelli di estrogeni che possono causare l’assottigliamento e la secchezza dei tessuti vulvari. I tessuti vulvari sottili, a loro volta, sono più soggetti a lesioni e infezioni.
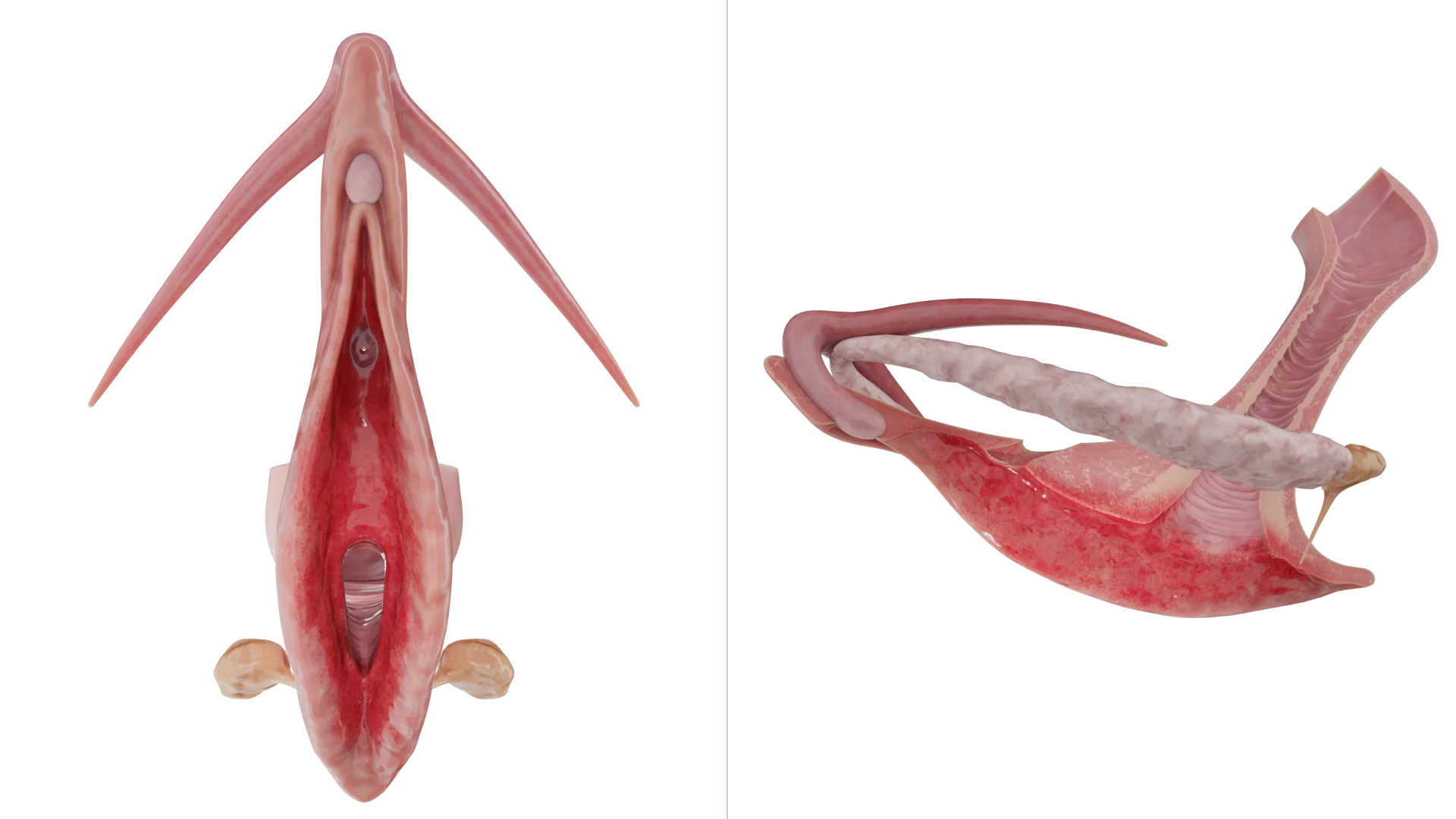

Si noti che, in genere, l’infiammazione non si limita alla vulva, ma si estende anche alla vagina; tali casi sono descritti come vulvovaginite.
Oltre ad avere natura infettiva, la vulvite può svilupparsi come condizione idiopatica. Ad esempio, una delle forme è la vulvite granulomatosa, che si manifesta come edema cronico e indolore dei genitali e presenta segni istologici di infiammazione granulomatosa.
Un’altra categoria distinta tra le patologie vulvari è quella delle dermatosi vulvari:
Nella vulvite, gli agenti infettivi appartenenti tipicamente alla flora microbica opportunistica. In circa il 90% dei casi, la vulvite è associata a Candida albicans. I restanti casi segnalati indicano il coinvolgimento di E. coli, Staphylococcus epidermidis, Streptococcus gruppo B, Enterobacterales, ecc. L’elenco dei patogeni batterici non è limitato alle specie sopra menzionate e può includere anche Neisseria gonorrhoeae, Trichomonas vaginalis e Chlamydia trachomatis.
L’agente virale più comune è il virus dell’herpes simplex.
Occasionalmente, la vulvite può svilupparsi a causa di batteri che causano tubercolosi e difterite. Tuttavia, tali casi sono rari.
Si noti che le infezioni si sviluppano solo quando i tessuti vulvari sono danneggiati da un fattore specifico.
La vulvite può svilupparsi a causa di determinate condizioni che compromettono l’integrità della pelle e della mucosa dei genitali esterni. Tra queste figurano:
Le pazienti potrebbero non avere disturbi specifici, ma manifestare:
Queste lesioni possono essere del colore normale della pelle o sviluppare tonalità rossastre, biancastre, brunastre o nerastre.
In caso di vulvovaginite, le pazienti possono anche osservare una secrezione anomale con un odore sgradevole.
L’infiammazione cronica nella regione vulvare può indurre quanto segue:
In tali casi, le pazienti riferiscono persistente dispareunia (dolori nei rapporti sessuali) e disuria (dolori o fastidi nell’urinare).
Il lichen sclerosus vulvare colpisce principalmente le piccole e grandi labbra, il prepuzio del clitoride (cappuccio clitorideo) e la regione perianale. Generalmente, la vagina rimane intatta. Circa il 10% delle pazienti manifesta lesioni extragenitali.
All’esame, i tessuti appaiono pallidi e spesso atrofici. Le variazioni atipiche possono presentare ipercheratosi.
Come sintomo patognomonico, si osserva anche la porpora (oppure lividi, ecchimosi). La morfologia compromessa dei genitali esterni porta al riassorbimento delle piccole labbra e/o alla fusione della linea mediana. Inoltre, il cappuccio clitorideo può fondersi con un clitoride altrimenti integro. Le erosioni sono comuni; occasionalmente si possono osservare lichenificazione e ipercheratosi. Nota che questi segni non sono tipici della vulvite e possono essere indicativi di neoplasia intraepiteliale della vulva.
Le alterazioni potrebbero essere localizzate (generalmente sul cappuccio clitorideo) o interessare la regione perianale e assumere la forma di un 8.
A seconda delle manifestazioni cliniche, il lichen planus vulvare può essere classificato come segue:
Il lichen simplex chronicus vulvare è spesso associato a eczema atopico o psoriasi. Il continuo grattarsi porta alla lichenificazione, ovvero a un ispessimento della pelle leggermente squamosa, che assume una tonalità pallida o terrosa. Clinicamente, si presenta come un’infiammazione eritematosa con bordi poco definiti; può manifestarsi con fissurazioni. La pelle appare molto secca (xerosi), leggermente squamosa e diventa ispessita e lichenificata a causa del grattamento cronico.
La dermatite da contatto irritante si manifesta tipicamente con lesioni coalescenti ed è limitata alla zona che è stata a diretto contatto con la sostanza irritante.
A differenza della forma irritativa, la pelle colpita da dermatite allergica da contatto può presentare lesioni maculari; i bordi delle lesioni sono meno definiti e coprono una superficie più ampia rispetto alla zona di contatto con il presunto allergene. I segni e i sintomi della dermatite allergica da contatto compaiono in genere 48-72 ore dopo che l’allergene è entrato in contatto con la pelle precedentemente sensibilizzata. Nei casi gravi, la pelle dei genitali diventa estremamente infiammata ed edematosa; talvolta possono svilupparsi essudazione, vesciche ed erosioni.
La dermatite seborroica si manifesta tipicamente con chiazze leggermente rosate, lucide, dai contorni poco definiti e ricoperte da una sottile squama biancastra. Le alterazioni cutanee possono interessare la regione pubica, le pieghe inguinali, la regione anale e la vulva. Anche la lichenificazione è anche di questa patologia. Le zone colpite spesso presentano escoriazioni e si può osservare una perdita dei peli pubici.
La psoriasi vulvare genera placche eritematose dai contorni ben definiti e dai colori vivaci, che appaiono simmetriche e si trovano sulle grandi labbra. Le lesioni possono diffondersi alle pieghe inguinali e alla cute perianale. Si possono osservare fissurazioni, mentre la desquamazione è rara. Anche altre regioni del corpo, come il cuoio capelluto, l’ombelico o le unghie, tendono a essere interessate.
Le manifestazioni cliniche di una lesione intraepiteliale squamosa (precedentemente denominata neoplasia intraepiteliale vulvare) possono variare. La condizione può generare placche bianche o eritematose, pigmentate, spesso simili a verruche. Le lesioni multifocali spesso non rispondono al trattamento. Le lesioni possono essere ipercheratotiche, erosive o ulcerate. Si riscontrano comunemente intorno al clitoride, alle piccole labbra e all’introito vaginale, nonché sulla superficie interna delle grandi labbra. L’area perianale e il perineo sono raramente interessati.
La dermatite della vulva viene trattata localmente con glucocorticosteroidi.
| Condizione | Trattamento | Opzioni |
|---|---|---|
| Lichen sclerosus vulvare | Clobetasolo propionato |
Furoato di mometasone |
| Lichen planus vulvare | Clobetasolo propionato Vaginalmente: si può usare propionato oppure prednisolone come supposta |
Localmente: inibitori della calcineurina (sotto supervisione dermatologica) |
| Eczema vulvare, eczema atopico, dermatite da contatto, dermatite seborroica |
Emollienti e sostituti del sapone. Le condizioni lievi e moderate possono essere trattate con steroidi topici una volta al giorno. Bisogna evitare gli irritanti |
In caso di infiammazione grave o lichenificazione, si può usare il clobetasolo propionato. Sedativi. Antistaminici |
| Psoriasi vulvare | Steroidi topici | Analoghi della vitamina D. Gel e unguenti a base di catrame di carbone |
1. Cos’è la vulvite e quali sono le sue cause?
2. Quali sono le manifestazioni cliniche e i sintomi tipici della vulvite?
3. Cos’è la vulvite candidale e come viene curata?
4. Come si contrae la vulvite e può essere trasmessa agli uomini?
5. Quanto dura il trattamento per la vulvite e può risolversi da sola?
6. Come si manifesta la vulvite nei bambini?
7. Quali sono le differenze tra vulvite e “mughetto”?
8. Si può curare la vulvite durante la gravidanza?
9. Come si presenta la vulvite nelle donne in gravidanza?
Bibliografia
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas (VOKA Anatomia e Patologia 3D – Atlante 3D completo di anatomia e patologia) [Internet]. VOKA 3D Anatomy & Pathology (VOKA Anatomia e patologia 3D).
Disponibile su: https://catalog.voka.io/
2.
Workowski KA, Bachmann LH, Chan PA, Johnston CM, Muzny CA, Park I, Reno H, Zenilman JM, Bolan GA. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recommendations and Reports [Internet]. 2021 Jul 22;70(4):1–187.
Disponibile su: https://doi.org/10.15585/mmwr.rr7004a1
3.
Denning DW, Kneale M, Sobel JD, Rautemaa-Richardson R. Global guideline for the diagnosis and management of vulvovaginal candidiasis. Mycoses [Internet]. 2023.
Disponibile su: https://doi.org/10.1111/myc.13574
4.
Gonçalves B, Ferreira C, Alves CT, Henriques M, Azeredo J, Silva S. Vulvovaginal candidiasis: Epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2022;48(2):195-214. [Tsang DS et al. Reirradiation for recurrent pediatric intracranial ependymoma (Reirradiazione per ependimoma intracranico ricorrente pediatrico). Int J Radiat Oncol Biol Phys. 2018;100(2):507-514.].
5.
Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. Clinical practice guideline for the management of candidiasis: 2023 update by the Infectious Diseases Society of America (Linee guida cliniche per la gestione della candidosi: aggiornamento 2023 della Società Americana per le Malattie Infettive). Clin Infect Dis [Internet]. 2023.
Disponibile su: https://doi.org/10.1093/cid/ciac803
6.
Sobel JD, Mitchell C, Nyirjesy P, Foxman B. Treatment of vulvovaginal candidiasis: Executive summary of the 2023 clinical practice guideline. Obstet Gynecol [Internet]. 2023.
Disponibile su: https://doi.org/10.1097/AOG.0000000000005154
7.
Vieira-Baptista P, Pérez-López FR, López-Baena MT, Stockdale CK, Preti M, Bornstein J. Risk of development of vulvar cancer in women with lichen sclerosus or Lichen planus: a systematic review. Journal of Lower Genital Tract Disease [Internet]. 2022 Mar 11;26(3):250–257.
Disponibile su: https://doi.org/10.1097/lgt.0000000000000673
8.
World Health Organization (Organizzazione mondiale della sanità). WHO guideline for the treatment of vaginal discharge (Linee guida dell’OMS per il trattamento delle perdite vaginali). Geneva: WHO Press; 2023.
9.
Mitchell C. Vaginitis: Diagnosis and treatment beyond bacterial vaginosis and candidiasis. JAMA. 2023;329(10):821-832.
10.
Nyirjesy P. Chronic vaginitis: Differential diagnosis and management. Clin Obstet Gynecol [Internet]. 2022.
Disponibile su: https://doi.org/10.1097/GRF.0000000000000721
11.
Muzny CA. Aerobic vaginitis: An underdiagnosed cause of vaginal discharge (Vaginite aerobica: una causa sottodiagnosticata di perdite vaginali). Clin Microbiol Rev. 2023;36(1):e00086-22.
12.
Pereyre S, Caméléna F, Hénin N, Berçot B, Bébéar C. Clinical performance of four multiplex real-time PCR kits detecting urogenital and sexually transmitted pathogens. Clinical Microbiology and Infection [Internet]. 2021 Oct 4;28(5):733.e7-733.e13.
Disponibile su: https://doi.org/10.1016/j.cmi.2021.09.028
13.
Taylor SN. Mycoplasma genitalium: Emerging pathogen in non-gonococcal urethritis and cervicitis. J Clin Microbiol. 2023;61(4):e01888-22.
14.
Chanprapaph K, Seree-Aphinan C, Rattanakaemakorn P, Pomsoong C, Ratanapokasatit Y, Setthaudom C, et al. A real-world prospective cohort study of immunogenicity and reactogenicity of ChAdOx1-S[recombinant] among patients with immune-mediated dermatological diseases. Br J Dermatol [Internet]. 2023.
Disponibile su: https://doi.org/10.1093/bjd/ljac001
15.
Wang CC, Rush SK, Uppal S, Rice LW, Spencer RJ. Trends in public- and industry-funded uterine cancer clinical trials and disability-adjusted life years from 2007 to 2019. American Journal of Obstetrics and Gynecology [Internet]. 2022 Jun 17;227(4):666–668.
Disponibile su: https://doi.org/10.1016/j.ajog.2022.06.016
16.
Gaydos CA. Molecular testing for vaginitis: Current status and future directions (Test molecolari per la vaginite: situazione attuale e prospettive future). J Clin Microbiol. 2023;61(3):e01644-22.
17.
Campbell JR, Chan ED, Falzon D, Trajman A, Keshavjee S, Leung CC, et al. Low body mass index at treatment initiation and Rifampicin-Resistant tuberculosis treatment outcomes: an Individual Participant Data Meta-Analysis. Clin Infect Dis [Internet]. 2022.
Disponibile su: https://doi.org/10.1093/cid/ciac315
18.
International Union against Sexually Transmitted Infections, World Health Organization. European guidelines for the management of vaginal discharge (Linee guida europee per la gestione delle perdite vaginali). Int J STD AIDS. 2023;34(3):135-148.
19.
Ambroggio L, Cotter J, Hall M, Shapiro DJ, Lipsett SC, Hersh AL, et al. Management of Pediatric Pneumonia: A Decade after the Pediatric Infectious Diseases Society and Infectious Diseases Society of America Guideline. Clin Infect Dis [Internet]. 2023.
Disponibile su: https://doi.org/10.1093/cid/ciad385
Riassumi l’articolo con l’IA
Scegli il tuo assistente IA preferito:
Link copiato con successo negli appunti
Grazie!
Il tuo messaggio è stato inviato!
I nostri esperti ti contatteranno a breve. Se hai altre domande, contattaci all'indirizzo info@voka.io.