Вульвит: факторы развития, клинические проявления, диагностика, лечение
Вульвит — воспаление вульвы, проявляющееся поражением половых губ, клитора, лобка и преддверия влагалища. Клинические проявления, диагностика и лечение.
Специальности
АкушерствоАнгиологияАнестезиологияГастроэнтерологияГематологияГепатологияГинекологияГистологияДерматологияИнфекционные болезниКардиологияНеврологияОнкологияОртопедияОториноларингологияОфтальмологияПедиатрияПульмонологияСтоматологияТравматологияУрологияФизиологияЭмбриологияЭндокринологияЭта статья предназначена только для информационных целей
Содержание этого сайта, включая текст, графику и другие материалы, предоставляется исключительно в информационных целях. Оно не является советом или руководством к действию. По поводу вашего конкретного состояния здоровья или лечения, пожалуйста, проконсультируйтесь с вашим лечащим врачом.
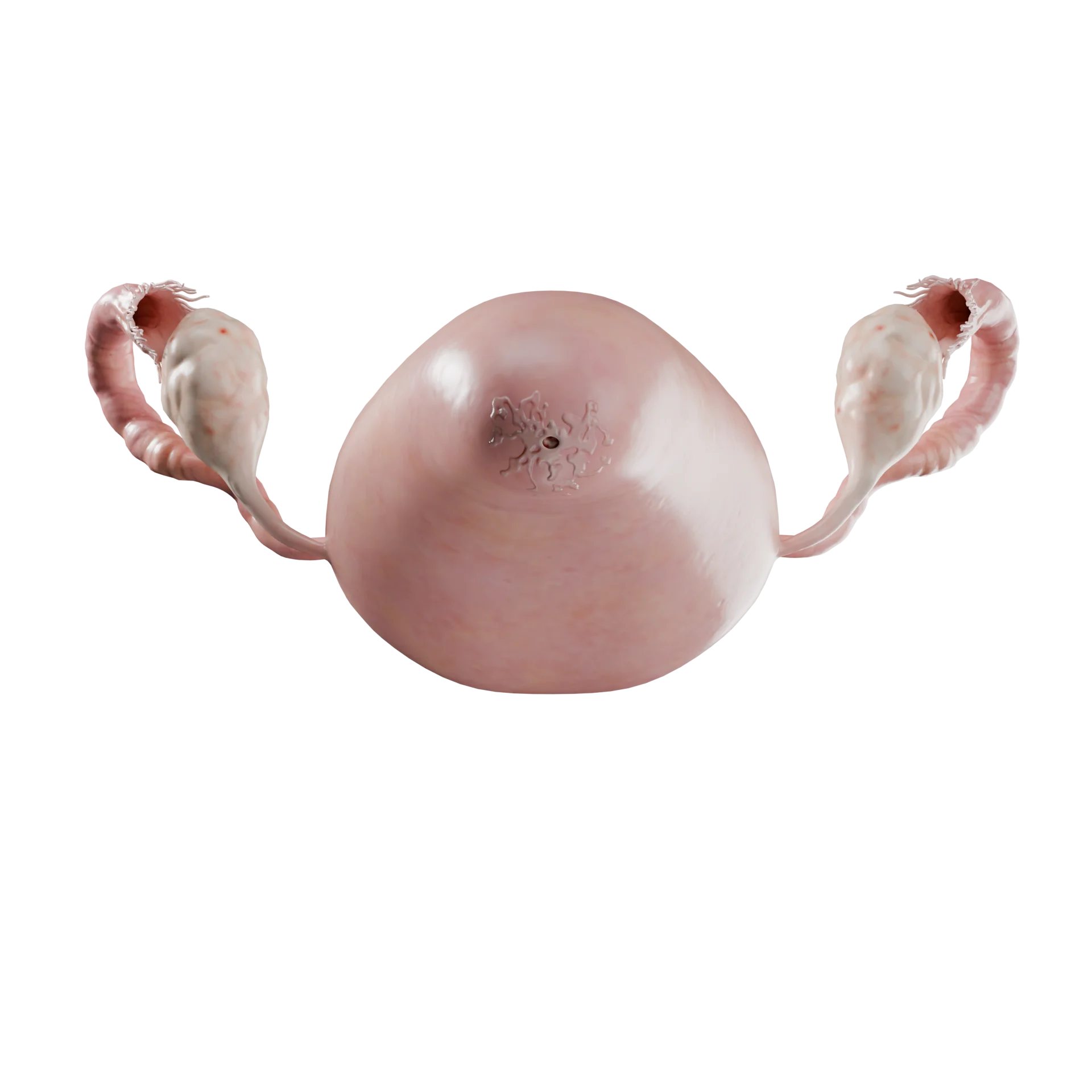
Цервицит — это клинический синдром, который характеризуется воспалением эпителия шейки матки.
Выделяют острые или хронические формы, при этом острый цервицит имеет инфекционные причины, в то время как хронический вызван преимущественно неинфекционными источниками.

Точную распространенность цервицита определить сложно из-за отсутствия стандартных диагностических критериев. Поскольку сексуальная активность является основным фактором риска возникновения инфекционных заболеваний, самый высокий уровень заболеваемости наблюдается у сексуально активных женщин в возрасте от 15 до 24 лет.
По этиологии цервициты можно разделить на инфекционные и неинфекционные.
Инфекционные агенты включают:
Neisseria gonorrhoea и Chlamydia trachomatis преимущественно инфицируют призматический эпителий эндоцервикса, тогда как ВПГ и трихомонады поражают плоский эпителий эктоцервикса. Бактериальный вагиноз также связан с цервицитом.
К неинфекционным причинам цервицита относятся:
Стоит отметить, что в большинстве случаев точную этиологию установить не удается. Клинически невозможно отличить воспаление, вызванное механическими или химическими раздражителями, от воспаления, вызванного инфекционной этиологией.

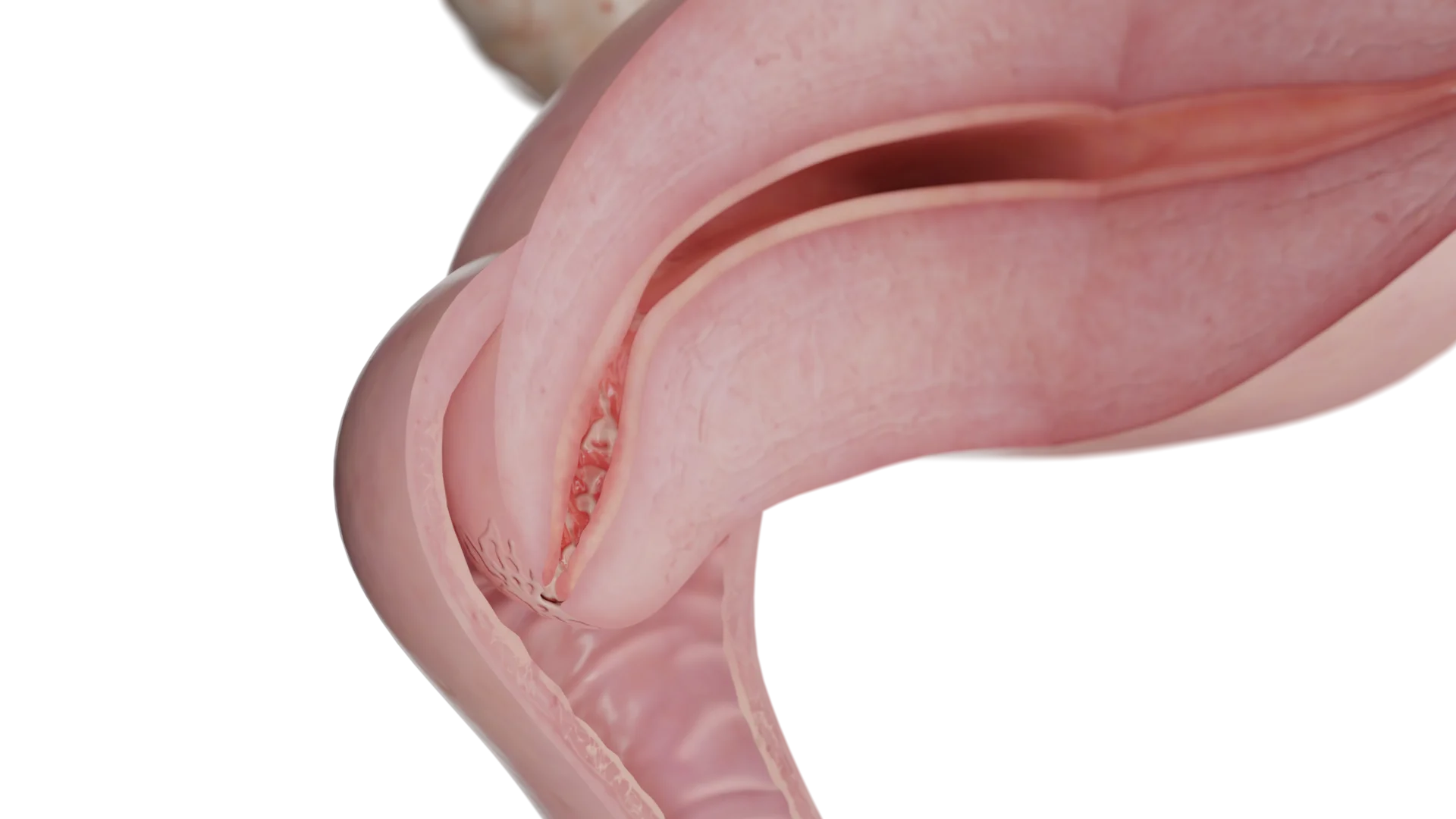
Жалобы, предъявляемые пациентками, неспецифичны: — это гнойные или слизисто-гнойные выделения из влагалища и межменструальные или посткоитальные кровотечения. Также пациентки могут отмечать диспареунию или тянущие боли внизу живота.
Сбор анамнеза играет важную роль в выявлении факторов риска. Всех женщин, независимо от наличия симптомов, которые пришли на осмотр, следует подробно расспросить об их сексуальном анамнезе, используя пять ключевых пунктов:
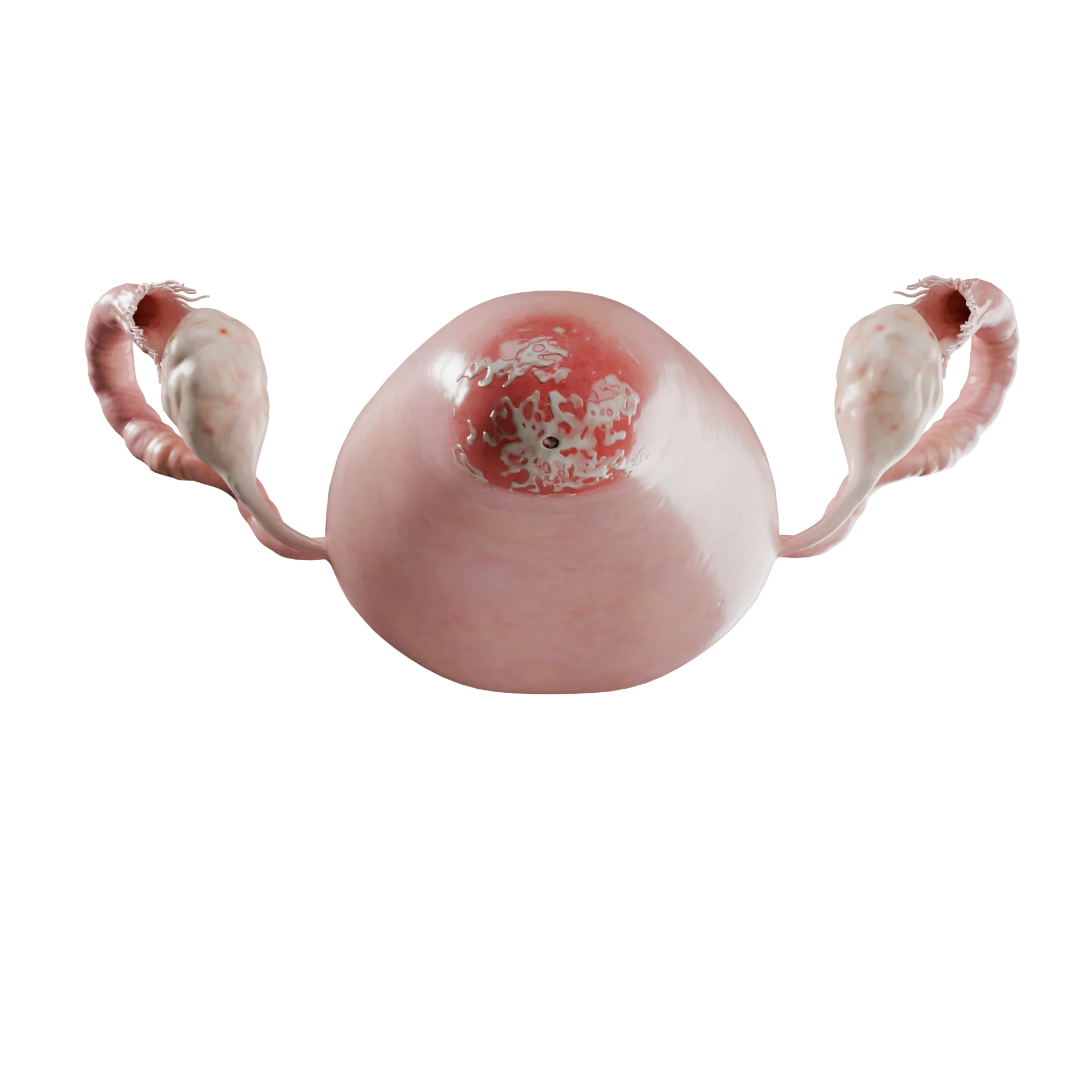

Классическими признаками являются желтые или слизистые выделения из зева и легкое контактное кровотечение из эндоцервикса при прикосновении ватным аппликатором. Также может наблюдаться гиперемия слизистой.
Кроме того, видимые точечные кровоизлияния на экзоцервиксе (так называемая клубничная шейка матки) указывают на трихомонадную инфекцию, а везикулы и язвы — на инфекцию ВПГ. У многих женщин микоплазменный цервицит протекает бессимптомно, поэтому данную инфекцию часто пропускают.
Поражение внутренних половых органов следует заподозрить в случае:
Первоначальное исследование направлено на идентификацию возбудителя. Наиболее чувствительным и специфичным тестом является тест амплификации нуклеиновых кислот (NAAT). Этот NAAT-тест можно проводить на образцах эндоцервикальных и вагинальных выделений, а также мочи.
Критерии использования повышенного количества лейкоцитов при окрашивании эндоцервикального материала по Граму для диагностики цервицита не были стандартизированы. Этот метод обладает низкой чувствительностью и имеет низкую положительную прогностическую ценность.
Методы диагностики цервицита
| Образец | Тест | Заключение |
|---|---|---|
| Эндоцервикальный мазок | Хламидиоз и гонорея NAAT | Положительный – подтверждены Chlamydia trachomatis и Neisseria gonorrhoeae. Отрицательный – цервицит другой причины |
| Микроскопия мазка, запросить посев на Neisseria gonorrhoeae | Чувствительность и возможная резистентность Neisseria gonorrhoeae | |
| Микоплазма гениталиум NAAT | Положительный – требуется дальнейшее тестирование на чувствительность к антибиотикам | |
| NAAT на ВПГ (в случаях когда цервицит не поддается лечению или возникает повторно при отсутствии других причин) | Положительный – противовирусная терапия | |
| Вагинальный мазок | NААТ трихомонады | Положительный результат – подтверждение диагноза, требуется лечение |
| Вагинальный pH | Нормальный 3,5-4,5 | > 4,5 указывает на нарушение вагинальной флоры |
| Анальный/ ректальный мазок |
Chlamydia trachomatis и Neisseria gonorrhoeae NAAT | Положительный – подтверждены Chlamydia trachomatis и Neisseria gonorrhoeae. Отрицательный – при наличии в анамнезе анальных половых контактов может быть причиной рецидивирующего бактериального вагиноза |
| Микроскопия и посев на Neisseria gonorrhoeae | Чувствительность к Neisseria gonorrhoeae и возможный профиль резистентности |
Тактика лечения зависит от этиологии цервицита и может варьироваться в зависимости от причины заболевания.
Согласно рекомендациям CDC, эмпирическое лечение рекомендуется женщинам с повышенным риском инфекций, передаваемых половым путем: девушкам моложе 25 лет, женщинам с новым сексуальным партнером, партнером с установленной ранее инфекцией, передаваемой половым путем, а также тем, кто имеет одновременно несколько сексуальных партнеров.Таким пациенткам назначают антибиотикотерапию для лечения хламидиоза и гонореи.
Эмпирическое лечение также рекомендуется женщинам, у которых при тестировании не выявлен возбудитель. Лечение можно отложить до получения результатов подтверждающих тестов у женщин с более низким риском инфекций, передаваемых половым путем.
Существуют следующие препараты для эмпирической терапии:
При тяжелой аллергии на пенициллины/цефалоспорины рекомендуется:
При выявлении инфекционных агентов в результате лабораторных исследований лечение проводится следующим образом:
Отслеживание контактов является первоочередной задачей при хламидиозе, гонорее, трихомониазе и M. genitalium и должно проводиться у всех пациенток с подтвержденной инфекцией. Отслеживание контактов вируса простого герпеса не рекомендуется. Половая активность должна быть прекращена до завершения терапевтического курса. ВИЧ-положительные женщины с цервицитом получают такое же лечение, как и ВИЧ-отрицательные.
Своевременное лечение у этих женщин снижает вирусовыделение и может снизить риск передачи ВИЧ.
Термин «хронический цервицит» используется для женщин с постоянными выделениями, продолжающимися в течение трех месяцев, несмотря на исключение инфекции и проведение эмпирической антибиотикотерапии. Пациентки должны быть повторно обследованы на предмет возможного повторного контакта с инфекционным агентом. В случаях отсутствия инфекции нет доказательств эффективности повторного или длительного применения антимикробной терапии при персистирующем симптоматическом цервиците.
Распространение инфекции на матку, маточные трубы и яичники с развитием воспалительного заболевания органов малого таза (ВЗОМТ) является опасным осложнением цервицита. ВЗОМТ может привести как к острому состоянию, так и иметь хронические последствия, включая хроническую тазовую боль, внематочную беременность и бесплодие.
Наличие цервицита, ассоциированного с инфекциями, передаваемыми половым путем, коррелирует с неблагоприятными исходами беременности, особенно с преждевременным разрывом плодных оболочек, преждевременными родами и рождением маловесных детей для гестационного возраста. Несвоевременно диагностированная хламидийная инфекция в ходе беременности приводит к перинатальному контакту ребенка с инфицированной шейкой матки матери. Первичная неонатальная инфекция C. trachomatis затрагивает слизистые оболочки глаз, ротоглотки, мочеполового тракта и прямой кишки.
Наиболее тяжелыми проявлениями заражения N. gonorrhoeae у новорожденных являются неонатальный конъюнктивит и сепсис, который может включать артрит и менингит. Менее тяжелыми проявлениями являются ринит, вагинит, уретрит и инфекция кожи головы.
Беременные женщины независимо от срока беременности должны пройти обязательный пренатальный инфекционный скрининг, а в случаях обнаружения инфекции — рекомендованное лечение.
1. Что такое цервицит и какие его основные причины?
2. Что такое хронический цервицит?
3. Может ли цервицит привести к раку?
4. Как передается цервицит?
5. Опасен ли цервицит при беременности?
6. Можно ли забеременеть при цервиците?
7. Передается ли цервицит мужчинам?
8. Чем опасен цервицит?
Список источников
1.
Каталог VOKA.
https://catalog.voka.io/
2.
Workowski, K. A., Bachmann, L. H., & Chan, P. A. *Sexually Transmitted Infections Treatment Guidelines, 2023*. MMWR Recommendations and Reports, **72**(4), 1–187. [CDC].
3.
WHO Guidelines for the Treatment of *Chlamydia trachomatis*, *Neisseria gonorrhoeae*, and *Trichomonas vaginalis* (2021).
4.
European Guideline on the Management of Cervicitis (IUSTI/WHO, 2022).
5.
Amsel, R., et al. *»Microbiome Analysis in Women with Chronic Cervicitis: Implications for Diagnosis and Therapy»*. Journal of Infectious Diseases, **229**(3), 345–356.
6.
Taylor, S. N., et al. *»Point-of-Care Testing for Non-viral Sexually Transmitted Infections in Cervicitis»*. Clinical Infectious Diseases, **77**(5), e45–e52.
7.
Haggerty, C. L., et al. *»Persistent and Recurrent Cervicitis: Risk Factors and Management»*. American Journal of Obstetrics and Gynecology, **226**(4), 501.e1–501.e12.
8.
Van Der Pol, B., et al. *»Molecular Diagnostics for Cervicitis: Utility of Multiplex PCR in Detecting Co-Infections»*. Sexually Transmitted Infections, **97**(6), 412–418.
9.
Mitchell, C., & Marrazzo, J. *»Bacterial Vaginosis and the Risk of Cervicitis: A Longitudinal Analysis»*. Obstetrics & Gynecology, **135**(4), 862–870.
10.
Gaydos, C. A., & Hardick, J. *»Advances in Rapid Nucleic Acid Amplification Tests for Cervicitis Pathogens»*. Expert Review of Molecular Diagnostics, **23**(7), 567–578.
11.
Ravel, J., et al. *»Vaginal and Cervical Microbiome Signatures in Women with Cervicitis»*. Nature Communications, **13**(1), 3521.
12.
Schwebke, J. R., & Muzny, C. A. *»The Role of Mycoplasma genitalium in Cervicitis»*. Clinical Microbiology Reviews, **34**(3), e00118-20.
13.
Unemo, M., et al. *»Emerging Antimicrobial Resistance in Neisseria gonorrhoeae: Implications for Cervicitis Therapy»*. The Lancet Infectious Diseases, **24**(2), e78–e89.
14.
Kissinger, P., et al. *»Single-Dose vs. Multidose Therapy for Trichomonas vaginalis-Associated Cervicitis»*. New England Journal of Medicine, **388**(12), 1123–1132.
15.
Kong, F. Y. S., et al. *»Azithromycin Resistance in Chlamydia trachomatis: A Global Review»*. Clinical Infectious Diseases, **74**(8), 1424–1430.
Резюме статьи с помощью ИИ
Выберите желаемого помощника ИИ:
Ссылка успешно скопирована
Спасибо!
Ваше сообщение отправлено!
Наши специалисты свяжутся с вами в ближайшее время. Если у вас возникли дополнительные вопросы, пожалуйста, свяжитесь с нами по адресу info@voka.io.