Anomalias do desenvolvimento da glândula tiroide: Classificação, manifestações clínicas, diagnóstico e tratamento
As anomalias do desenvolvimento da tiroide são um grupo heterogéneo de anomalias congénitas da tiroide devidas a perturbações da embriogénese.
Modelos 3D de anomalias do desenvolvimento da tiroide:
Embriologia
A glândula tiroide fetal origina-se na 3-4ª semana de gestação a partir da entoderme entre o primeiro e o segundo arcos branquiais na base da língua e está ligada à faringe pelo ducto tiroide-lingual.
A partir da 5ª semana de gestação, a glândula tiroide começa a migrar ao longo do trajeto do ducto tiroide-lingual, desde a raiz da língua ao longo da linha média caudalmente até à sua posição final. Durante a migração, a glândula tiroide permanece ligada à língua através do ducto tireo-lingual, que se fecha completamente na 8ª semana de gestação.
A divisão da glândula tiroide em lobos direito e esquerdo ocorre na quinta semana de gestação. Além disso, na mesma semana, as células ultimobranquiais são formadas a partir do quarto e quinto arcos branquiais, que se diferenciam em células C parafoliculares.
As células ultimobranquiais fundem-se com a parte superior dorsolateral da glândula tiroide em desenvolvimento para formar o tubérculo de Zuckerkandl. As células C parafoliculares espalham-se depois por toda a glândula tiroide, mas tendem a localizar-se quase exclusivamente nas regiões superior e lateral da glândula tiroide.
As células C desenvolvidas segregam calcitonina, que reduz os níveis de cálcio sérico ao inibir a função dos osteoclastos.
A diferenciação e a maturação celular continuam entre a 7ª e a 12ª semana de gestação, altura em que a glândula tiroide se torna funcionalmente madura e se inicia a síntese da hormona tiroide.
A violação da embriogénese em qualquer uma das fases acima referidas leva à formação de anomalias no desenvolvimento da tiroide.
Anatomia
A glândula tiroide é um órgão endócrino situado na face anterior do pescoço, à frente da traqueia, ao nível das vértebras cervicais C5-Th1. É constituída por lobos direito e esquerdo ligados por um istmo. A partir do istmo, um processo fino denominado lobo piramidal estende-se para cima até ao osso hioide.
A glândula tiroide está ligada à traqueia pelo ligamento lateral, ou ligamento de Berry. Na superfície posterior de cada lóbulo existem expansões piramidais denominadas tubérculos de Zuckerkandl, que são o local de fusão dos corpos ultimobranquiais com o tecido da glândula.
Juntamente com a faringe, o esófago e a traqueia, a glândula tiroide é delimitada dos tecidos circundantes pela fáscia pré-traqueal.
A glândula tiroide é irrigada pelas artérias tiróideas superiores direita e esquerda (ramos das artérias carótidas externas) e pelas artérias tiróideas inferiores direita e esquerda (ramos do tronco da tiroide). Em 5% das pessoas, a artéria não pareada também está presente a. thyroidea ima, que pode ramificar-se do tronco braquiocefálico, da artéria supraclavicular ou do arco aórtico.
A saída venosa é feita a partir dos plexos venosos para as veias tiroideias superior e média direita e esquerda (que desembocam nas veias jugulares internas) e para as veias tiroideias inferiores direita e esquerda (que desembocam nas veias braquiais).
O fluxo linfático dirige-se para os gânglios linfáticos pré e paratraqueais, depois para os gânglios linfáticos jugulares e, em seguida, para o ducto linfático direito e o ducto linfático torácico.
Inervação:
- As fibras do sistema nervoso simpático emanam do gânglio cervical superior e formam os nervos tiroideus superior e inferior;
- A inervação parassimpática é efectuada por ramos do nervo vago direito e esquerdo (nervos laríngeo superior e laríngeo recorrente).
Classificação das anomalias de desenvolvimento da glândula tiroide
- Disgenesia da tiroide:
- Aplasia;
- Hipoplasia;
- Agenesia;
- Ectopia.
- Anomalias do ducto tireoidiano-lingual:
- Quisto da linha média do pescoço;
- O lobo acessório da glândula tiroide.
Disgenesia da tiroide
Manifestações clínicas da disgenesia da tiroide
A disgenesia da tiroide é a patologia congénita mais frequente do sistema endócrino, com uma incidência que varia entre 1:4000 e 1:7000 recém-nascidos. De acordo com as estatísticas, até 85% dos casos de hipotiroidismo congénito são devidos a disgenesia da tiroide.
São identificados os seguintes factores de risco para a disgenesia:
- Predisposição genética: até à data, a deteção de disgenesia demonstrou estar associada à presença de mutações nos genes TSHR, PAX8, FOXE1 e NKX2-1;
- Infecções intra-uterinas;
- Radiação ionizante durante a gravidez;
- Exposição a toxinas químicas e agentes farmacológicos durante a gravidez;
- Deficiência de iodo na dieta durante a gravidez;
- Doenças auto-imunes da mãe durante a gravidez acompanhadas de hipotiroidismo.
Distinguem-se as seguintes variantes de disgenesia da tiroide:
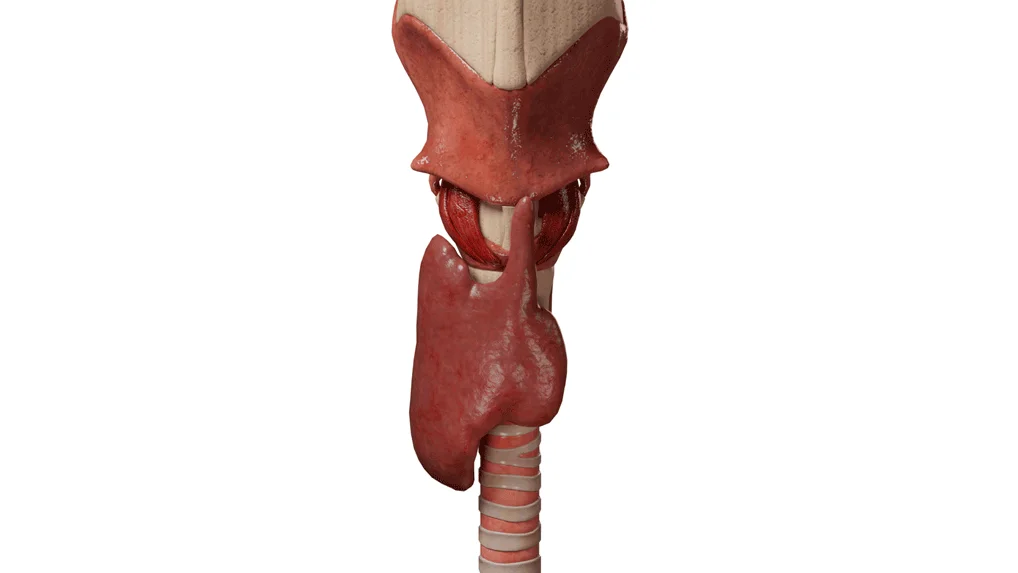
- Aplasia – ausência completa da glândula tiroide ou ausência de um lobo (direito ou esquerdo) (esta patologia é também designada por hemiagénese da tiroide).
Aplasia da glândula tiroide é a causa do hipotiroidismo congénito.
O quadro clínico típico de hipotiroidismo em recém-nascidos é observado em apenas 10-15% dos casos, o que é atribuído à transferência de tiroxina da mãe através da corrente sanguínea. Os sintomas clínicos desenvolvem-se gradualmente ao longo de um período de 6 semanas, mas podem ocorrer mais cedo em casos graves.
Os primeiros sintomas de hipotiroidismo incluem:
- Não tens pressa;
- Dificuldades de alimentação;
- Tamanho grande das fontanelas anterior e posterior;
- Hipotonia muscular;
- Hipotermia;
- Icterícia prolongada;
- Chora fraco ou rouco;
- Prisão de ventre.
Os sintomas típicos tardios incluem:
- Subdesenvolvimento dos ossos faciais do crânio, uma ponte nasal larga e afundada (o que torna a expressão facial carrancuda);
- Inchaço da face, lábios, pálpebras, língua larga;
- Bradicardia;
- Hipotonia muscular: abdómen abaulado com presença de hérnia umbilical, divergência dos rectos abdominais;
- Hiporreflexia;
- Prisão de ventre frequente;
- Pele seca a frio com um padrão marmoreado;
- Cabelos secos e quebradiços, seborreia do couro cabeludo, da testa e das pálpebras;
- Perturbações respiratórias devidas a edema da mucosa respiratória: estridor, respiração nasal difícil, cianose do triângulo nasolabial.
Nas crianças a partir dos 5-6 meses de idade, surgem sintomas de atraso no desenvolvimento psicomotor e mental. Verifica-se também um atraso no crescimento, que conduz a um atraso de crescimento acentuado.
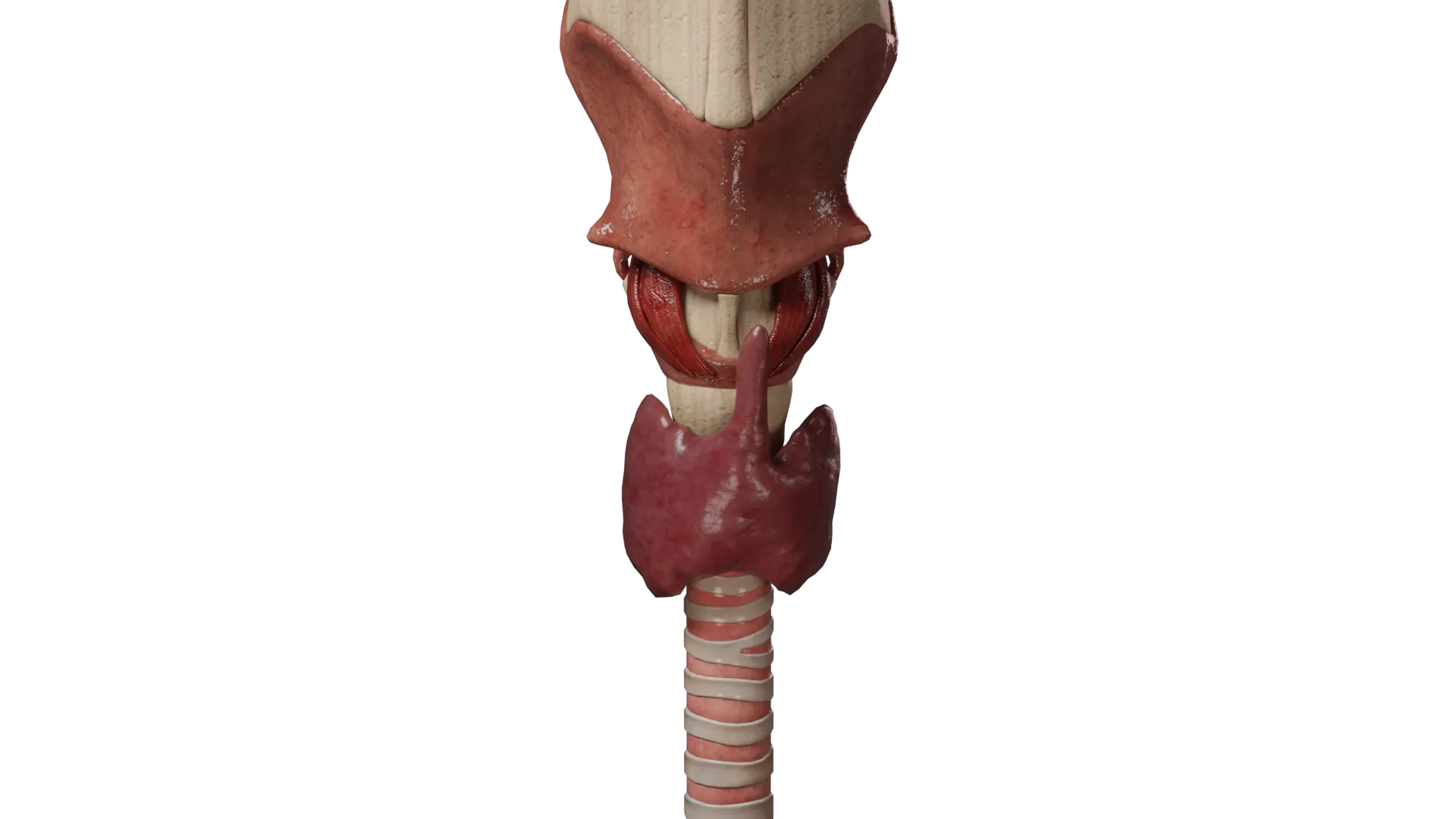
- A hipoplasia é uma redução do volume e do tamanho da glândula tiroide devido ao subdesenvolvimento do tecido da tiroide.
A hipoplasia da glândula tiroide, bem como a aplasia, são a causa do hipotiroidismo congénito. A gravidade dos sintomas de insuficiência da tiroide depende do grau de subdesenvolvimento do tecido da tiroide.
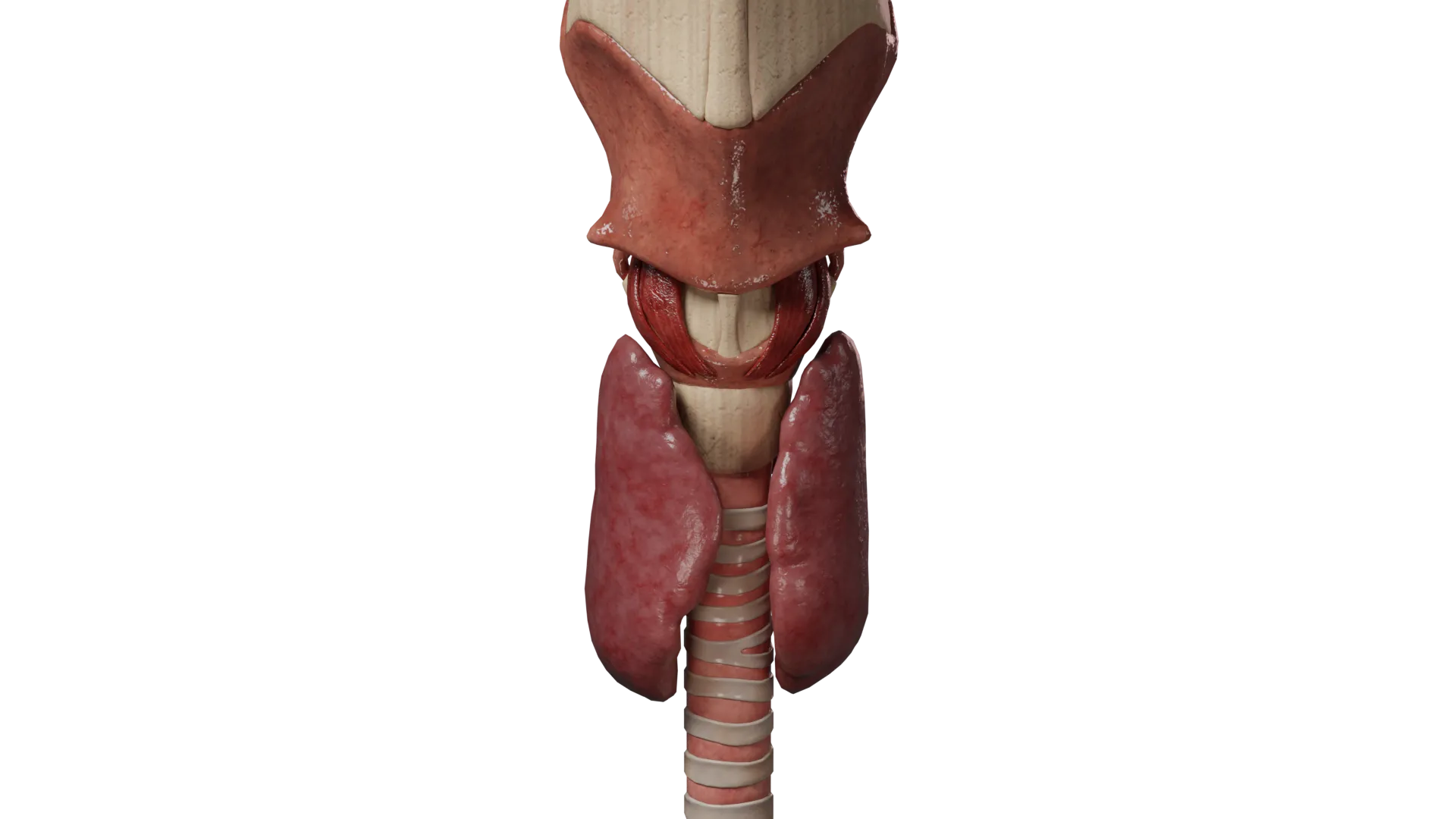
- A agenesia do istmo é a ausência do istmo da glândula tiroide; normalmente, o lobo piramidal também está ausente.
Esta anomalia de desenvolvimento é normalmente assintomática e só é detectada através de um exame de ultra-sons.
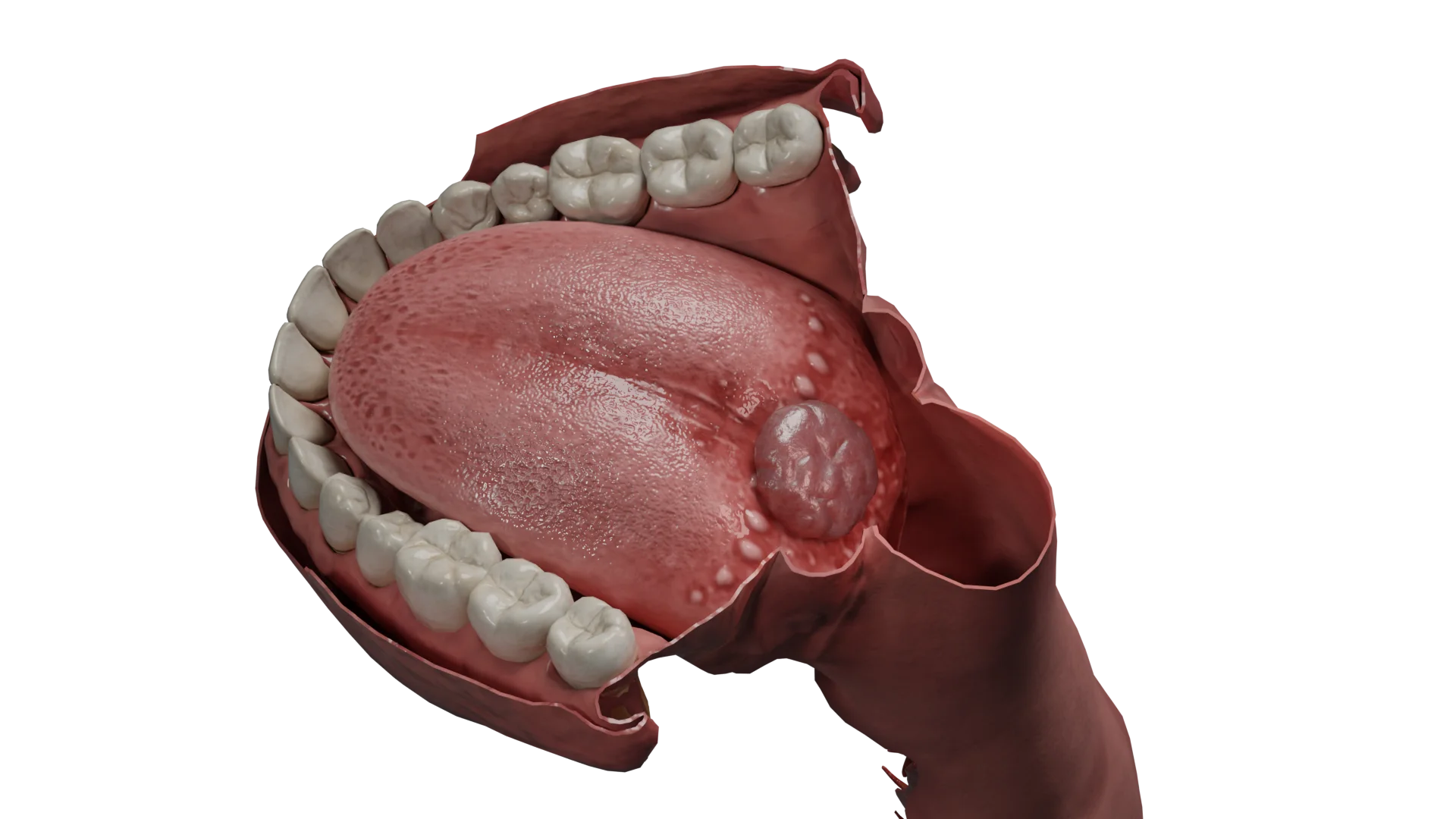
- A ectopia da tiroide é uma localização atípica do tecido da tiroide. A ectopia lingual é a mais comum, mas em casos raros o tecido tiroideu pode ocorrer tanto em estruturas anatómicas próximas (traqueia, laringe, mediastino) como distantes (intestino, ovários).
Em 7-10% dos casos, pode ser assintomático e apenas detectado por ecografia, TAC ou RMN.
A maioria dos casos de ectopia do tecido tiroideu (até 70%) leva ao desenvolvimento de hipotiroidismo, cuja gravidade das manifestações clínicas é determinada pelo grau de maturidade do tecido tiroideu.
Cerca de 20% dos casos são acompanhados de hipertiroidismo. Os sintomas típicos da tirotoxicose incluem:
- Aumento do peso corporal apesar da redução do apetite;
- Bradicardia;
- Fraqueza grave e cansaço rápido;
- Sonolência;
- Inchaço do rosto e das extremidades;
- Prisão de ventre;
- Pele seca.
Para além dos sintomas associados à diminuição da produção de hormonas tiroideias, os doentes com ectopia da tiroide têm queixas relacionadas com a localização do tecido tiroideu num local atípico.
Por exemplo, na ectopia lingual, os sintomas frequentes podem incluir:
- Dores de garganta;
- Sente um nó na garganta;
- Tosse;
- Disfagia;
- Disfonia;
- Pode desenvolver-se apneia do sono.
Com traumatismos frequentes, a doença pode complicar-se com hemorragias recorrentes, abcessos e, em casos raros (até 1%), é possível a malignização do tecido glandular ectópico.
Os doentes com ectopia do tecido tiroideu na traqueia, laringe ou mediastino podem queixar-se de dificuldades respiratórias, taquipneia, cianose da pele do triângulo nasolabial. Em casos raros, pode ocorrer obstrução das vias respiratórias com asfixia e morte.
Diagnóstico da disgenesia da tiroide
- Recolha da anamnese, exame físico. O exame inicial do doente revela sintomas caraterísticos de hipotiroidismo ou de tirotoxicose; a laringoscopia para a ectopia lingual permite a visualização do tecido tiroideu sem a utilização de métodos instrumentais de diagnóstico.
- Métodos de diagnóstico laboratorial. A determinação dos níveis de hormonas da tiroide no sangue – hormona da tiroide (TTH) e tiroxina (sv.T4 e T4) – permite avaliar a função da glândula tiroide, a gravidade do hipotiroidismo ou da tirotoxicose. Adicionalmente, são avaliados a tiroglobulina (TG), a triiodotironina (T3 e sv.T3), os anticorpos contra a tiroperoxidase (ATkTPO), os anticorpos contra a hormona tiroideia (ATktTG) e os anticorpos contra a tiroglobulina (ATktG).
- Técnicas de visualização instrumental:
- Ecografia (USG) – permite a visualização do tecido da tiroide. O método é simples, seguro, pode ser utilizado em doentes de qualquer idade e tem uma elevada sensibilidade e especificidade. A sua eficácia é limitada no diagnóstico da ectopia da tiroide.
- A cintigrafia (utilizando os radionuclídeos I123 e Tc99m) é um método altamente sensível e informativo para avaliar a localização e a atividade funcional do tecido tiroideu. As contra-indicações para o estudo são: gravidez e lactação, intolerância individual ao radiofármaco, insuficiência renal e hepática grave, febre.
- Tomografia computorizada (TC) ou ressonância magnética (RM).
Tratamento da disgenesia da tiroide
O tratamento da disgenesia da tiroide inclui medicação e cirurgia.
A evolução assintomática (normalmente em doentes com agenesia do istmo) não requer tratamento devido à ausência de anomalias hormonais.
Tratamento medicamentoso
- Terapia de substituição hormonal (HRT)
No caso de aplasia, hipoplasia e ectopia da glândula tiroide, a base da terapia é a correção do hipotiroidismo congénito através da terapia de substituição hormonal (TRH) com levotiroxina sódica. É importante diagnosticar e iniciar a terapia do hipotiroidismo o mais cedo possível, porque a insuficiência da tiroide em bebés e na primeira infância leva a perturbações irreversíveis do desenvolvimento mental e psicomotor.
A dose inicial de levotiroxina sódica é determinada tendo em conta as necessidades estimadas de tiroxina do organismo em função da idade:
- Em recém-nascidos – 10-15 µg/kg de peso corporal;
- Em crianças – 2-2,5 µg/kg de peso corporal;
- Em adultos – 1,5-1,6 µg/kg de peso corporal.
A dose de tiroxina é ajustada de acordo com os níveis de hormona tiroideia no sangue até se atingir o eutiroidismo.
- Terapia para o hipertiroidismo
Na ectopia da tiroide com a presença de hipertiroidismo, está indicada a terapêutica tireotrópica. São utilizadas tionamidas (tiamazol, propiltiouracil) e hormonas glucocorticosteróides. A dose dos medicamentos é determinada individualmente com base na gravidade da tirotoxicose. Em doentes com taquicardia, são indicados beta-adrenobloqueadores para reduzir a frequência cardíaca (FC) e diminuir o risco de arritmias.
É possível efetuar uma terapia com iodo radioativo (RIT) para o tratamento da tirotoxicose. A viabilidade da RIT e a dose de radiofármacos são determinadas individualmente.
Tratamento cirúrgico
Está indicado o tratamento cirúrgico da ectopia da tiroide:
- Quando a terapia conservadora da tirotoxicose é ineficaz;
- Na presença de sintomas como disfagia, disfonia, dificuldade em respirar, compressão de outros órgãos pelo tecido da glândula ectópica;
- Quando há traumatismos frequentes dos tecidos com hemorragias recorrentes ou abcessos;
- Na presença de um tumor benigno no tecido ectópico e/ou se houver suspeita de malignidade.
A remoção total da glândula tiroide ectópica dentro de tecidos saudáveis com subsequente terapia de substituição hormonal com levotiroxina sódica é realizada – nos casos em que a glândula ectópica é o único tecido da tiroide ou na presença de uma glândula tiroide normalmente localizada com função prejudicada.
Anomalias do ducto tireoidiano-lingual
Manifestações clínicas das anomalias do canal tireoidiano-lingual
Este grupo de anomalias do desenvolvimento da tiroide deve-se ao não alargamento do ducto tireo-lingual durante o período embrionário.
Distinguem-se as seguintes variantes:
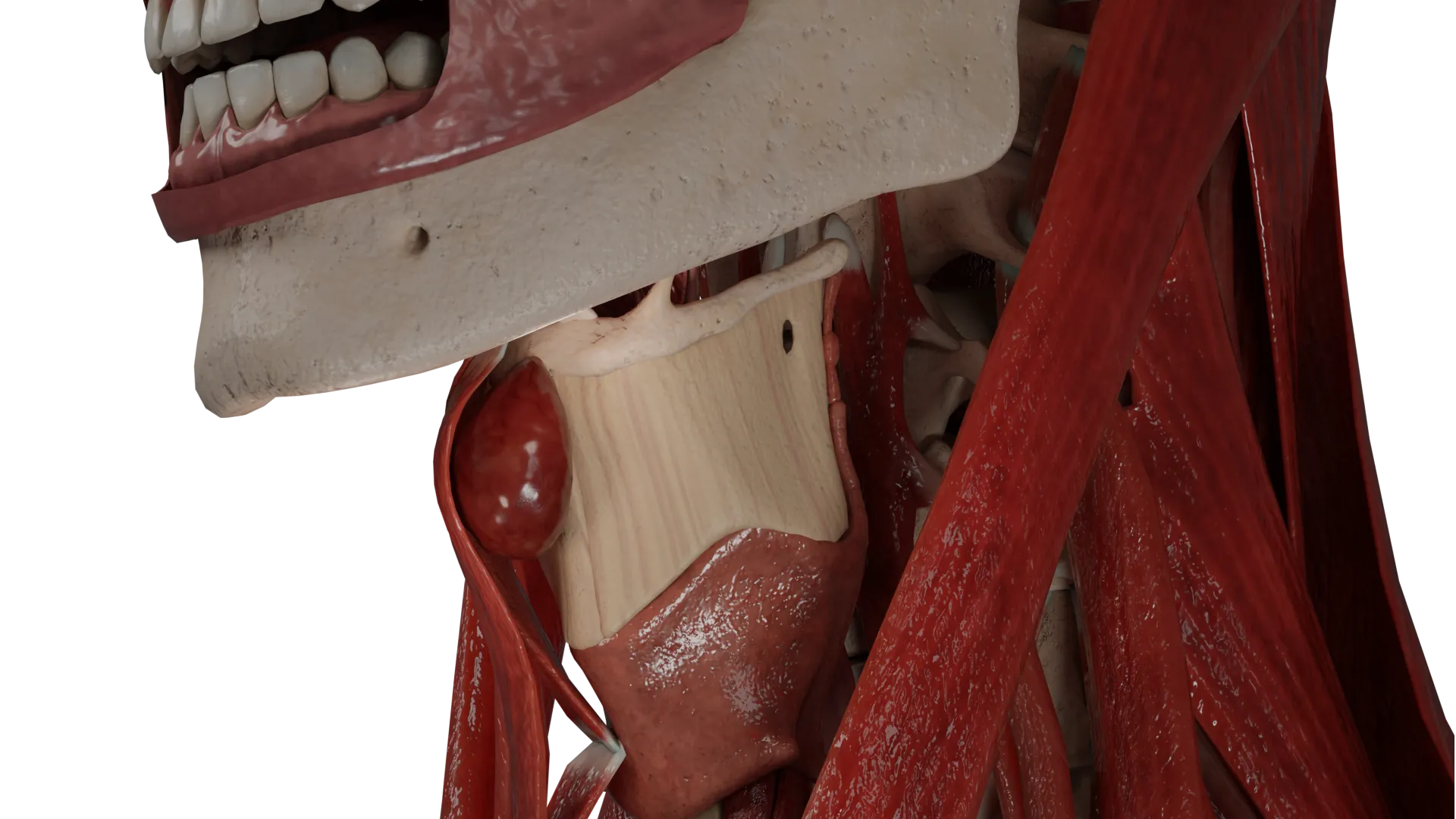
- Um quisto do pescoço médio é uma massa fluida não tumoral localizada na superfície anterior do pescoço, intimamente associada ao corpo do osso hioide.
Os quistos pequenos não apresentam sintomas clínicos. Uma queixa típica em doentes com quistos maiores do que 5 mm é a presença de uma massa arredondada elástica na linha média do pescoço, móvel ao engolir e normalmente indolor.
Em 20-60% dos casos, o quisto pode ficar infetado, o que é acompanhado pelos seguintes sintomas:
- Aumenta o tamanho do quisto;
- Morbidez educativa;
- Vermelhidão localizada da pele;
- Possível aumento da temperatura corporal;
- Possível formação de uma passagem fistulosa na pele da superfície anterior do pescoço.
Em casos raros (até 1-2%) é possível a malignização.
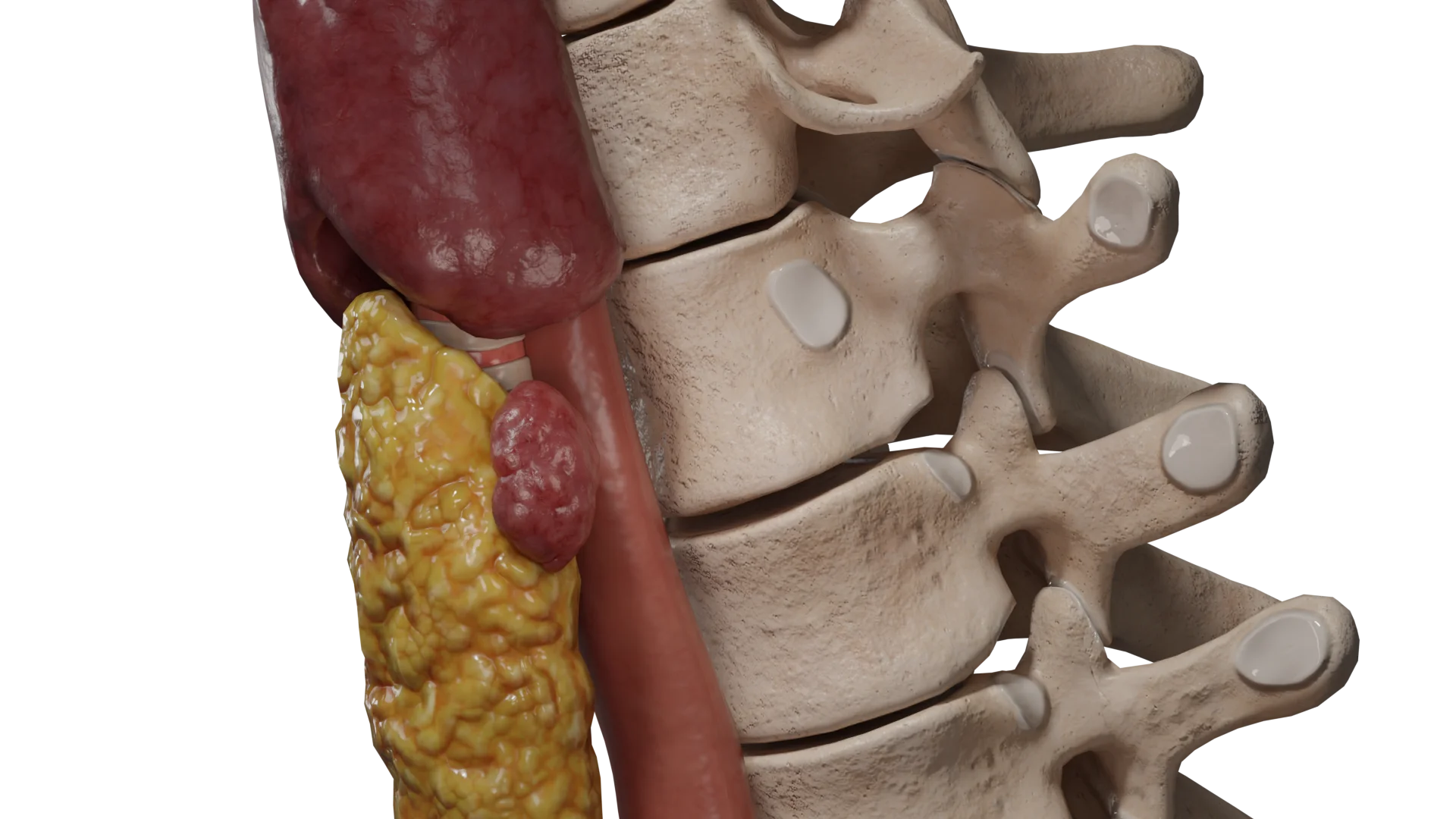
- Um lobo acessório da glândula tiroide é a presença, juntamente com a glândula tiroide normalmente localizada, de uma área separada de tecido da tiroide não associada à glândula principal.
Na maioria dos casos, a presença de um lobo extra (aberrante) da glândula tiroide é assintomática e é detectada por ecografia de rotina.
Se o tamanho do lóbulo acessório for grande, desenvolvem-se sintomas de compressão dos órgãos adjacentes:
- Sente um nó na garganta;
- Disfagia;
- Rouquidão da voz;
- Falta de ar.
É possível desenvolver hipertiroidismo devido à autonomia funcional do lobo aberrante com sintomas clínicos típicos.
Diagnóstico de anomalias do canal tireoidiano-lingual
No diagnóstico das anomalias do ducto tireo-lingual são utilizados os mesmos métodos laboratoriais e instrumentais que no diagnóstico da disgenesia da tiroide.
Tratamento das anomalias do canal tireoidiano-lingual
Os quistos da linha média do pescoço são objeto de tratamento cirúrgico. A remoção isolada dos quistos é atualmente reconhecida como desaconselhável devido ao elevado risco de recorrência (até 50%, segundo alguns autores).
A excisão de Sistrunk é considerada o padrão-ouro para o tratamento cirúrgico de cistos medianos. O método envolve não só a remoção da cavidade quística, mas também a ressecção do corpo do osso hioide (ao qual o quisto está intimamente ligado) e, se o ducto tireoglosso estiver preservado em todo o seu comprimento, a excisão dos tecidos da raiz da língua. O risco de recorrência após a remoção utilizando a técnica de Sistrunk é inferior a 10%.
O lóbulo da tiroide aberrante assintomático não necessita de tratamento. Em caso de sintomas de compressão dos órgãos circundantes e/ou de desenvolvimento de hipertiroidismo devido à autonomia funcional do lóbulo acessório (a hiperfixação do RFP é determinada por cintigrafia com captação normal ou reduzida pelo tecido glandular normal), está indicado o tratamento cirúrgico – remoção do lóbulo aberrante.
FAQ
1. O que é a hipoplasia da tiroide?
2. Que causas podem provocar anomalias na tiroide?
3. Quais são os métodos de diagnóstico das anomalias da tiroide?
4. Como são tratadas as anomalias da tiroide?
Lista de fontes
1.
Catálogo VOKA.
https://catalog.voka.io/2.
Mutation of the gene encoding human TTF-2 associated with thyroid agenesis, cleft palate and choanal atresia (R.J. Clifton-Bligh, J.M. Wentworth, P. Heinz, M.S. Crisp, R. John, J.H. Lazarus, M. Ludgate, V.K. Chatterjee).
https://www.ncbi.nlm.nih.gov/books/3.
Anatomy, Head and Neck, Thyroid (Evan Allen; Abbey Fingeret).
https://www.ncbi.nlm.nih.gov/books/4.
Клинические рекомендации «Врожденный гипотиреоз» (Петеркова В А, Безлепкина О Б, Ширяева Т Ю, Вадина Т А, Нагаева Е В, Чикулаева О А, Шредер Е В, Конюхова М Б, Макрецкая Н А, Шестопалова Е А, Митькина В Б).
https://www.ncbi.nlm.nih.gov/5.
Congenital Hypothyroidism (Sasigarn A. Bowden; Marina Goldis).
https://www.ncbi.nlm.nih.gov/books/6.
Thyroglossal Duct Cyst (Janine Amos; Carl Shermetaro).
https://www.ncbi.nlm.nih.gov/books/7.
2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis.
8.
Guidelines for the Treatment of Hypothyroidism: Prepared by the American Thyroid Association Task Force on Thyroid Hormone Replacement (2014).