Polipi gastrici: eziologia, classificazione, diagnosi e metodi di trattamento
Questo articolo è solo a scopo informativo
Il contenuto di questo sito web, inclusi testi, grafici e altri materiali, è fornito solo a scopo informativo. Non sono da intendersi come consigli o indicazioni. Per quanto riguarda la tua specifica condizione medica o il tuo trattamento, ti invitiamo a consultare il tuo operatore sanitario.
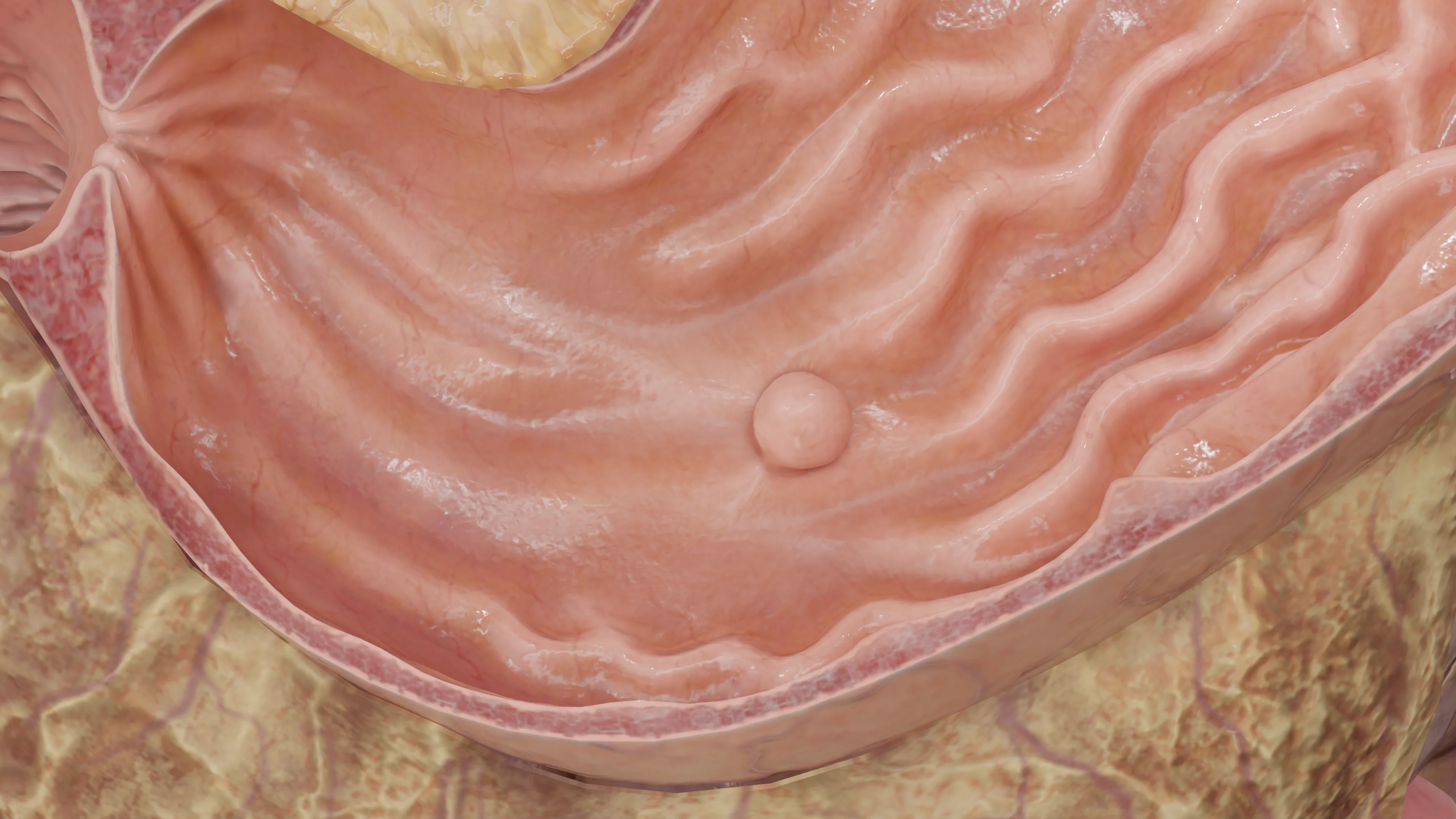
In generale, i polipi sono formazioni che originano dalla membrana mucosa e protrudono al di sopra di essa, penetrando nel lume dell’organo (in questo caso, lo stomaco). Questa patologia richiede un approccio differenziato, poiché i diversi tipi di polipi presentano un potenziale di malignità variabile.
Epidemiologia
La maggior parte dei polipi gastrici viene riscontrata incidentalmente in circa il 2% degli esami gastroscopici eseguiti per altri motivi (screening, diagnosi di patologie di altri organi).
Secondo le autopsie seguite da esami istopatologici, i polipi gastrici si riscontrano nello 0,3-1,1% dei casi. I polipi gastrici iperplastici rappresentano il 70-90% dei casi. La malattia si sviluppa più comunemente tra i 40 e i 50 anni, ma può manifestarsi anche nei bambini. Gli uomini hanno una probabilità da 2 a 4 volte maggiore di essere colpiti rispetto alle donne.
Classificazione dei polipi gastrici
Questa patologia viene generalmente classificata in base a diversi criteri, a seconda del numero di polipi, della loro forma, morfologia, localizzazione e potenziale di malignità.
Per numero
- Singoli;
- Multipli;
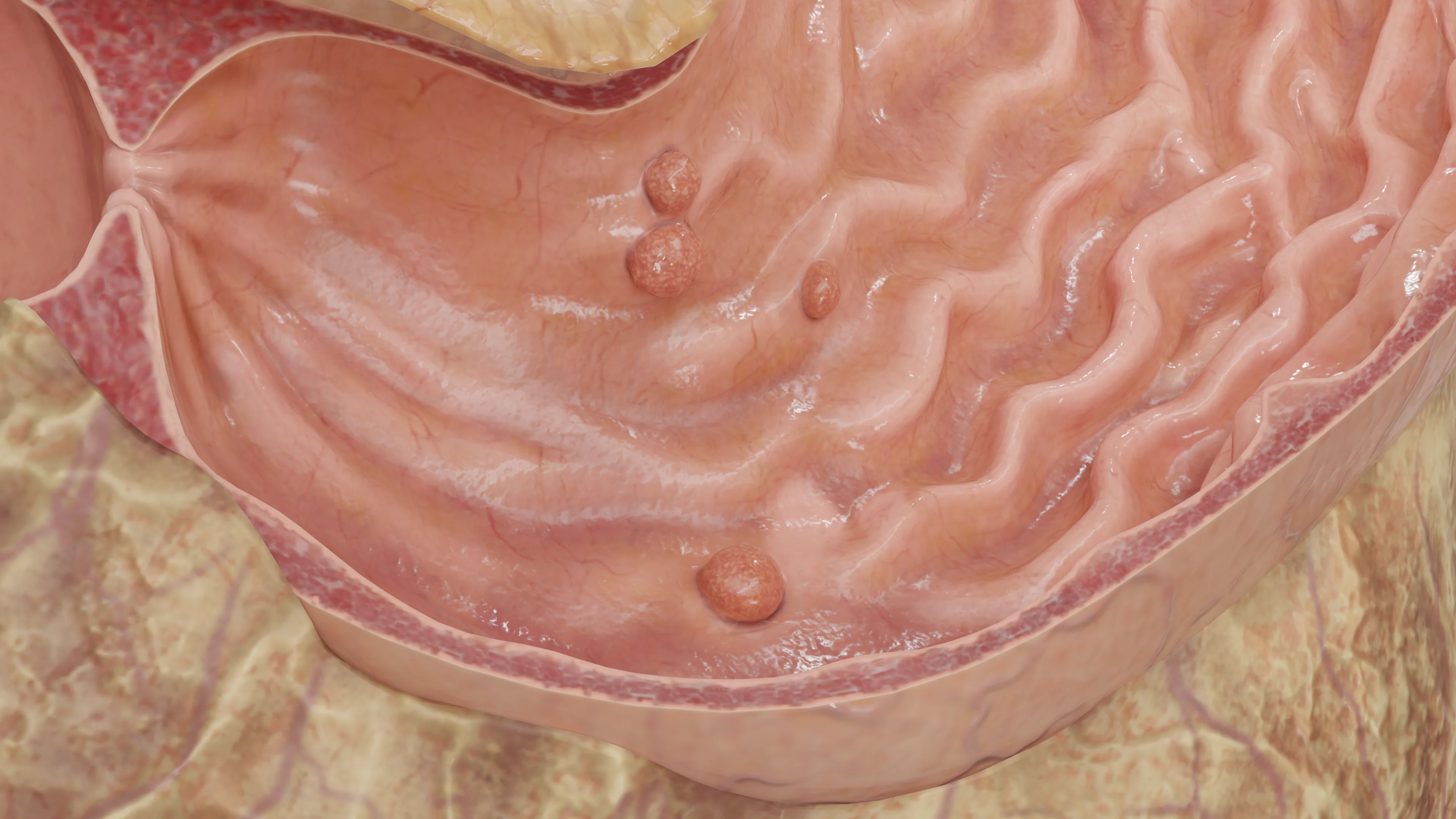
- Poliposi (diagnosticata quando in un individuo vengono rilevate 20 o più neoplasie).


Per forma macroscopica
- Tipo I: piatto, rilevato rispetto alle strutture della mucosa, non superiore a 2,5 mm, con margini indistinti;
- Tipo II: sporgenti oltre la mucosa per più di 2,5 mm, a forma di cupola con contorni netti;
- Tipo III: elevati rispetto alla superficie con base retratta;
- Tipo IV: base stretta (polipi peduncolati).
Per rischio di trasformazione maligna
- Non neoplastici (senza tendenza alla trasformazione maligna): iperplastici, infiammatori, giovanili, sindrome di Cronkhite-Canada;
- Neoplastici (adenomatosi, carcinoidi, polipi delle ghiandole fundiche).
In base alla localizzazione
- Regione cardiaca e giunzione cardioesofagea;
- Corpo dello stomaco;
- Regione antrale;
- Canale pilorico.
Per struttura istologica
- Iperplastici;
- Adenomatosi;
- Fibromatosi infiammatori;
- Amartomi;
- Ectopie e tumori atipici con crescita polipoide (ectopia pancreatica, xantelasmie, GIST, linfomi, ecc.).
Eziologia
Il meccanismo esatto della formazione dei polipi è sconosciuto. Molto probabilmente, diversi meccanismi giocano un ruolo significativo nella loro formazione. In letteratura vengono menzionate tre principali teorie sullo sviluppo dei polipi:
- Teoria infiammatoria: la presenza di infiammazione cronica della membrana mucosa (gastrite cronica, riacutizzazioni periodiche dell’ulcera). Nel contesto del processo infiammatorio, si verifica un’eccessiva proliferazione cellulare per riparare i difetti della mucosa, che può portare alla formazione di polipi.
- Teoria disrigenerativa: questa teoria suggerisce una risposta cellulare anomala (distorta, con composizione patologica degli elementi cellulari) al danno della mucosa, che porta alla formazione di un eccessivo accumulo locale di cellule (polipi).
- Teoria embrionale: secondo questa teoria, la comparsa dei polipi è geneticamente predeterminata nella fase di sviluppo embrionale. Durante lo sviluppo corporeo e nel corso della vita, i polipi compaiono sotto l’influenza di fattori avversi.
Secondo diverse fonti, la comparsa dei polipi può essere influenzata anche da molteplici fattori con eziopatogenesi mista o non definita:
- Infezione da Helicobacter pylori;
- Uso a lungo termine di inibitori della pompa protonica;
- Poliposi adenomatosa familiare;
- Abitudini alimentari;
- Età (dal punto di vista epidemiologico, è stato accertato che l’incidenza dei polipi gastrici tende ad aumentare con l’età).
Quadro clinico
I polipi gastrici di solito progrediscono senza sintomi e vengono scoperti incidentalmente durante esami gastrici di routine. I sintomi di un polipo preesistente spesso compaiono quando le dimensioni del polipo aumentano.
Tra le manifestazioni più caratteristiche di un polipo possiamo evidenziare le seguenti:
- Fastidio aspecifico nella parte superiore dell’addome (non correlato all’assunzione di cibo);
- Sensazione di pesantezza o pienezza allo stomaco;
- Può svilupparsi anemia (fino a un’anemia grave che costringe il paziente a consultare un medico) a seguito dell’ulcerazione del polipo e di una prolungata perdita cronica di sangue;
- Ematemesi o melena (quando il polipo viene distrutto con danneggiamento dei vasi sanguigni che lo alimentano, causando un’emorragia massiva acuta);
- Ostruzione intestinale alta (dolore epigastrico parossistico che si diffonde all’addome, vomito di cibo ingerito, ecc.) quando polipi particolarmente grandi a base stretta penetrano nel duodeno e compromettono la pervietà del canale pilorico;
- Pancreatite secondaria (rari casi riportati in letteratura di prolasso di grandi polipi iperplastici nel duodeno, con ostruzione della papilla di Vater [papilla duodenale maggiore]);
- Anoressia o perdita di appetito;
- Nausea;
- Vomito;
- Esofagite da reflusso o pirosi;
- Disfagia o difficoltà a deglutire.
Diagnosi
Come descritto in precedenza, i polipi dello stomaco vengono più comunemente rilevati durante un’esofagogastroduodenoscopia (EGD), sebbene esista un potenziale diagnostico anche con la radiografia gastrica (che permette di identificare alterazioni del profilo della mucosa gastrica).
L’ecografia ha un valore diagnostico, sebbene la sensibilità di questo esame non sia elevata. È inoltre possibile identificare questa patologia mediante tomografia computerizzata (TC) o risonanza magnetica (RM) della cavità addominale (con un’adeguata preparazione e l’utilizzo di mezzo di contrasto per l’imaging del tratto gastrointestinale).
Trattamento dei polipi gastrici
La scelta del metodo di trattamento dipende dalle dimensioni della neoplasia, dalla sua struttura istologica e dalla presenza di complicanze cliniche.
Strategia di osservazione e terapia conservativa
I polipi di piccole dimensioni (fino a 5 mm) devono essere monitorati dinamicamente ogni sei mesi. La stessa strategia viene applicata qualora il paziente rifiuti categoricamente la polipectomia.
Alcuni autori raccomandano di iniziare un trattamento conservativo (eradicazione dell’infezione da Helicobacter, inibitori della pompa protonica) con un esame di controllo, poiché alcuni polipi tendono a ridursi e scomparire nel tempo (polipi iperplastici, polipi infiammatori fibromatosi).
Chirurgia endoscopica
I polipi di dimensioni superiori a 5 mm e i casi complicati (erosione, ostruzione gastrointestinale o rapida crescita del polipo durante il monitoraggio) sono indicazioni per l’intervento chirurgico.
Nella scelta del metodo chirurgico, è fondamentale determinare la struttura istologica del polipo. Attualmente, il metodo ottimale e più applicabile è la polipectomia endoscopica. Esistono diversi metodi per eseguire tale polipectomia:
- Elettroescissione con ansa;
- Rimozione nello strato sottomucoso;
- Coagulazione diretta dei piccoli polipi.
La scelta del metodo di rimozione è determinata dall’endoscopista, in base a una combinazione di fattori (dimensioni e posizione del polipo, risultati della biopsia, disponibilità delle attrezzature e qualifiche del medico).
I pazienti sottoposti a elettroescissione di polipi dovrebbero effettuare esofagogastroduodenoscopie di controllo a 3, 6 e 12 mesi, e successivamente è consigliabile eseguire un’endoscopia una volta all’anno.
Chirurgia aperta
I polipi di grandi dimensioni che non possono essere rimossi per via endoscopica vengono trattati con chirurgia a cielo aperto. Tali casi includono:
- Polipi su una base larga;
- Polipi ad alto rischio di sanguinamento;
- In caso di esiti maligni dall’esame istologico.
È possibile eseguire un’escissione a cuneo della parete gastrica con il polipo, oppure una resezione gastrica di estensione maggiore o minore a seconda del referto istologico e dell’estensione del coinvolgimento gastrico.
Tipologie specifiche di polipi gastrici e relative caratteristiche di gestione
Polipi con rischio minimo di trasformazione maligna (Non-neoplastici)
Polipi iperplastici (iperplasiogenici)
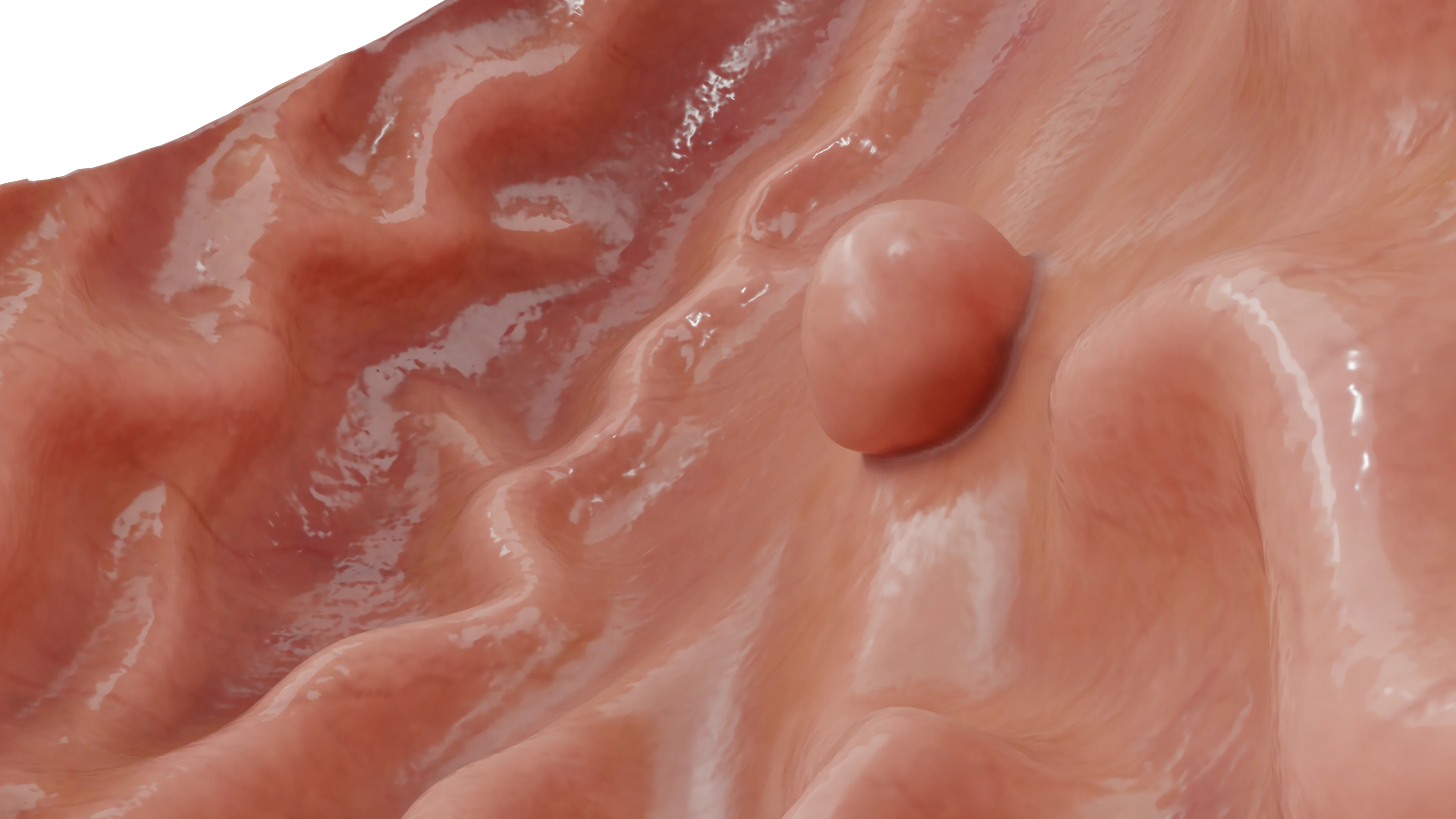

Possono essere sia su base stretta (peduncolati) che su base larga. Possono essere distribuiti in modo casuale in qualsiasi parte dello stomaco (dal 24% al 60% dei polipi iperplastici si trovano nella porzione antrale dello stomaco, dal 29% al 56,3% nel corpo dello stomaco e solo circa il 2,5% nel cardias). Si riscontrano più frequentemente nella fascia di età più avanzata (età media 65,5-75 anni). Le donne presentano una leggera predisposizione, rappresentando dal 58% al 70,5% dei pazienti.
I polipi iperplastici sono solitari in circa due terzi dei casi. La maggior parte di essi misura meno di 1 cm e i polipi di dimensioni superiori a 2 cm si riscontrano in non più del 10% dei casi. Si ritiene che siano il risultato di un’eccessiva rigenerazione durante una lesione cronica della mucosa e, pertanto, sono spesso osservate nella gastrite cronica associata a Helicobacter pylori (25% dei casi), nell’anemia perniciosa, in prossimità di ulcere ed erosioni, o nei siti di gastroenterostomia, anche nella giunzione gastroesofagea (nei pazienti con malattia da reflusso gastroesofageo, MRGE).
Dal punto di vista istologico, i polipi iperplastici mostrano un significativo allungamento foveolare con formazione di ramificazioni, un eccessivo sviluppo della lamina propria con infiltrazione di plasmacellule, linfociti, eosinofili, mastociti, macrofagi e quantità variabili di neutrofili. Le ghiandole gastriche di solito non sono coinvolte nella formazione dei polipi. Nel tempo, i polipi iperplastici possono aumentare o regredire (spontaneamente o dopo l’eradicazione dell’Helicobacter pylori). La trasformazione maligna è estremamente rara (1,5%-3% dei casi, in genere quando le dimensioni superano i 2 cm). Pertanto, i polipi di maggiori dimensioni devono essere completamente asportati per via endoscopica.
Polipo fibromatoso infiammatorio (granuloma eosinofilo, tumore di Vanek)
Questi polipi sono caratterizzati da un aumento nel numero di cellule fusiformi, cellule infiammatorie e piccoli vasi, spesso con una predominanza di eosinofili. Questi polipi si riscontrano in tutto il tratto gastrointestinale, ma sono più frequentemente localizzati nella regione antropilorica (80%).
L’eziologia suggerisce una causa allergica, ed è stata inoltre riscontrata un’associazione con ipocloridria o acloridria (con gastrite atrofica). Vengono diagnosticati in egual misura sia negli uomini che nelle donne di qualsiasi età. I polipi fibromatosi infiammatori si localizzano solitamente nella sottomucosa, sebbene siano stati descritti casi di coinvolgimento della sola mucosa. Sono costituiti da piccoli vasi sanguigni, circondati da cellule corte e fusiformi, che possono essere disposte “a buccia di cipolla” attorno a vasi più grandi.
Talvolta si osservano cellule giganti multinucleate, simili a “fiori”, con nuclei ipercromatici. Tutte le strutture descritte sono circondate da un infiltrato infiammatorio cronico di cellule con predominanza di eosinofili. Questi polipi vengono diagnosticati accidentalmente e non presentano una sintomatologia distintiva, di solito non recidivano dopo la resezione (pertanto, la rimozione endoscopica è considerata un trattamento adeguato).
Xantoma/Xantelasma
Queste lesioni clinicamente insignificanti vengono riscontrate più frequentemente negli uomini anziani che nelle donne e sono associate a gastrite cronica, gastropatia e reflusso biliare duodenogastrico. Macroscopicamente, si presentano come lesioni singole o multiple di 1-2 mm di diametro, rotonde o ovali, ben definite, di colore giallo, maculate o nodulari.
Sono più comunemente presenti lungo la piccola curvatura. Dal punto di vista istologico, sono costituiti da aggregati di macrofagi maturi carichi di lipidi, che occupano la lamina propria e contengono colesterolo e grassi neutri.
Polipo amartomatoso di tipo Peutz-Jeghers
Nella poliposi di Peutz-Jeghers può essere coinvolta anche la mucosa gastrica (sebbene il coinvolgimento dell’intestino tenue e crasso sia più caratteristico). Questo tipo di polipo è costituito da ghiandole iperplastiche rivestite da epitelio di tipo foveolare e separate da cellule muscolari lisce, con atrofia delle componenti ghiandolari profonde.
Polipo giovanile
I polipi gastrici giovanili sono rari e spesso insorgono nel contesto di una poliposi giovanile che interessa solo lo stomaco o l’intero tratto gastrointestinale (con o senza anamnesi familiare). Possono manifestarsi a qualsiasi età, solitamente con anemia o ipoproteinemia, e si trovano più comunemente nell’antro gastrico. Sono caratterizzati da mucosa edematosa con alterazioni infiammatorie, marcato allungamento, tortuosità e dilatazione cistica delle zone foveolari (pertanto possono essere erroneamente identificati come polipi iperplastici).
Polipi neoplastici (con rischio di trasformazione maligna)
Polipi ghiandolari fundici
I polipi ghiandolari fundici (FGP) sono piccole lesioni sessili che si manifestano esclusivamente nel fondo e nella parte superiore del corpo dello stomaco. Gli FGP si manifestano sporadicamente, sebbene siano riscontrabili anche in pazienti affetti da poliposi adenomatosa familiare.
All’esame endoscopico, appaiono come polipi traslucidi e sessili, di diametro inferiore a 1 cm, solitamente multipli. Possono essere riscontrati in uomini e donne di qualsiasi età in egual misura. Esiste un’associazione documentata degli FGP con la terapia a base di inibitori della pompa protonica (per più di 36 mesi), che, secondo alcuni autori, è oggetto di dibattito.
Nella maggior parte dei casi, si identificano mutazioni somatiche attivanti (in siti di fosforilazione di GSK-3β) dell’esone 3 del gene β-catenina nell’epitelio foveolare e ghiandolare. Gli FGP sono composti da ghiandole dilatate cisticamente, rivestite da epitelio fundico, mescolate a ghiandole normali, e possono includere cellule muscolari lisce distribuite in modo diffuso e caotico attorno alle ghiandole cistiche.
Adenoma (polipo adenomatoso)
L’Organizzazione Mondiale della Sanità (OMS) definisce gli adenomi gastrici come lesioni polipoidi circoscritte composte da strutture tubulari e/o villose rivestite da epitelio displastico. La prevalenza dell’adenoma gastrico varia dallo 0,5% al 3,75% nei paesi dell’emisfero occidentale, mentre nei paesi ad alto rischio di cancro gastrico varia dal 9% al 20%.
La loro frequenza aumenta con l’età e si riscontra anche con maggiore frequenza negli individui affetti da poliposi adenomatosa familiare. Solitamente si manifestano nel contesto di una gastrite atrofica con metaplasia intestinale e la maggior parte di esse viene identificata nella regione antrale, mentre l’angolo gastrico e il fondo rappresentano le seconde sedi più comuni.
La maggior parte di essi sono lesioni singole ed esofitiche (sia sessili che su base stretta). Raramente possono apparire “piatti” o addirittura depressi rispetto al contorno della mucosa circostante. Nella maggior parte dei casi, hanno dimensioni comprese tra 3 e 4 cm. Gli adenomi gastrici presentano solitamente una superficie vellutata e lobulata, in contrasto con la mucosa adiacente, liscia e atrofica.
Gli adenomi gastrici possono essere classificati in base al grado di displasia (basso o alto grado) considerando l’affollamento nucleare, l’ipercromasia, l’attività mitotica, la differenziazione citoplasmatica e il grado di alterazione del pattern architettonico. I piccoli adenomi peduncolati di dimensioni inferiori a 1 cm sono generalmente costituiti da un epitelio tubulare displastico scarsamente differenziato.
Gli adenomi di maggiori dimensioni sono più spesso villosi con un elevato grado di displasia e una percentuale significativa presenta una trasformazione carcinomatosa. La malignità nelle lesioni superiori a 2 cm raggiunge il 40-50 %. Trattandosi di neoplasie preinvasive con potenziale di progressione ad adenocarcinoma, gli adenomi gastrici devono essere trattati mediante rimozione locale, in genere polipectomia endoscopica o resezione endoscopica della mucosa.
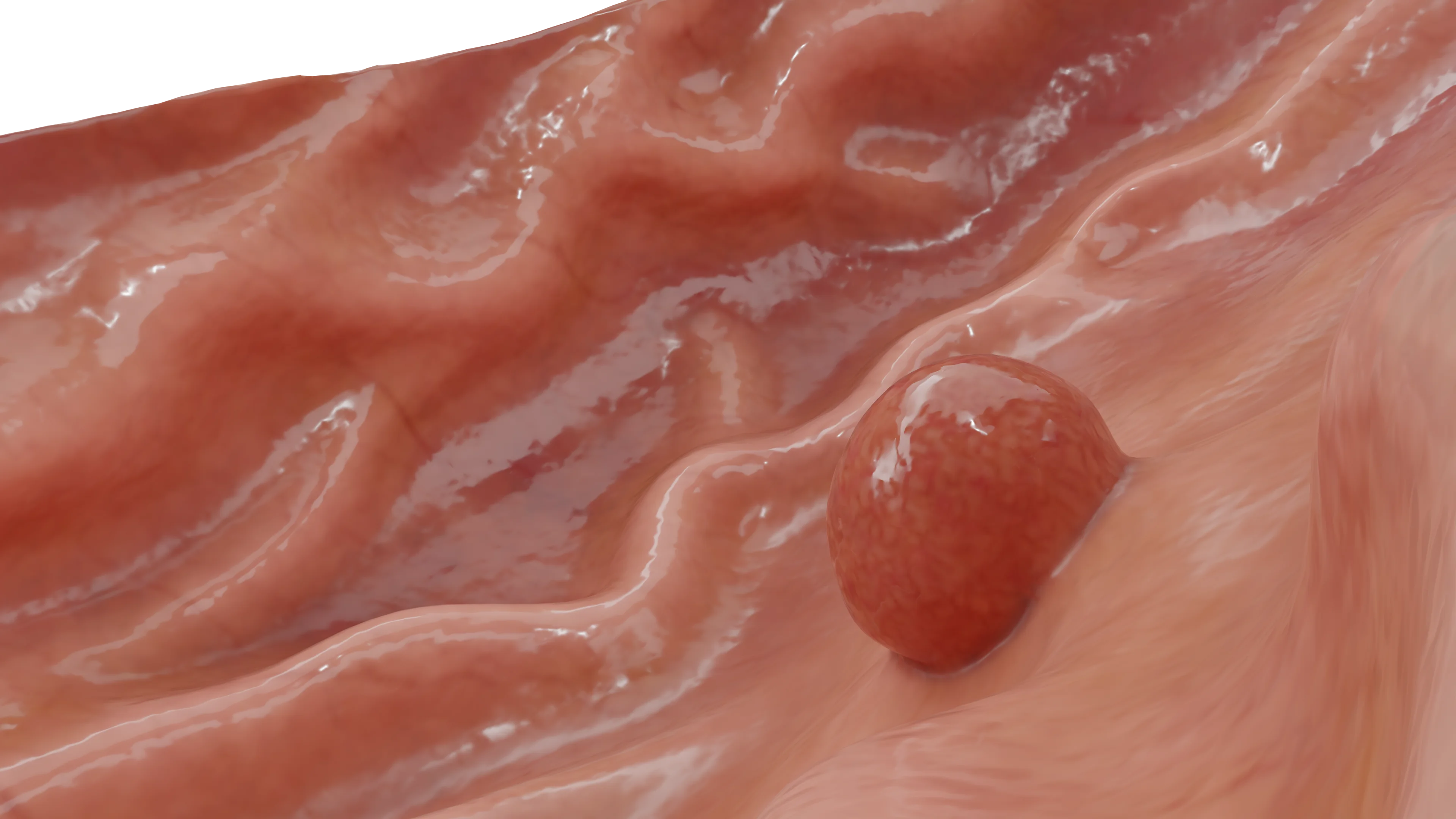

Carcinoide gastrico
L’OMS definisce i carcinoidi gastrici come neoplasie endocrine ben differenziate costituite da cellule enterocromaffini non funzionanti che si sviluppano nella mucosa acidogena del corpo o del fondo dello stomaco.
I carcinoidi gastrici sono rari e rappresentano meno dello 0,5% di tutte le neoplasie dello stomaco (sono più comuni nei pazienti con gastrite atrofica autoimmune associata alla sindrome di Zollinger-Ellison, a volte in modo sporadico). I tumori sono solitari e possono presentare caratteristiche simili a quelle del carcinoma (come sanguinamento gastrointestinale, ostruzione o metastasi). I carcinoidi gastrici mostrano caratteristiche strutture a nastro o trabecolari con organizzazione a isole. I tumori carcinoidi di grandi dimensioni possono metastatizzare ai linfonodi e al fegato, oltre che a organi più distanti. Tuttavia, la loro crescita è solitamente lenta.
Le dimensioni e l’invasività sono i fattori che meglio correlano con la probabilità di metastasi. I carcinoidi di dimensioni inferiori a 2 cm e multipli presentano un rischio molto basso di metastasi, mentre i tumori di diametro inferiore a 1 cm possono rimanere stabili per molti anni, spesso senza crescere.
Si raccomanda di asportare i tumori di diametro superiore a 2 cm, poiché presentano un rischio significativo di invasione linfatica e metastasi. Il trattamento di carcinoidi superficiali multipli di piccole dimensioni è più complesso; è possibile una rimozione endoscopica meticolosa, ma alcuni autori raccomandano la resezione gastrica o l’antrectomia (questa procedura elimina l’ipergastrinemia e induce la regressione delle lesioni iperplastiche e, possibilmente, del coinvolgimento carcinoide).
FAQ
1. Che cosa sono i polipi gastrici?
2. Cosa causa i polipi nello stomaco?
3. Quali sintomi possono indicare la presenza di polipi?
4. I polipi gastrici si trasformano sempre in cancro?
5. I polipi possono essere curati senza intervento chirurgico e possono scomparire da soli?
6. In quali casi è necessario rimuovere un polipo?
7. Come si svolge la procedura di rimozione dei polipi?
8. Quale dieta è necessaria per i polipi gastrici?
Bibliografia
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas (VOKA 3D Anatomia e Patologia – Atlante 3D completo di anatomia e patologia) [Internet]. VOKA 3D Anatomy & Pathology.
Disponibile su: https://catalog.voka.io/
2.
Abraham SC, Park SJ, Lee JH, Mugartegui L, Wu TT. Genetic alterations in gastric adenomas of intestinal and foveolar phenotypes (Alterazioni genetiche negli adenomi gastrici di fenotipi intestinali e foveolari). Mod Pathol. 2003;16: 786–795.
3.
Bosman FT, Carneiro F, Hruban R, Theise N (2010) WHO Classification of Tumours of the Digestive System (Classificazione dei tumori dell’apparato digerente dell’OMS), (4th edn), International Agency for Research on Cancer (IARC), Lyon, 2010.
4.
Delle Fave G, Kwekkeboom DJ, Van Cutsem E, Rindi G, Kos-Kudla B, et al. (2012) ENETS Consensus Guidelines for the Management of Patients with Gastroduodenal Neoplasms (Linee guida di consenso ENETS per la gestione dei pazienti con neoplasie gastroduodenali). Neuroendocrinology 95: 74–87.
5.
Lim SA, Yun JW, Yoon D, Choi W, Kim SH, et al. (2011) Regression of hyperplastic gastric polyp after Helicobacter pylori eradication (Regressione del polipo gastrico iperplastico dopo l’eradicazione dell’Helicobacter pylori). Korean J Gastrointest Endosc 42: 74-82.
6.
Pantanowitz L, Antonioli DA, Pinkus GS, Shahsafaei A, Odze RD. Inflammatory fibroid polyps of the gastrointestinal tract: evidence for a dendritic cell origin (Polipi fibroidi infiammatori del tratto gastrointestinale: evidenze di un’origine dalle cellule dendritiche). Am J Surg Pathol. 2004;28:107–114.
7.
Park DY, Lauwers GY (2008) Gastric polyps: classification and management (Polipi gastrici: classificazione e gestione). Arch Pathol Lab Med 132: 633-640.
8.
Ramage JK, Ahmed A, Ardill J, Bax N, Breen DJ, et al. (2012) Guidelines for the Management of Gastroenteropancreatic Neuroendocrine (Including Carcinoid) Tumours (NETs) (Linee guida per la gestione dei tumori neuroendocrini gastroenteropancreatici (inclusi i carcinoidi) (NET)). Gut 61: 6–32.
9.
Torbenson M, Lee JH, Cruz-Correa M, et al. Sporadic fundic gland polyposis: a clinical, histological, and molecular analysis (Poliposi sporadica della ghiandola fundica: analisi clinica, istologica e molecolare). Mod Pathol. 2002;15:718– 723.
10.
Belonogov A.V., Zhitov D.I. “Endoscopic and endosurgical methods of treating stomach polyps” (“Metodi endoscopici e endochirurgici di trattamento dei polipi gastrici”) (in russo), Bulletin of Siberian Branch, Russian Academy of Medical Sciences, vol. 2, n. 5, pp. 76–79, 2002.
11.
Blok B., Schakhmal G., Shmidt G. Gastroscopy (Gastroscopia). (In russo) Mosca: MED press-inform, 2007, 216 p. (Trad. dal ted. sotto la direzione generale di I. V. Maev, S. I. Emelyanov).
12.
Tereshchenko S.G. Optimization of intra-organ interventions for the prevention of bleeding in operative endoscopy for digestive tract diseases (Ottimizzazione degli interventi intraorganici per la prevenzione delle emorragie nell’endoscopia operativa per le malattie del tratto digestivo) (in russo). Moscow: Moscow Regional Research and Clinical Institute, 2015. — 23 s.
13.
Khomyakov V.M., Ermoshina A.D., Pirogov S.S., Ryabov A.B. “Modern views on risk factors for gastric cancer” (“Visioni moderne sui fattori di rischio per il cancro gastrico”) (in russo), Russian Journal of Gastroenterology, Hepatology and Coloproctology, vol. 27, n. 6, pp. 78–86, 2017.