الانتباذ البطاني الرحمي الرحمي: التصنيف والأعراض والتشخيص والعلاج
الانتباذ البطاني الرحمي الرحمي هو مرض نسائي مزمن تنمو فيه غدد بطانة الرحم والسدى خارج تجويف الرحم. الأسباب والأعراض والتشخيص والعلاج.
التخصصات
أمراض الدمالأمراض المعديةالمسالك البوليةجراحة العظامطب الأسنانطب الأطفالطب الأنف والأذن والحنجرةطب الأورامطب التوليدطب الجلدطب الجهاز العصبيطب الجهاز الهضميطب الرئةطب الرضوحطب العيونطب الغدد الصمطب القلبطب الكبدطب النساءعلم الأنسجةعلم التخديرعلم وظائف الأعضاءهذه المقالة لأغراض إعلامية فقط
يتم توفير محتوى هذا الموقع الإلكتروني، بما في ذلك النصوص والرسومات والمواد الأخرى، لأغراض إعلامية فقط. وليس المقصود منه تقديم المشورة أو التوجيه. فيما يتعلق بحالتك الطبية أو علاجك الخاص، يرجى استشارة مقدم الرعاية الصحية الخاص بك.
التهاب الفرج هو التهاب في أنسجة الفرج يحدث عادةً كحالة ثانوية لحالات الفرج المتنوعة. تؤثر الحالة عادةً في الشفاه الصغرى والكبرى والبظر وعظم العانة، ومقدمة المهبل.
التهاب الفرج شائع بين الفتيات قبل الحيض والسيدات بعد انقطاع الطمث. كلتا المجموعتين لديهما مستويات منخفضة من الأستروجين وهذا قد يجعل أنسجة الفرج رقيقة وجافة. ومن ثَمَّ، فإن أنسجة الفرج الرقيقة تكون أكثر عرضة للإصابات والعدوى.
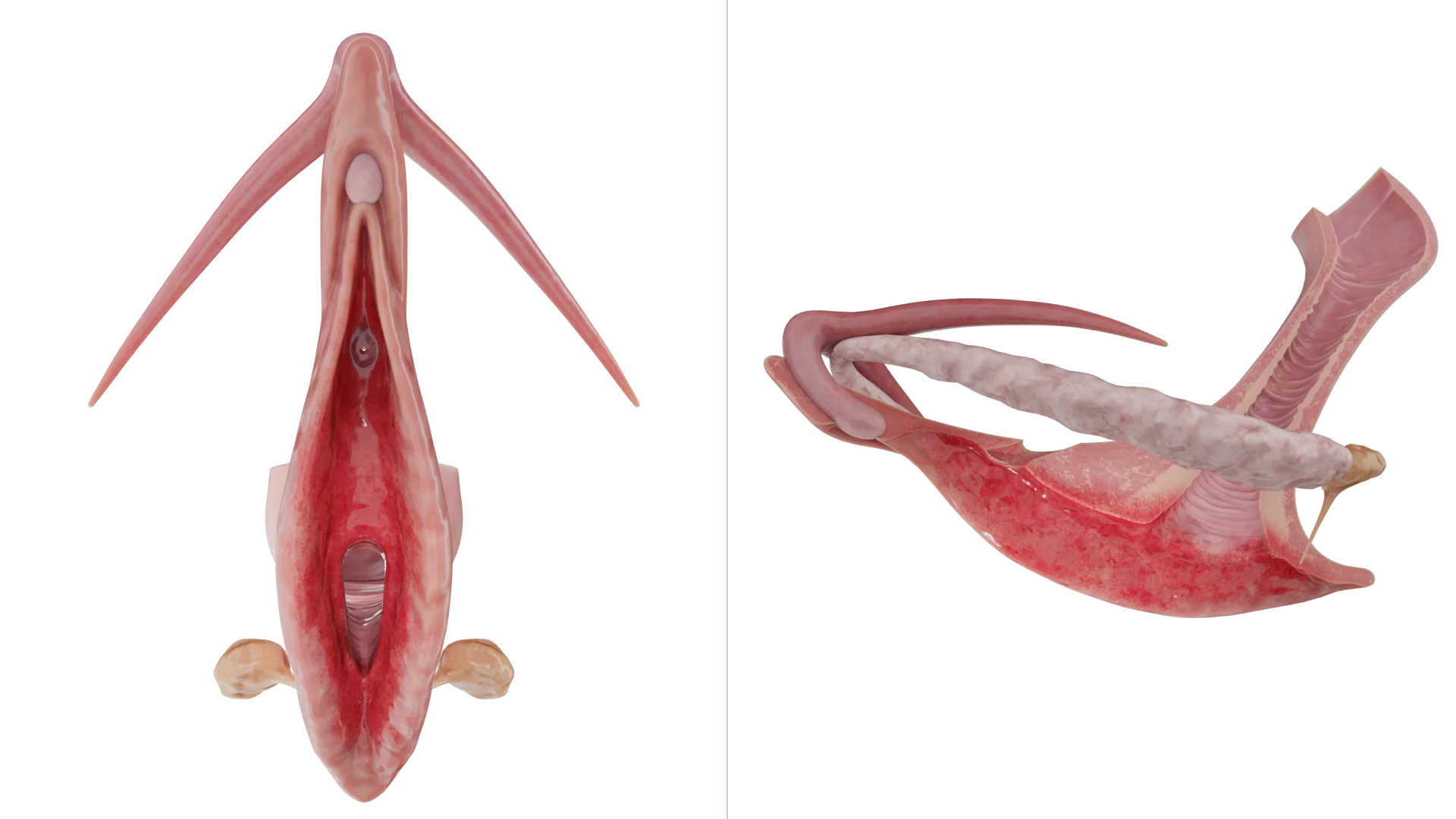

للعلم، لا يقتصر الالتهاب على الفرج عادةً بل يمتد إلى المهبل؛ وتُوصف هذه الحالات عندئذٍ بأنها التهاب الفرج والمهبل.
إضافة إلى الطبيعة المعدية، قد ينشأ التهاب الفرج كحالة غامضة. على سبيل المثال، أحد الأشكال هو التهاب الفرج الحبيبي، ويظهر كوذمة مزمنة وغير مؤلمة للأعضاء التناسلية ويظهر علامات نسيجية للالتهاب الحبيبي.
تُعد أمراض جلد الفرج فئة مميزة بين حالات الفرج:
في التهاب الفرج، تنتمي العوامل المعدية عادةً إلى المجهريات الانتهازية المسببة للأمراض. في 90% تقريبًا من الحالات، يرتبط التهاب الفرج بانتشار المبيضات البيضاء Candida albicans. تشير التقارير المتبقية إلى تورط الإشريكية القولونية، والمكورات العنقودية الوبائية، والمكورات العقدية للمجموعة ب، Enterobacterales، وغيرها. لا تقتصر قائمة مسببات الأمراض البكتيرية على الأنواع المشار إليها سابقًا وقد تشمل أيضًا النيسرية البنية، والمشعرة المهبلية، و المتدثرة الحثرية.
العامل الفيروسي الأعلى انتشارًا هو فيروس القوباء البسيط.
في بعض الأحيان، يمكن أن ينشأ التهاب الفرج بسبب البكتيريا التي تسبب السل والدفتيريا. مع ذلك، فإن مثل هذه الحالات نادرة.
يجب ملاحظة أن العدوى تنشأ فقط عند تعرض أنسجة الفرج لإصابة بعامل معين.
قد ينشأ التهاب الفرج بسبب ظروف معينة عندما تتعرض سلامة جلد والغشاء المخاطي للأعضاء التناسلية الخارجية للمخاطر. تشتمل هذه الظروف على الآتي:
قد لا يكون للمرضى أي شكاوى محددة ولكنهم يعانون من:
قد تكون هذه الآفات لها لون الجلد الطبيعي أو تشبه ظلال أحمر أو أبيض أو بني، أو أسود.
في حالات التهاب الفرج والمهبل، قد يلاحظ المرضى وجود إفرازات غير طبيعية ذات رائحة كريهة.
قد يؤدي الالتهاب المزمن في منطقة الفرج إلى الآتي:
في مثل هذه الحالات، تقول المريضات إن المعاناة مستمرة من عسر الجماع (المعاناة من آلام في أثناء الاتصال الجنسي) وعسر التبول (المعاناة من ألم أو عدم راحة في التبول).
غالبًا ما يؤثر التصلب المهبلي الضموري في الشفاه الصغرى والكبرى، وغمد البظر والمنطقة المحيطة بالشرج. يبقى المهبل سليمًا غالبًا. يعاني 10% تقريبًا من المرضى من الإصابات خارج التناسلية.
عند الفحص، تبدو الأنسجة شاحبة وغالبًا ما تكون ضامرة. قد يظهر فرط التقرن في الأنماط غير الاعتيادية.
كعرض مرضي مميز، يُلاحظ وجود الفرفرية أيضًا (أو كدمات، أو كدمات دموية). يؤدي تضرر شكل الأعضاء التناسلية الخارجية إلى امتصاص الشفرين الصغيرين و/أو التحام الخط الناصف. علاوة على ذلك، قد يلتحم غطاء البظر مع البظر الذي لم يتأثر. تآكلات شائعة؛ وأحيانًا قد تتم ملاحظة الحكّة والتقرّن، ولكن هذه العلامات ليست نمطية لالتهاب الفرج وقد تشير إلى أورام الظهارة الفرجية.
قد تكون التغيرات موضعية (بشكل عام على غطاء البظر) أو تشمل منطقة الشرج وتشبه الشكل الرقم 8.
اعتمادًا على المظاهر السريرية، يصنف الحزاز المسطح التناسلي وفقَ الآتي:
يرتبط الحزاز البسيط المزمن الفرجي بشكل متكرر بالإكزيما التأتبية أو الصدفية. يؤدي الحك المستمر إلى التحزز، ما يعني تسمك الجلد وتقشره قليلًا مع اكتسابه لونًا شاحبًا أو ترابيًا. فيما يخص الجوانب السريرية، يظهر على شكل التهاب حمامي ذو حواف غير محددة جيدًا؛ وقد يظهر مع وجود شقوق. يبدو الجلد جافًا جدًا (جفاف جلدي)، ومتقشرًا قليلًا، ويصبح سميكًا ومتحززًا بسبب الحك المزمن.
في المعتاد، يظهر التهاب البشرة التلامسي التهيجي على شكل آفات ملتحمة، ويكون مقتصرًا على المنطقة التي كانت على اتصال مباشر مع سبب التهيج.
على عكس النوع التهيجي، قد تظهر البشرة المصابة بالتهاب البشرة التلامسي الحساس بشكل بقعي؛ وتكون رؤوس الآفات أقل وضوحًا وتغطي سطحًا أكبر من منطقة التماس مع المادة المشتبه بأنها مثيرة للحساسية. تظهر علامات وأعراض التهاب الجلد التماسي التحسسي عادةً بعد 48-72 ساعة من ملامسة المادة المثيرة للحساسية للبشرة الحساسة بالفعل. في الحالات الشديدة، تصبح بشرة الأعضاء التناسلية ملتهبة ومتورمة للغاية؛ وتنشأ البثور والتآكلات في بعض الأحيان.
تظهر الإكزيما الدهنية كبقع وردية قليلًا ولامعة، وغير محددة جيدًا مع قشور بيضاء ناعمة. قد تؤثر تغييرات البشرة على منطقة العانة والأخاديد الأربية ومنطقة الشرج والفرج. التحزز هو أيضًا سمة معتادة لهذه الحالة. في الغالب، المناطق المصابة تشمل سحجيات وقد تتم ملاحظة فقدان شعر العانة.
تؤدي الصدفية الفرجية إلى ظهور لوائح حمامية زاهية اللون ومحددة بوضوح، وتظهر بشكل متناظر وتوجد على الشفرين الكبيرين. كما قد تنتشر الآفات إلى الثنايا الأربية والجلد المحيط بالشرج. قد تحدث شقوق، فيما تكون التغطية بالقشور نادرة. تتأثر مواضع أخرى في الجسم أيضًا، مثل فروة الرأس أو السرة أو الأظافر.
قد تختلف المظاهر السريرية لآفة الظهارة الحرشفية الباطنة (التي كانت تُعرف سابقًا باسم أورام الظهارة الفرجية). قد تؤدي الحالة إلى ظهور لوائح بيضاء أو حمامية أو متصبغة وغالبًا ما تكون شبيهة بالثآليل. كثيرًا ما تكون الآفات المتعددة البؤر غير مستجيبة للعلاج. قد تكون الآفات مفرطة التقرن أو تآكلية أو متقرحة. هذا وتوجد عادة حول البظر والشفرين الصغيرين ومدخل المهبل، إضافة إلى السطح الداخلي للشفرين الكبيرين. نادرًا ما تتأثر المنطقة الشرجية والمنطقة البينية.
التهاب الجلد المهبلي معالجة موضعية بالجلوكوكورتيكوستيرويدات.
| الحالة | العلاج | الخيارات |
|---|---|---|
| الحزاز المتصلب المهبلي | كلوبيتاوسول بروبيونات |
فوروات موميتازون |
| الحزاز المسطح المهبلي | كلوبيتاوسول بروبيونات في المهبل: كلوبيتاوسول بروبيونات أو بريدنيزولون في صورة تحاميل |
موضعيًا: مثبطات الكالسينيورين (تحت إشراف طبيب الأمراض الجلدية) |
| إكزيما الفرج, الإكزيما التأتبية, التهاب الجلد التماسي, التهاب الجلد الدهني |
الملينات وبدائل الصابون. يمكن علاج الحالات البسيطة والمتوسطة بالستيرويدات الموضعية مرة واحدة يوميًا. يجب تجنب المهيجات |
في حالات الالتهاب الحاد أو التحزز، كلوبيتاوسول يمكن استخدام البروبيونات. المهدئات. مضادات الهستامين |
| صدفية الفرج | الستيرويدات الموضعية | مماثلات فيتامين د. المستحضرات والمرهم القطراني |
1. ما التهاب الفرج وما أسباب الإصابة به؟
2. ما الأعراض والعلامات السريرية الشائعة لالتهاب الفرج؟
3. ما التهاب الفرج بالمبيضات وكيف يُعالج؟
4. كيف ينتقل التهاب الفرج وهل يُمكن أن ينتقل إلى الرجال؟
5. كم تبلغ مدة علاج التهاب الفرج وهل يمكن أن يزول من تلقاء نفسه؟
6. كيف يظهر التهاب الفرج عند الأطفال؟
7. ماذا يميز التهاب الفرج عن “القلاع”؟
8. هل يمكن علاج التهاب الفرج في أثناء الحمل؟
9. ما مظاهر التهاب الفرج لدى النساء الحوامل؟
قائمة المراجع
1.
“VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas [Internet]” (تشريح VOKA الثلاثي الأبعاد وعلم الأمراض – أطلس التشريح المرضي الثلاثي الأبعاد [الإنترنت]) VOKA 3D Anatomy & Pathology.
الإتاحة عبر: https://catalog.voka.io/
2.
Workowski KA, Bachmann LH, Chan PA, Johnston CM, Muzny CA, Park I, Reno H, Zenilman JM, Bolan GA. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recommendations and Reports [Internet]. 2021 Jul 22;70(4):1–187.
الإتاحة عبر: https://doi.org/10.15585/mmwr.rr7004a1
3.
Denning DW, Kneale M, Sobel JD, Rautemaa-Richardson R. Global guideline for the diagnosis and management of vulvovaginal candidiasis. Mycoses [Internet]. 2023.
الإتاحة عبر: https://doi.org/10.1111/myc.13574
4.
Gonçalves B, Ferreira C, Alves CT, Henriques M, Azeredo J, Silva S. Vulvovaginal candidiasis: Epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2022;48(2):195-214.
5.
Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. “Clinical practice guideline for the management of candidiasis: 2023 update by the Infectious Diseases Society of America” (إرشادات الممارسة السريرية لإدارة داء المبيضات: تحديث 2023 من الجمعية الأمريكية للأمراض المعدية) Clin Infect Dis [Internet]. 2023.
الإتاحة عبر: https://doi.org/10.1093/cid/ciac803
6.
Sobel JD, Mitchell C, Nyirjesy P, Foxman B. Treatment of vulvovaginal candidiasis: Executive summary of the 2023 clinical practice guideline. Obstet Gynecol [Internet]. 2023.
الإتاحة عبر: https://doi.org/10.1097/AOG.0000000000005154
7.
Vieira-Baptista P, Pérez-López FR, López-Baena MT, Stockdale CK, Preti M, Bornstein J. Risk of development of vulvar cancer in women with lichen sclerosus or Lichen planus: a systematic review. Journal of Lower Genital Tract Disease [Internet]. 2022 Mar 11;26(3):250–257.
الإتاحة عبر: https://doi.org/10.1097/lgt.0000000000000673
8.
World Health Organization (منظمة الصحة العالمية). WHO guideline for the treatment of vaginal discharge (توجيهات منظمة الصحة العالمية لعلاج الإفرازات المهبلية). Geneva: WHO Press; 2023.
9.
Mitchell C. Vaginitis: Diagnosis and treatment beyond bacterial vaginosis and candidiasis. JAMA. 2023;329(10):821-832.
10.
Nyirjesy P. Chronic vaginitis: Differential diagnosis and management. Clin Obstet Gynecol [Internet]. 2022.
الإتاحة عبر: https://doi.org/10.1097/GRF.0000000000000721
11.
Muzny CA. “Aerobic vaginitis: An underdiagnosed cause of vaginal discharge” (التهاب المهبل الأيروبى: سبب غير مكتشف للإفرازات المهبلية) Clin Microbiol Rev. 2023;36(1):e00086-22.
12.
Pereyre S, Caméléna F, Hénin N, Berçot B, Bébéar C. Clinical performance of four multiplex real-time PCR kits detecting urogenital and sexually transmitted pathogens. Clinical Microbiology and Infection [Internet]. 2021 Oct 4;28(5):733.e7-733.e13.
الإتاحة عبر: https://doi.org/10.1016/j.cmi.2021.09.028
13.
Taylor SN. Mycoplasma genitalium: Emerging pathogen in non-gonococcal urethritis and cervicitis. J Clin Microbiol. 2023;61(4):e01888-22.
14.
Chanprapaph K, Seree-Aphinan C, Rattanakaemakorn P, Pomsoong C, Ratanapokasatit Y, Setthaudom C, et al. A real-world prospective cohort study of immunogenicity and reactogenicity of ChAdOx1-S[recombinant] among patients with immune-mediated dermatological diseases. Br J Dermatol [Internet]. 2023.
الإتاحة عبر: https://doi.org/10.1093/bjd/ljac001
15.
Wang CC, Rush SK, Uppal S, Rice LW, Spencer RJ. Trends in public- and industry-funded uterine cancer clinical trials and disability-adjusted life years from 2007 to 2019. American Journal of Obstetrics and Gynecology [Internet]. 2022 Jun 17;227(4):666–668.
الإتاحة عبر: https://doi.org/10.1016/j.ajog.2022.06.016
16.
Gaydos CA. “Molecular testing for vaginitis: Current status and future directions” (الفحوصات الجزيئية لالتهاب المهبل: الوضع الحالي والاتجاهات المستقبلية) J Clin Microbiol. 2023;61(3):e01644-22.
17.
Campbell JR, Chan ED, Falzon D, Trajman A, Keshavjee S, Leung CC, et al. Low body mass index at treatment initiation and Rifampicin-Resistant tuberculosis treatment outcomes: an Individual Participant Data Meta-Analysis. Clin Infect Dis [Internet]. 2022.
الإتاحة عبر: https://doi.org/10.1093/cid/ciac315
18.
International Union against Sexually Transmitted Infections, World Health Organization. European guidelines for the management of vaginal discharge (الإرشادات الأوروبية لإدارة الإفرازات المهبلية). Int J STD AIDS. 2023;34(3):135-148.
19.
Ambroggio L, Cotter J, Hall M, Shapiro DJ, Lipsett SC, Hersh AL, et al. Management of Pediatric Pneumonia: A Decade after the Pediatric Infectious Diseases Society and Infectious Diseases Society of America Guideline. Clin Infect Dis [Internet]. 2023.
الإتاحة عبر: https://doi.org/10.1093/cid/ciad385
تلخيص المقالة باستخدام الذكاء الاصطناعي
اختر مساعدك المفضل المستند إلى الذكاء الاصطناعي:
تم نسخ الرابط إلى الحافظة بنجاح
شكراً لك!
تم إرسال رسالتك!
سيتصل بك أخصائيونا بوقت قصير. إذا كان لديك أسئلة إضافية، فيرجى الاتصال بنا عبر البريد الإلكتروني: info@voka.io