اعتلال عضلة القلب التقييدي: المسببات ، المرضية ، الأعراض ، التشخيص ، طرق العلاج
تحليل مفصل لاعتلال عضلة القلب التقييدية يتم تسليط الضوء على المسببات المرضية ومعايير التشخيص (تخطيط القلب ، تخطيط صدى القلب) ، وتكتيكات العلاج الدوائي والتشخيص.
هذه المقالة لأغراض إعلامية فقط
يتم توفير محتوى هذا الموقع الإلكتروني، بما في ذلك النصوص والرسومات والمواد الأخرى، لأغراض إعلامية فقط. وليس المقصود منه تقديم المشورة أو التوجيه. فيما يتعلق بحالتك الطبية أو علاجك الخاص، يرجى استشارة مقدم الرعاية الصحية الخاص بك.
تضيّق الصمام الأبهري (AVS) هو حالة قلبية يضيق فيها الصمام الأبهري ويمنع التدفق الطبيعي للدم من البطين الأيسر.
يحتل تضيق الصمام الأبهري المكانة الرائدة في هيكل الاعتلال لجميع أمراض صمامات القلب. تزداد نسبة انتشار تضيق الصمام الأبهري الأبهري بشكل ملحوظ مع التقدم في العمر: في الفئة العمرية التي تزيد عن 75 عامًا يمكن أن تصل نسبة انتشار تضيق الصمام الأبهري الأبهري إلى 12-13%، وتلاحظ المرحلة الحرجة من تضيق الصمام الأبهري لدى 3-4% من المرضى المسنين.
الرجال أكثر عرضة للإصابة بـ SAC من النساء.
في البلدان ذات الدخل المرتفع التي لديها نظام رعاية صحية متقدم، يتم تشخيص المرض بشكل أكثر تواتراً، وهو ما يرتبط بارتفاع مستوى الرعاية الطبية وإمكانية الوصول إلى إجراءات التشخيص. أما في البلدان النامية، فالبيانات المتعلقة بانتشار هذا المرض في البلدان النامية محدودة، وقد يرجع ذلك إلى عدم كفاية التشخيص وقصر العمر المتوقع.
في الماضي، كان السبب الرئيسي لضيق الشريان الأبهر هو الحمى الروماتيزمية التي تؤدي إلى تشوه واندماج سديلات الصمام. ومع تطور الطب وتناقص حالات الإصابة بالروماتيزم في الدول المتقدمة، تغيرت بنية العوامل المسببة. في الوقت الحالي، السبب الرئيسي لتضيق الشريان الأبهر هو التغيرات التنكسية المرتبطة بالعمر في الصمام، مثل تكلس وتليف السديلة. بالإضافة إلى ذلك، ازداد دور تصلب الشرايين في تطور المرض.
يرجع الميل إلى زيادة عدد المرضى المصابين بهذا المرض في العالم الحديث في المقام الأول إلى عامل شيخوخة السكان، وانخفاض معدل الوفيات الناجمة عن أمراض أخرى، وكذلك بسبب تحسن وسائل التشخيص وتوافرها.


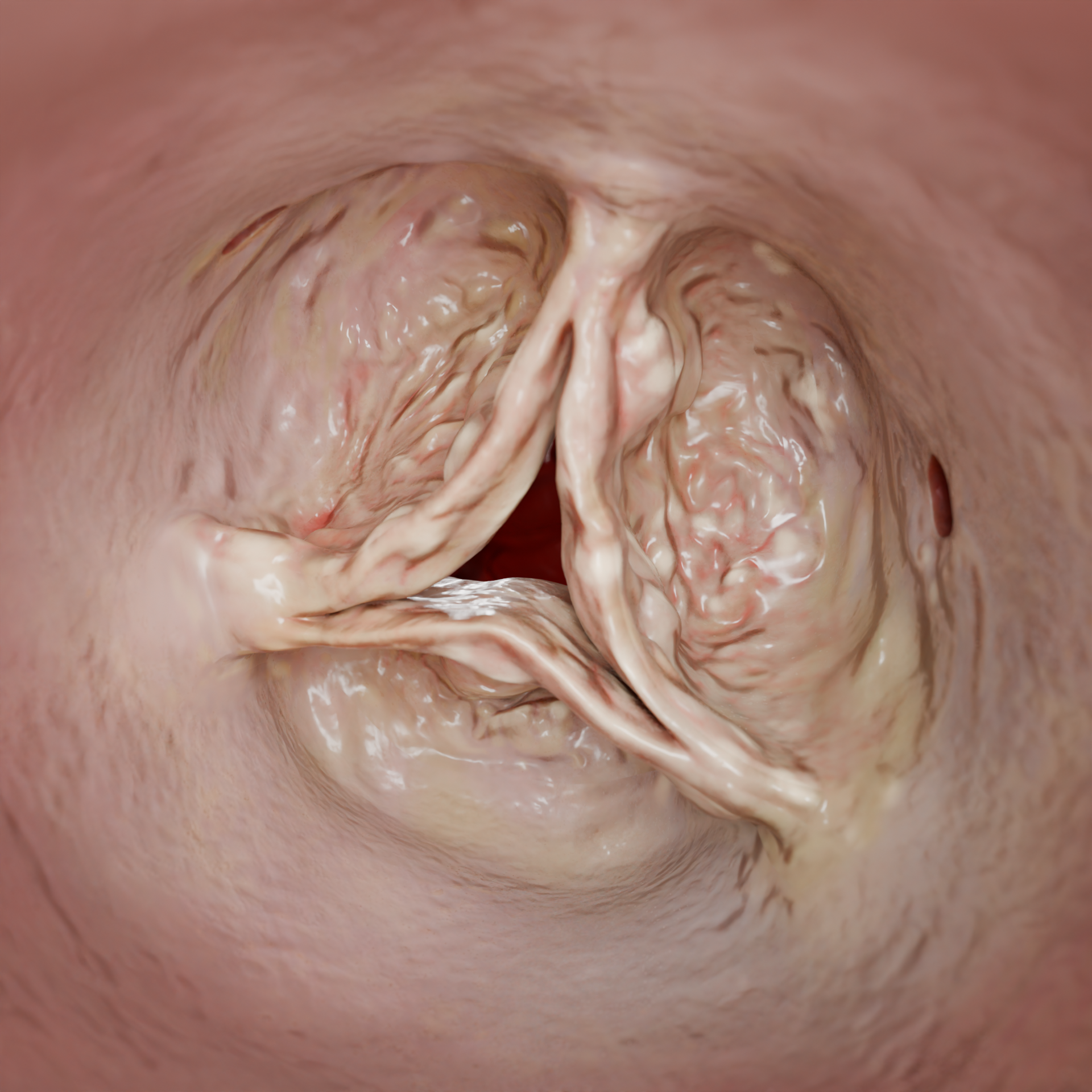

وفي حالات أقل شيوعًا، قد يترافق مرض ساك مع حالات مثل الفشل الكلوي المزمن والمتلازمة السرطانية ومرض باجيت والذئبة الحمامية الجهازية.
يزيد تضيّق الصمام من مقاومة قذف الدم، مما يؤدي إلى زيادة الضغط الانقباضي في البطين الأيسر، مما يؤدي إلى تضخممتحدة المركز – تضخم الجدار دون زيادة كبيرة في التجويف.
يؤدي تضخم البطين الأيسر إلى انخفاض امتثال البطين الأيسر (قابلية التمدد)، مما يضعف قدرته على الاسترخاء في الانبساط. وتنتقل الزيادة في الضغط الانبساطي في البطين الأيسر إلى الأذين الأيسر، مما يؤدي إلى تضخمه وتوسعه. ومع ذلك، فإن هذه الآليات التعويضية غير قادرة على تعويض الضغط الوريدي المتزايد في الأوعية الرئوية بشكل كامل، مما يؤدي إلى ركود الدم في الدائرة الصغيرة للدورة الدموية، مما قد يؤدي إلى ظهور علامات قصور القلب.
في المراحل المبكرة من مرض تضخم عضلة القلب، يتم الحفاظ على النتاج القلبي من خلال آلية فرانك-ستارلنغ التي تزداد قوة انقباض عضلة القلب مع زيادة تمدد عضلة القلب. ومع ذلك، مع زيادة الضغط الزائد لفترات طويلة وتطور التضخم، يتم استنفاد القدرة الاحتياطية لعضلة القلب، مما يؤدي إلى انخفاض في وظيفة الانقباض وتطور الخلل الوظيفي الانقباضي.
يؤدي تضخم جدار البطين الأيسر إلى زيادة الطلب على الأكسجين في عضلة القلب، في حين أن زيادة الضغط الانبساطي يحد من إمداد الشرايين التاجية بالدم، مما يقلل من كفاءة ترويتها، الأمر الذي يمكن أن يؤدي إلى نقص تروية عضلة القلب حتى في غياب تصلب الشرايين التاجية.
يؤدي الخلل غير المعوض إلى توسع في تجويف البطين الأيسر والحلقة الأذينية البطينية اليسرى مع تطور القصور التاجي.
قد يظل بدون أعراض لفترة طويلة. وبمرور الوقت، يؤدي الجمع بين التغيرات المذكورة أعلاه إلى ظهور الأعراض المميزة لتضيق الأبهر SAC: ضيق التنفس والذبحة الصدرية والإغماء.
يشير ظهور هذه الأعراض إلى تشخيص غير مواتٍ والحاجة إلى التفكير في العلاج الجراحي. يشير ظهور الربو القلبي ووذمة الأطراف السفلية وتضخم الكبد إلى أن المرض قد دخل مرحلة عدم المعاوضة ويتطلب تدخلاً طبياً فورياً.
يعد تخطيط صدى القلب (تخطيط صدى القلب) هو الطريقة الرئيسية لتشخيص مرض تضيق الشريان الأبهري. وهو يقيّم تشريح الصمام الأبهري ودرجة التكلس ومساحة الفوهة وتدرج الضغط ووظيفة البطين الأيسر وحجمه. يوصى بإجراء تخطيط صدى القلب عبر الصدر (TTE) للتقييم الأولي. في الحالات التي لا يوفر فيها تخطيط صدى الصدر عبر المريء معلومات كافية، يوصى بإجراء تخطيط صدى الصدر عبر المريء (TSE).
| المعلمة | لايت ساك | معتدلة SAC | SAC الحاد | مركز SAC الحرج |
|---|---|---|---|---|
| ذروة السرعة (م/ث) |
<3.0 | 3.0-3.9 | ≥4.0 | ≥5.0 |
| متوسط التدرج (مم زئبق) |
<20 | 20-39 | ≥40 | ≥60 |
| مساحة الصمام (سم²) | >1.5 | 1.0-1.5 | ≤1.0 | ≤0.6 |
| مؤشر مساحة الصمام (سم²/م²) |
>0.85 | 0.6-0.85 | ≤0.6 | ≤0.4 |
تُستخدم المعلمات التالية لتقييم شدة مرض التصلب الجانبي الضموري الحاد:
في حالات انخفاض النتاج القلبي وانخفاض الكسر القذفي في البطين الأيسر (<50%)، يوصى بإجراء تخطيط صدى القلب بالإجهاد مع الدوبوتامين للتمييز بين الشريان القلبي الرئوي الشرياني الوخيم الحقيقي والشريان القلبي الوعائي الزائف الشديد.
التصوير بالرنين المغناطيسي/التصوير المقطعي المحوسب: يمكن استخدامه كوسيلة فحص إضافية، بما في ذلك اختيار منفذ الجراحة.
التصوير المقطعي المحوسب بالتصوير المقطعي المحوسب هو المعيار الذهبي للتصوير قبل إجراء عملية رأب الأوعية الدموية التاجية. وهو يسمح بتقييم تشريح جذر الأبهر والشريان الأبهر الصاعد، ومدى تكلس الصمام والأوعية الدموية ومدى انتشاره، وخطر انسداد الشريان التاجي، وخيارات الوصول إلى الأوعية الدموية.
يمكن أن يكشف التصوير بالرنين المغناطيسي عن تليف عضلة القلب ويحدد حجمه، وهو علامة على عدم تعويض تضيق الصمام الأبهري.
قد يكون تحديد مستويات الببتيد النتريوتيني في الدماغ (BNP) أو سلائفه (NT-proBNP) مفيدًا في تحديد طبقات المخاطر لدى المرضى الذين يعانون من مرض التهاب الحوض التاجي. ترتبط المستويات المرتفعة من هذه العلامات بسوء التشخيص وقد توفر حجة إضافية لصالح التدخل في المرضى الذين لا تظهر عليهم أعراض.
يساعد تعديل عوامل الخطورة على إبطاء تطور مرض التصلب الجانبي الضموري المزمن وتقليل احتمالية حدوث مضاعفات: التحكم في ضغط الدم، والحفاظ على مستويات الدهون في الدم الطبيعية من خلال النظام الغذائي والأدوية الخافضة للشحوم، والإقلاع التام عن تدخين التبغ، والسيطرة الصارمة على مستويات الجلوكوز في الدم، والحفاظ على وزن صحي من خلال نظام غذائي متوازن وممارسة النشاط البدني بانتظام.
لا توجد حاليًا علاجات دوائية يمكن أن تبطئ من تطور مرض ساك. ومع ذلك، قد يكون العلاج الدوائي مفيدًا في السيطرة على الأعراض والحالات المصاحبة: مدرات البول (لتقليل الاحتقان الرئوي في حالة وجود قصور في القلب)، وحاصرات بيتا (للتحكم في معدل ضربات القلب وضغط الدم، خاصةً في حالة وجود مرض الشرايين التاجية المصاحبة)، ومثبطات الإنزيم المحول للأنجيوتنسين أو حاصرات مستقبلات الأنجيوتنسين 2 (في حالة وجود قصور في القلب أو ارتفاع ضغط الدم). من المهم أن نلاحظ أن استخدام هذه الأدوية يتطلب الحذر، لأن التخفيض المفرط لضغط الدم قد يؤدي إلى تفاقم تروية الأعضاء لدى المرضى الذين يعانون من مرض القلب التاجي الحاد.
يوصى باستبدال الصمام الأبهري في الحالات التالية:
زراعة الصمام الأبهري عبر القسطرة (TAVI) هي تقنية طفيفة التوغل لاستبدال الصمام الأبهري. ويُستخدم الوصول الشرياني عبر الفخذ بشكل شائع. ومع ذلك، في الحالات التي تكون فيها الشرايين الفخذية ضيقة جدًا أو متعرجة أو متأثرة بتصلب الشرايين، يمكن استخدام طرق بديلة لإدخال القسطرة: الوصول عبر القسطرة – من خلال قمة البطين الأبهري والوصول عبر الأبهر – من خلال الشريان الأبهر الصاعد والوصول عبر الترقوة – من خلال الشريان تحت الترقوة. يتم استخدام الصمامات القابلة للتوسيع بالبالون والصمامات القابلة للتوسيع الذاتي.
يجب تفضيل إجراء عملية TAVI للمرضى الذين تتراوح أعمارهم بين ≥75 عامًا و/أو المعرضين لمخاطر جراحية عالية (EuroSCORE II >8%) و/أو عندما تكون الجراحة المفتوحة غير ممكنة بسبب الأمراض المصاحبة.
موانع استخدام TAVI:
لا يزال استبدال الصمام الأبهري الجراحي المفتوح هو معيار الرعاية للعديد من المرضى. يمكن إجراء زراعة الصمامات الميكانيكية أو البيولوجية. يتم إجراء العملية تحت الدورة الدموية الاصطناعية. واعتماداً على الخصائص التشريحية، يمكن إجراؤها من شق القص الكامل، أو شق الصدر المصغر، أو شق الصدر المصغر الأمامي الأيمن.
موانع إجراء عملية CPAC: ارتفاع المخاطر الجراحية أو وجود أمراض مصاحبة تجعل الجراحة غير
1. لماذا يحدث تضيق الصمام الأبهري؟
2. ما هي نتائج التسمع التي تميز تضيق الصمام الأبهري؟
3. كيف تتغير ديناميكية الدم في حالة تضيق الصمام الأبهري؟
4. ما هي الشكاوى الشائعة لدى المرضى الذين يعانون من تضيق الصمام الأبهري؟
5. ما هو الفرق بين TAVI والجراحة؟
قائمة المصادر
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D Anatomy & Pathology.
متاح من: https://catalog.voka.io/
2.
Vahanian A, Beyersdorf F, Praz F, Milojevic M, Baldus S, Bauersachs J, Capodanno D, Conradi L, De Bonis M, De Paulis R, Delgado V, Freemantle N, Gilard M, Haugaa KH, Jeppsson A, Jüni P, Pierard L, Prendergast BD, Sádaba JR, Tribouilloy C, Wojakowski W; ESC/EACTS Scientific Document Group. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2022 Feb 12;43(7):561–632. doi:10.1093/eurheartj/ehab395.
3.
Chen J, et al. Burden of valvular heart disease, 1990–2017: Results from the Global Burden of Disease Study 2017. J Glob Health. 2020 Sep 8;10(2):020404. doi:10.7189/jogh.10.020404.
4.
Joseph J, Naqvi SY, Giri J, Goldberg S. Aortic stenosis: Pathophysiology, diagnosis, and therapy. Am J Med. 2017 Mar;130(3):253–263. doi:10.1016/j.amjmed.2016.10.005.
5.
Zheng KH, Tzolos E, Dweck MR. Pathophysiology of aortic stenosis and future perspectives for medical therapy. Cardiol Clin. 2020 Feb;38(1):1–12. doi:10.1016/j.ccl.2019.09.010.
6.
Kanwar A, Thaden JJ, Nkomo VT. Management of patients with aortic valve stenosis. Mayo Clin Proc. 2018 Apr;93(4):488–508. doi:10.1016/j.mayocp.2018.01.020.
7.
Howard C, Jullian L, Joshi M, Noshirwani A, Bashir M, Harky A. TAVI and the future of aortic valve replacement. J Card Surg. 2019 Dec;34(12):1577–1590. doi:10.1111/jocs.14226.
تلخيص المقالة باستخدام الذكاء الاصطناعي
اختر مساعدك المفضل المستند إلى الذكاء الاصطناعي:
تم نسخ الرابط إلى الحافظة بنجاح
شكراً لك!
تم إرسال رسالتك!
سيتصل بك أخصائيونا بوقت قصير. إذا كان لديك أسئلة إضافية، فيرجى الاتصال بنا عبر البريد الإلكتروني: info@voka.io